تخطيط القلب الكهربي
تخطيط القلب الكهربي -س؛ و.صورة بيانية للقلب، مصنوعة بواسطة مخطط كهربية القلب. قم بإجراء مخطط كهربية القلب. / رازق.عن حالة القلب وعن عمل القلب. ه سيئة. مرضية ه. E. أصبحت أفضل.
تخطيط القلب الكهربيمخطط كهربية القلب (ECG)، وهو منحنى يعكس النشاط الكهربي الحيوي للقلب.
عندما يكون القلب متحمسًا، ينشأ فرق جهد على سطحه وفي أنسجته، ويتغير بشكل طبيعي في الحجم والاتجاه مع مشاركة مناطق جديدة في القلب في الإثارة. يحدث النشاط الكهربائي الحيوي لأجزاء مختلفة من القلب بتسلسل محدد بدقة، ويتكرر في كل دورة إثارة قلبية. إن التغيرات الناتجة في الشحنات على سطح القلب تخلق مجالًا كهربائيًا ديناميكيًا في الوسط الموصل المحيط بالقلب، والذي يمكن تسجيله من سطح الجسم بعد التضخيم المناسب على شكل فرق جهد متغير. وينتج عن ذلك منحنى مميز يتكون من عدة أسنان مفصولة بفواصل معينة. يسمى هذا المنحنى مخطط كهربية القلب - ECG. موجات تخطيط القلبيتم تحديدها بالأحرف اللاتينية P وQ وR وS وT، والفواصل الزمنية أو المقاطع المقابلة هي P-Q وS-T وQ-T. تعكس موجات وفترات تخطيط القلب عمليات التنشيط والتعافي في أجزاء مختلفة من القلب.
تاريخ تخطيط كهربية القلب
لأول مرة، اقترح الباحثون الألمان A. Kölliker وG. Müller (1856) وجود ظواهر كهربائية في قلب الضفدع المنقبض، حيث لاحظوا، عند تطبيق العصب على عضلة القلب، تقلصًا إيقاعيًا من العضلات الهيكلية في الإيقاع مع القلب. في عام 1862 آي إم سيشينوف (سم.سيشينوف إيفان ميخائيلوفيتش)في دراسة "عن كهرباء الحيوان" كتب أنه عندما يتم تطبيق عصب "الجهاز الدافع" للضفدع على بطين قلب الأرنب، فإن "عضلة جهاز الضفدع ترتجف مع كل انقباض في البطين". " وهذا هو أول ذكر معروف لوجود ظواهر كهربائية في قلب الحيوانات ذوات الدم الحار. تم إجراء أول تسجيل فعال للنشاط الكهربائي للقلب في السلحفاة والضفدع بواسطة موراي في عام 1876 باستخدام مقياس ليبمان الشعري الكهربائي. تم تسجيل أول تخطيط كهربية القلب (ECG) للإنسان في عام 1887 من قبل الباحث الإنجليزي أ. والر باستخدام مقياس الكهربية الشعري. وضع والر أقطابًا كهربائية لتسجيل الإمكانات على الجذع (الصدر والظهر) وعلى أطراف الشخص. وفي وقت لاحق، نشر نفس الباحث طريقة لتسجيل تخطيط القلب في الحيوانات (كلب، قطة، حصان). قام بتعليم حيواناته الأليفة الوقوف بهدوء في حمامات الماء لضمان اتصال الجسم بشكل موثوق بمعدات التسجيل وحصل على نفس النوع من المنحنيات في جميع الحيوانات. منهجية استخلاص مخطط كهربية القلب من الأطراف لاحقاً بناء على اقتراح العالم الهولندي V. Einthoven (سم.أينتهوفن ويليم)أصبح عالميًا ومعياريًا. في بحثه، استخدم V. Einthoven جهاز جلفانومتر سلسلة أكثر تقدمًا، مما جعل من الممكن تسجيل مخطط كهربية القلب (ECG) في تعبيره الحديث؛ في بداية القرن، قدم مصطلح "مخطط كهربية القلب" موضع التنفيذ، وعين موجات تخطيط كهربية القلب (ECG) و الفواصل الزمنية، وقدم خيوطًا قياسية، وطوّر أول نظرية لتكوين مخططات كهربية القلب. في روسيا، يرتبط إدخال طريقة تخطيط كهربية القلب بعمل أ.ف. سامويلوفا (سم.سامويلوف ألكسندر فيليبوفيتش)الذي أدخل مصطلح تخطيط القلب (ECG) موضع التنفيذ وابتكر إحدى نظريات نشأة مخطط كهربية القلب.
العلاقة بين إثارة هياكل القلب وموجات وفترات تخطيط القلب.
في قلب الحيوانات ذوات الدم الحار والبشر، يحدث الإثارة في العقدة الجيبية الأذنية (في قلب الضفدع - العقدة الجيبية). في مخطط كهربية القلب، لا يتم تسجيل إثارة هذه العقدة، بل يتم اكتشافها فقط طرق خاصة. تتوافق بداية الإثارة الأذينية مع الموجة P من مخطط كهربية القلب. ويتبع ذلك الفاصل الزمني P-Q، الذي يتم خلاله نقل الإثارة إلى العقدة الأذينية البطينية. يتوافق مجمع QRS مع تغطية الإثارة لعضلة القلب البطينية العاملة. بعد مجمع QRS، يتم تسجيل الفاصل الزمني S-T كهروضوئي، والذي يظل خلاله سطح البطينين بأكمله متحمسًا. عادةً، ينحرف الجزء S-T عن مستوى الجهد الكهربي بما لا يزيد عن 0.1 مللي فولت.
تتوافق بداية عملية التعافي في البطينين مع ظهور الموجة T، والتي يكتمل التعافي تمامًا في نهايتها. بعد الموجة T، يتم تسجيل الفاصل الكهربي المتوافق مع استرخاء القلب.
طرق الرصاص لتخطيط القلب
يعتمد حجم فرق الجهد الذي تلتقطه الأقطاب الكهربائية على المسافة من الأقطاب الكهربائية إلى القلب، ودرجة التوصيل الكهربائي للأنسجة بين القلب والأقطاب الكهربائية، وكتلة العناصر المثارة في القلب التي تولد المحرك الكهربائي قوة. لذلك، من أجل التمكن من مقارنة وتباين تخطيط القلب أناس مختلفونأو لتتبع ديناميكيات التغيرات في مخطط كهربية القلب لنفس الشخص، كان من الضروري توحيد الأساليب الرائدة. لهذا الغرض، يتم تطبيق أقطاب الاختطاف على مناطق محددة بدقة من الجسم - اعتمادا على ذلك، يتحدثون عن طريقة اختطاف واحدة أو أخرى. الطرق الرئيسية هي الخيوط الطرفية، أو الخيوط القياسية، والخيوط الصدرية أحادية القطب.
في العيادة وفي التجارب الفسيولوجية، يتم استخدام عدد من الطرق الأخرى لتسجيل مخطط كهربية القلب: أسلاك أحادية القطب من الأطراف والصدر، وأسلاك المريء (يتم وضع القطب النشط في المريء في المنطقة التي توجد بها أجزاء معينة من القلب) ، الخيوط داخل الأجواف (يعمل القطب الكهربائي بمثابة القطب النشط)، والقسطرة التي يتم إدخالها من خلال الوريد الوداجي إلى تجويف القلب)، وما إلى ذلك.
معايير تخطيط القلب
إن سعة الموجات ومدتها، وكذلك حجم فترات تخطيط القلب، تتغير بشكل طبيعي مع التأثيرات الجسدية والفسيولوجية المختلفة على القلب - مع النشاط البدني، والتغيرات في وضع الجسم، وما إلى ذلك. ويمكن أن تحدث هذه التغييرات، من ناحية ، من خلال الظواهر الفيزيائية البحتة، على سبيل المثال، التغيرات في موضع القلب V صدرعند التنفس، عند تغيير الموقف، وتغيير التوصيل الكهربائي للأنسجة بين القلب وأقطاب التفريغ أثناء التنفس. من ناحية أخرى، يمكن أن يكون سببها أيضًا أسباب فسيولوجية: التغيرات في التدفق الوريدي، والتأثيرات المنعكسة على عمل القلب وسرعة التوصيل فيه.
وبالتالي، مع الأداء الطبيعي للقلب، يمكن أن يختلف شكل تخطيط القلب ضمن حدود معينة. وفي هذا الصدد، شرط لا غنى عنه للتفسير الصحيح لتخطيط القلب عندما أنواع مختلفةأمراض القلب هي القدرة على التعرف على منحنى تخطيط كهربية القلب الطبيعي بجميع أنواعه. يمكن العثور على متغيرات تخطيط القلب العادية في مختلف المراجع السريريةوالكتب المدرسية عن تخطيط كهربية القلب.
بالنسبة لأمراض القلب المختلفة، ينحرف شكل تخطيط القلب بشكل كبير عن المعايير المذكورة أعلاه. أكثر ما ينعكس بشكل واضح على مخطط كهربية القلب هي العمليات المرضية المرتبطة باضطرابات النشاط الإيقاعي للقلب (خارج الانقباض (سم.خارج الرحم)، الرجفان ، وما إلى ذلك) ، إجراء الإثارة (إحصار الحزمة الفرعية) ، حدوث بؤر إقفارية تخطيط كهربية القلب يسمح بالتشخيص أشكال متعددةاحتشاء عضلة القلب ومراقبة عملية استعادة الدورة الدموية التاجية في فترة ما بعد الاحتشاء.
القاموس الموسوعي. 2009 .
المرادفات:انظر ما هو "مخطط كهربية القلب" في القواميس الأخرى:
تخطيط القلب الكهربي... كتاب مرجعي القاموس الإملائي
- (ECG)، وهو تسجيل للنشاط الكهربائي للقلب يتم باستخدام جهاز مثبت على شريط متحرك من الورق. ويسمى الجهاز الذي يخدم هذا الغرض مخطط كهربية القلب. يستخدم تخطيط القلب لتشخيص أمراض القلب... القاموس الموسوعي العلمي والتقني
الاسم وعدد المرادفات: 3 مخطط القلب (8) مخطط القلب (1) تخطيط القلب (1) ... قاموس المرادفات
تخطيط القلب الكهربي- - [Ya.N.Luginsky، M.S.Fezi Zhilinskaya، Yu.S.Kabirov. القاموس الإنجليزي-الروسي للهندسة الكهربائية وهندسة الطاقة، موسكو، 1999] موضوعات الهندسة الكهربائية، المفاهيم الأساسية EN مخطط كهربية القلب ... دليل المترجم الفني
تخطيط كهربية القلب هو تقنية لتسجيل ودراسة المجالات الكهربائية المتولدة أثناء عمل القلب. يعد تخطيط كهربية القلب طريقة غير مكلفة نسبيًا ولكنها قيمة للتشخيص الآلي الكهربي في ... ... ويكيبيديا
- (انظر الكهربائية...) تسجيل بياني للظواهر الكهربائية التي تحدث في القلب أثناء عمله راجع. مخطط القلب). قاموس جديد للكلمات الأجنبية. بواسطة EdwART، 2009. مخطط كهربية القلب ميد. تم الحصول على منحنى تسجيل نشاط القلب... ... قاموس الكلمات الأجنبية للغة الروسية
- (مخطط كهربية + مخطط كهربية القلب؛ مخطط كهربية القلب؛ مخطط شعاعي للقلب قديم) يعكس التغيرات مع مرور الوقت في فرق الجهد في المجال الكهربائي (المجال الكهربائي) للقلب أثناء انقباضاته... قاموس طبي كبير
- (من إلكترو...، كارديو... و... منحنى مسجل على الورق، يعكس التقلبات في القدرات الحيوية للقلب النابض. انظر تخطيط كهربية القلب... الموسوعة السوفيتية الكبرى
ز. تسجيل بياني لوظيفة القلب بواسطة جهاز تخطيط كهربية القلب. قاموس افرايم التوضيحي. تي إف إفريموفا. 2000... القاموس التوضيحي الحديث للغة الروسية بقلم إفريموفا
مخطط كهربية القلب، مخطط كهربية القلب، مخطط كهربية القلب، مخطط كهربية القلب، مخطط كهربية القلب، مخطط كهربية القلب، مخطط كهربية القلب، مخطط كهربية القلب، مخطط كهربية القلب، مخطط كهربية القلب، مخطط كهربية القلب،... ... أشكال الكلمات
كتب
- مخطط كهربية القلب بجهاز تنظيم ضربات القلب الاصطناعي، س. غريغوروف. تقدم الدراسة الخاصة بتخطيط كهربية القلب بيانات عن التحفيز الكهربائي للقلب، والتقنيات المستخدمة وأنواع المحفزات الكهربائية. يتم أخذ تخطيط القلب في الاعتبار لعمل كل...
يعد مخطط كهربية القلب الطريقة الأكثر شيوعًا والأكثر سهولة لإجراء التشخيص، حتى في ظروف التدخل الطارئ من قبل فريق الإسعاف.
الآن أصبح لدى كل طبيب قلب في الفريق الزائر جهاز تخطيط كهربية القلب محمول وخفيف الوزن، قادر على قراءة المعلومات عن طريق تسجيل النبضات الكهربائية لعضلة القلب - عضلة القلب في لحظة الانقباض على جهاز تسجيل.
يمكن لأي شخص، حتى الطفل، فك رموز مخطط كهربية القلب، نظرًا لحقيقة أن المريض يفهم الشرائع الأساسية للقلب. تلك الأسنان الموجودة على الشريط هي ذروة (استجابة) القلب للانقباض. كلما كانت أكثر تكرارا، كلما حدث تقلص عضلة القلب بشكل أسرع، وكلما قل عددها، كلما كان نبض القلب أبطأ، وفي الواقع انتقال النبض العصبي. ومع ذلك، هذه مجرد فكرة عامة.
لإجراء التشخيص الصحيح، من الضروري مراعاة الفواصل الزمنية بين الانقباضات، وارتفاع قيمة الذروة، وعمر المريض، ووجود أو عدم وجود عوامل مشددة، وما إلى ذلك.
إن تخطيط القلب لمرضى السكر الذين يعانون أيضًا من مضاعفات القلب والأوعية الدموية المتأخرة، بالإضافة إلى مرض السكري، يسمح بتقييم شدة المرض والتدخل في الوقت المناسب من أجل تأخير تطور المرض، مما قد يؤدي إلى عواقب وخيمة في شكل احتشاء عضلة القلب والانسداد الرئوي وما إلى ذلك.
إذا كانت المرأة الحامل لديها مخطط كهربية سيئ للقلب، فسيتم وصف الدراسات المتكررة مع إمكانية المراقبة اليومية.
ومع ذلك، تجدر الإشارة إلى حقيقة أن القيم الموجودة على الشريط بالنسبة للمرأة الحامل ستكون مختلفة قليلاً، لأنه أثناء نمو الجنين يكون هناك إزاحة طبيعية للأعضاء الداخلية، والتي يتم إجبارها على الخروج من خلال توسيع الرحم. يحتل قلبهم موقعًا مختلفًا في منطقة الصدر، وبالتالي يتغير المحور الكهربائي.
بالإضافة إلى ذلك، كلما طالت الفترة، كلما زاد العبء الذي يعاني منه القلب، والذي يضطر إلى العمل بجدية أكبر من أجل تلبية احتياجات كائنين كاملين.
ومع ذلك، لا داعي للقلق كثيرًا إذا أبلغ الطبيب عن نفس عدم انتظام دقات القلب بناءً على النتائج، لأنه في أغلب الأحيان يمكن أن يكون كاذبًا، أو يتم استفزازه عن قصد أو عن جهل من قبل المريض نفسه. ولذلك، فمن المهم للغاية للتحضير بشكل صحيح لهذه الدراسة.
من أجل اجتياز الاختبار بشكل صحيح، عليك أن تفهم أن أي إثارة وإثارة وقلق ستؤثر حتما على النتائج. ولذلك، فمن المهم أن تعد نفسك مقدما.
غير مقبول
- شرب الكحول أو أي مشروبات قوية أخرى (بما في ذلك مشروبات الطاقة وغيرها).
- الإفراط في تناول الطعام (من الأفضل تناوله على معدة فارغة أو تناول وجبة خفيفة قبل الخروج)
- التدخين
- يستخدم الأدويةمنشطات القلب أو المشروبات (مثل القهوة)
- النشاط البدني
- ضغط
غالبًا ما تكون هناك حالات عندما يتأخر المريض عن غرفة العلاج في الوقت المحدد، ويبدأ في القلق بشدة أو يندفع بشكل محموم إلى الغرفة العزيزة، وينسى كل شيء في العالم. ونتيجة لذلك، كانت أوراقها مليئة بالأسنان الحادة المتكررة، وأوصى الطبيب بالطبع بأن يخضع مريضه للاختبار مرة أخرى. ومع ذلك، لكي لا تخلق مشاكل غير ضروريةحاول تهدئة نفسك قدر الإمكان قبل الدخول إلى غرفة أمراض القلب. علاوة على ذلك، لن يحدث لك شيء سيء هناك.
عندما تتم دعوة المريض، من الضروري خلع ملابسه حتى الخصر خلف الشاشة (بالنسبة للنساء، قم بإزالة حمالة الصدر) والاستلقاء على الأريكة. في بعض غرف العلاجاعتمادًا على التشخيص المتوقع، يلزم أيضًا تحرير الجسم من الجذع إلى الملابس الداخلية.
بعد ذلك، تقوم الممرضة بوضع هلام خاص على مواقع الرصاص، والتي يتم توصيل الأقطاب الكهربائية بها، والتي يتم من خلالها تمديد أسلاك متعددة الألوان إلى آلة القراءة.
بفضل الأقطاب الكهربائية الخاصة، التي تضعها الممرضة في نقاط معينة، يتم اكتشاف أدنى نبض قلبي، ويتم تسجيله باستخدام جهاز تسجيل.
بعد كل انقباض، يسمى إزالة الاستقطاب، يتم عرض السن على الشريط، وفي لحظة الانتقال إلى حالة الهدوء - إعادة الاستقطاب، يترك المسجل خطًا مستقيمًا.
في غضون دقائق قليلة، ستقوم الممرضة بإجراء مخطط القلب.
الشريط نفسه، كقاعدة عامة، لا يتم تسليمه للمرضى، ولكن يتم تسليمه مباشرة إلى طبيب القلب الذي يقوم بفك تشفيره. مع الملاحظات والنصوص، يتم إرسال الشريط إلى الطبيب المعالج أو نقله إلى مكتب الاستقبال حتى يتمكن المريض من التقاط النتائج بنفسه.
ولكن حتى لو قمت بالتقاط شريط تخطيط القلب، فمن غير المرجح أن تتمكن من فهم ما يصور هناك. لذلك سنحاول رفع حجاب السرية قليلاً حتى تتمكن على الأقل من تقييم إمكانات قلبك.
تفسير تخطيط القلب
حتى على ورقة فارغة من هذا النوع التشخيص الوظيفيوهناك بعض الملاحظات التي تساعد الطبيب في فك التشفير. ويعكس المسجل انتقال النبضة التي تمر خلال فترة زمنية معينة عبر جميع أجزاء القلب.
لفهم هذه الشخبطة، عليك أن تعرف بأي ترتيب وكيف يتم نقل النبض بالضبط.
يتم عرض الدافع، الذي يمر عبر أجزاء مختلفة من القلب، على الشريط في شكل رسم بياني، والذي يعرض تقليديًا العلامات على شكل أحرف لاتينية: P، Q، R، S، T
دعونا معرفة ما يقصدونه.
قيمة P
تنقل الإمكانات الكهربائية، التي تتجاوز العقدة الجيبية، الإثارة في المقام الأول إلى الأذين الأيمن، حيث توجد العقدة الجيبية.
في هذه اللحظة بالذات، سيسجل جهاز القراءة التغيير في شكل ذروة إثارة الأذين الأيمن. بعد ذلك، يمر عبر نظام التوصيل - حزمة باخمان بين الأذينين - إلى الأذين الأيسر. يحدث نشاطها في اللحظة التي يكون فيها الأذين الأيمن غارقًا بالكامل في الإثارة.
 تظهر هاتان العمليتان على الشريط كقيمة إجمالية لإثارة الأذينين الأيمن والأيسر ويتم تسجيلهما كذروة P.
تظهر هاتان العمليتان على الشريط كقيمة إجمالية لإثارة الأذينين الأيمن والأيسر ويتم تسجيلهما كذروة P.
بمعنى آخر، ذروة P هي إثارة الجيوب الأنفية التي تنتقل عبر المسارات من الأذين الأيمن إلى الأذين الأيسر.
الفاصل الزمني P - Q
بالتزامن مع إثارة الأذينين، يمر الدافع الذي يتجاوز العقدة الجيبية على طول الفرع السفلي من حزمة باخمان ويدخل إلى الوصل الأذيني البطيني، والذي يسمى أيضًا الوصل الأذيني البطيني.
هناك تأخير الدافع الطبيعي هنا. ولذلك، يظهر خط مستقيم على الشريط، وهو ما يسمى تساوي الجهد الكهربي.
 في تقييم الفاصل الزمني، يلعب الوقت الذي يستغرقه الدافع للانتقال عبر هذا الاتصال والأقسام اللاحقة دورًا.
في تقييم الفاصل الزمني، يلعب الوقت الذي يستغرقه الدافع للانتقال عبر هذا الاتصال والأقسام اللاحقة دورًا.
يتم العد في ثوان.
مجمع Q، R، S
بعد ذلك، تصل الدفعة، التي تمر عبر مسارات التوصيل على شكل حزمة هيس وألياف بوركينجي، إلى البطينين. يتم عرض هذه العملية برمتها على الشريط في شكل مجمع QRS.
يتم دائمًا إثارة بطينات القلب بتسلسل معين ويتحرك الدافع في هذا المسار خلال فترة زمنية معينة، وهو ما يلعب أيضًا دورًا مهمًا.
في البداية، يغطي الإثارة الحاجز بين البطينين. يستغرق هذا حوالي 0.03 ثانية. تظهر موجة Q على الرسم البياني، وتمتد أسفل الخط الرئيسي مباشرة.
بعد الدافع ل 0.05. ثانية. يصل إلى قمة القلب والمناطق المجاورة له. تتشكل موجة R طويلة على الشريط.
ثم تنتقل إلى قاعدة القلب، والتي تنعكس على شكل موجة هابطة S. ويستغرق ذلك 0.02 ثانية.
وبالتالي، QRS هو مجمع البطين بأكمله مع المدة الإجمالية 0.10 ثانية.
الفاصل الزمني S-T
وبما أن خلايا عضلة القلب لا يمكن أن تظل متحمسة لفترة طويلة، تحدث لحظة التراجع عندما يتلاشى الدافع. بحلول هذا الوقت، تبدأ عملية استعادة الحالة الأصلية التي سادت قبل الإثارة.
يتم تسجيل هذه العملية أيضًا على مخطط كهربية القلب (ECG).
 بالمناسبة، في هذا الشأن، يتم لعب الدور الأولي من خلال إعادة توزيع أيونات الصوديوم والبوتاسيوم، التي تعطي حركتها هذا الدافع بالذات. كل هذا يسمى عادة بكلمة واحدة - عملية إعادة الاستقطاب.
بالمناسبة، في هذا الشأن، يتم لعب الدور الأولي من خلال إعادة توزيع أيونات الصوديوم والبوتاسيوم، التي تعطي حركتها هذا الدافع بالذات. كل هذا يسمى عادة بكلمة واحدة - عملية إعادة الاستقطاب.
لن نخوض في التفاصيل، ولكننا سنشير فقط إلى أن هذا الانتقال من الإثارة إلى الانقراض يكون مرئيًا في الفترة من موجات S إلى موجات T.
تخطيط كهربية القلب طبيعي
هذه هي التسميات الأساسية التي يمكنك من خلالها الحكم على سرعة وكثافة نبضات عضلة القلب. ولكن من أجل الحصول على صورة أكثر اكتمالا، من الضروري تقليل جميع البيانات إلى معيار واحد معايير تخطيط القلب. لذلك، يتم تكوين جميع الأجهزة بحيث يقوم المسجل أولاً برسم إشارات التحكم على الشريط، وعندها فقط يبدأ في التقاط الإشارات الاهتزازات الكهربائيةمن أقطاب كهربائية متصلة بالشخص.
عادةً ما يكون ارتفاع هذه الإشارة 10 مم و1 مللي فولت (mV). هذه هي نفس نقطة المعايرة والتحكم.
يتم إجراء جميع قياسات الأسنان في الرصاص الثاني. يشار إليه على الشريط بالرقم الروماني II. يجب أن تتوافق موجة R مع نقطة التحكم، وبناءً عليها يتم حساب معيار الأسنان المتبقية:
- الارتفاع T 1/2 (0.5 مللي فولت)
- العمق S - 1/3 (0.3 مللي فولت)
- الارتفاع P - 1/3 (0.3 مللي فولت)
- العمق س - 1/4 (0.2 مللي فولت)
يتم حساب المسافة بين الأسنان والفترات بالثواني. من الناحية المثالية، ينظرون إلى عرض الموجة P، والذي يساوي 0.10 ثانية، والطول اللاحق للموجات والفواصل الزمنية يساوي 0.02 ثانية في كل مرة.

وبالتالي، فإن عرض الموجة P هو 0.10±0.02 ثانية. خلال هذا الوقت، سيغطي الدافع كلا الأذينين بالإثارة؛ ف - س: 0.10 ± 0.02 ثانية؛ QRS: 0.10±0.02 ثانية؛ لإكمال دائرة كاملة (الإثارة التي تمر من العقدة الجيبية عبر الاتصال الأذيني البطيني بالأذينين والبطينين) في 0.30 ± 0.02 ثانية.
دعونا ننظر إلى عدد قليل تخطيط القلب الطبيعيلمختلف الأعمار (الأطفال، الرجال والنساء البالغين)
من المهم جدًا أن نأخذ في الاعتبار عمر المريض وشكاواه العامة وحالته، فضلاً عن المشكلات الصحية الحالية، حيث أن أدنى نزلة برد يمكن أن تؤثر على النتائج.
علاوة على ذلك، إذا كان الشخص يمارس الرياضة، فإن قلبه "يعتاد" على العمل في وضع مختلف، وهو ما ينعكس في النتائج النهائية. يأخذ الطبيب ذو الخبرة دائمًا في الاعتبار جميع العوامل ذات الصلة.

تخطيط القلب الطبيعي للمراهق (11 سنة). بالنسبة للبالغين، لن يكون هذا هو القاعدة.

تخطيط كهربية القلب طبيعي شاب(العمر 20 - 30 سنة).

يتم جرد المخطط الناتج وفقًا لقالب محدد:
- يتم تقييم إيقاع القلب من خلال قياس معدل ضربات القلب (معدل ضربات القلب) بمعدل طبيعي: إيقاع الجيوب الأنفية، معدل ضربات القلب - 60 - 90 نبضة في الدقيقة.
- حساب الفترات: Q-T بمعدل 390 - 440 مللي ثانية.
يعد ذلك ضروريًا لتقدير مدة مرحلة الانكماش (وتسمى الانقباضات). وفي هذه الحالة يلجأون إلى صيغة بازيت. يشير الفاصل الزمني الممتد إلى أمراض القلب التاجية وتصلب الشرايين والتهاب عضلة القلب وما إلى ذلك. قد تترافق فترة قصيرة مع فرط كالسيوم الدم.
- تقييم المحور الكهربائي للقلب (ECA).
يتم حساب هذه المعلمة من العزل مع مراعاة ارتفاع الأسنان. مع إيقاع القلب الطبيعي، يجب أن تكون موجة R دائمًا أعلى من S. إذا انحرف المحور إلى اليمين، وكان S أعلى من R، فهذا يشير إلى اضطرابات في البطين الأيمن، مع انحراف إلى اليسار في الاتجاهين II و ثالثا - تضخم البطين الأيسر.
- تقييم مجمع Q - R - S
عادة، يجب ألا يتجاوز الفاصل الزمني 120 مللي ثانية. إذا كان الفاصل الزمني مشوهًا، فقد يشير ذلك الحصار المختلفةفي مسالك التوصيل (الساقين في حزم له) أو عن اضطرابات التوصيل في مناطق أخرى. يمكن لهذه المؤشرات اكتشاف تضخم البطينين الأيسر أو الأيمن.
- يتم الاحتفاظ بجرد لقطاع S - T
ويمكن استخدامه للحكم على مدى استعداد عضلة القلب للانقباض بعد زوال الاستقطاب الكامل. يجب أن يكون هذا الجزء أطول من مجمع Q-R-S.
ماذا تعني الأرقام الرومانية على مخطط كهربية القلب؟
كل نقطة تتصل بها الأقطاب الكهربائية لها معناها الخاص. فهو يسجل الاهتزازات الكهربائية ويعكسها المسجل على الشريط. لقراءة البيانات بشكل صحيح، من المهم تثبيت الأقطاب الكهربائية بشكل صحيح في منطقة معينة.
على سبيل المثال:
- يتم تسجيل فرق الجهد بين نقطتين من اليد اليمنى واليسرى في المقدمة الأولى ويشار إليه بـ I
- الرصاص الثاني هو المسؤول عن فرق الجهد بين الذراع اليمنى والساق اليسرى - II
- الثالث بين الذراع اليسرى والساق اليسرى - III
إذا قمنا بربط كل هذه النقاط ذهنيًا، فسنحصل على مثلث سمي على اسم مؤسس تخطيط كهربية القلب، أينتهوفن.
من أجل عدم الخلط بينها، تحتوي جميع الأقطاب الكهربائية على أسلاك بألوان مختلفة: اللون الأحمر متصل باليد اليسرى، والأصفر باليمين، والأخضر بالساق اليسرى، والأسود بالساق اليمنى، ويعمل كوصلة تأريض.
ويشير هذا الترتيب إلى قيادة ثنائية القطب. إنها الأكثر شيوعًا، ولكن هناك أيضًا دوائر أحادية القطب.
يُشار إلى هذا القطب أحادي القطب بالحرف V. ويُشار إلى قطب التسجيل المثبت على اليد اليمنى بعلامة VR، على اليسار، على التوالي، بـ VL. على الساق - VF (طعام - ساق). تكون الإشارة الصادرة من هذه النقاط أضعف، لذلك عادة ما يتم تضخيمها، ويتم وضع علامة "a" على الشريط.
يؤدي الصدرهي أيضا مختلفة قليلا. يتم توصيل الأقطاب الكهربائية مباشرة بالصدر. واستقبال النبضات من هذه النقاط هو الأقوى وأوضح. أنها لا تتطلب التضخيم. هنا توجد الأقطاب الكهربائية بدقة وفقًا للمعايير المتفق عليها:
| تعيين | مكان توصيل القطب الكهربائي |
| V1 | في الفضاء الوربي الرابع على الحافة اليمنى للقص |
| V2 | في الفضاء الوربي الرابع على الحافة اليسرى من القص |
| V3 | في منتصف المسافة بين V2 وV4 |
| V4 | |
| V5 | في الفضاء الوربي الخامس على خط منتصف الترقوة |
| V6 | عند تقاطع المستوى الأفقي للمساحة الوربية الخامسة وخط منتصف الإبط |
| V7 | عند تقاطع المستوى الأفقي للمساحة الوربية الخامسة والخط الإبطي الخلفي |
| V8 | عند تقاطع المستوى الأفقي للمساحة الوربية الخامسة والخط الأوسط |
| V9 | عند تقاطع المستوى الأفقي للمساحة الوربية الخامسة والخط المجاور للفقرة |
تستخدم الدراسة القياسية 12 عميلاً متوقعًا.
كيفية تحديد الأمراض في القلب
عند الإجابة على هذا السؤال، ينتبه الطبيب إلى الرسم التخطيطي للشخص، ويمكنه، بناءً على الرموز الأساسية، تخمين القسم المعين الذي بدأ في الخلل.
وسوف نقوم بعرض كافة المعلومات في شكل جدول.
| تعيين | قسم عضلة القلب |
| أنا | الجدار الأمامي للقلب |
| ثانيا | عرض ملخص الأول والثالث |
| ثالثا | الجدار الخلفي للقلب |
| AVR | يمين الجدار الجانبيقلوب |
| aVL | الجدار الأمامي الوحشي الأيسر للقلب |
| AVF | الجدار السفلي الخلفي للقلب |
| V1 و V2 | البطين الأيمن |
| V3 | حاجز بين البطينين |
| V4 | قمة القلب |
| V5 | الجدار الأمامي الوحشي للبطين الأيسر |
| V6 | الجدار الجانبي للبطين الأيسر |
مع الأخذ في الاعتبار كل ما سبق، يمكنك تعلم كيفية فك تشفير الشريط باستخدام أبسط المعلمات على الأقل. ورغم أن العديد من التشوهات الخطيرة في عمل القلب ستكون مرئية بالعين المجردة حتى مع هذه المجموعة من المعرفة.
من أجل الوضوح، سنصف العديد من التشخيصات الأكثر مخيبة للآمال بحيث يمكنك ببساطة مقارنة القاعدة والانحرافات عنها بصريًا.
احتشاء عضلة القلب

إذا حكمنا من خلال مخطط كهربية القلب هذا، فإن التشخيص سيكون مخيبا للآمال. الشيء الإيجابي الوحيد هنا هو مدة الفاصل الزمني Q-R-S، وهو أمر طبيعي.
في الخيوط V2 - V6 نرى ارتفاع ST.
هذه هي النتيجة نقص التروية الحاد عبر الجدار(AMI) للجدار الأمامي للبطين الأيسر. تظهر موجات Q في الخيوط الأمامية.

في هذا الشريط نرى اضطراب التوصيل. ومع ذلك، حتى مع هذه الحقيقة لوحظ احتشاء عضلة القلب الحاد الأمامي للحاجز على خلفية الحصار الساق اليمنىحزمته.
يؤدي الصدر الأيمن إلى تفكيك ارتفاع S-T وموجات T الإيجابية.

الإيقاع - الجيوب الأنفية. هناك موجات R عالية ومنتظمة، وأمراض موجات Q في المناطق الخلفية الوحشية.
الانحراف مرئيا ST في I، AVL، V6. كل هذا يشير إلى احتشاء عضلة القلب الخلفي الوحشي مع مرض القلب التاجي (CHD).
وبالتالي فإن علامات احتشاء عضلة القلب على مخطط كهربية القلب هي:
- موجة T طويلة القامة
- ارتفاع أو انخفاض الجزء S-T
- موجة Q المرضية أو غيابها

علامات تضخم عضلة القلب
زيلودوتشكوف
بالنسبة للجزء الأكبر، فإن التضخم هو سمة من سمات هؤلاء الأشخاص الذين عانى قلبهم لفترة طويلة من ضغط إضافي نتيجة، على سبيل المثال، السمنة أو الحمل أو بعض الأمراض الأخرى التي تؤثر سلبا على النشاط غير الوعائي للجسم بأكمله. أعضاء كاملة أو فردية (خاصة الرئتين والكلى).
يتميز تضخم عضلة القلب بعدة علامات، إحداها زيادة في وقت الانحراف الداخلي.
ماذا يعني ذلك؟
سيتعين على الإثارة قضاء المزيد من الوقت في المرور عبر أقسام القلب.
وينطبق الشيء نفسه على المتجه، وهو أيضًا أكبر وأطول.
إذا بحثت عن هذه العلامات على الشريط، فستكون موجة R أعلى في السعة من المعتاد.
 من الأعراض المميزة نقص التروية، وهو نتيجة لعدم كفاية إمدادات الدم.
من الأعراض المميزة نقص التروية، وهو نتيجة لعدم كفاية إمدادات الدم.
يتدفق الدم عبر الشرايين التاجية إلى القلب، والذي، مع زيادة سمك عضلة القلب، يواجه عائقًا في طريقه ويتباطأ. يؤدي ضعف إمدادات الدم إلى نقص تروية الطبقات تحت الشغاف في القلب.
وبناءً على ذلك، يتم تعطيل الوظيفة الطبيعية والمعتادة للمسارات. يؤدي التوصيل غير الكافي إلى اضطرابات في عملية الإثارة البطينية.
وبعد ذلك يبدأ تفاعل تسلسليلأن عمل الأقسام الأخرى يعتمد على عمل قسم واحد. إذا كان هناك تضخم في أحد البطينين، فإن كتلته تزداد بسبب نمو الخلايا العضلية القلبية - وهي الخلايا التي تشارك في عملية نقل النبضات العصبية. ولذلك فإن ناقله سيكون أكبر من ناقل البطين السليم. سيكون من الملاحظ على شريط مخطط كهربية القلب أن المتجه سينحرف نحو توطين التضخم مع إزاحة المحور الكهربائي للقلب.
تتضمن العلامات الرئيسية أيضًا تغييرات في الرصاص الصدري الثالث (V3)، والذي يشبه منطقة النقل والشحن.
أي نوع من المنطقة هذا؟
ويشمل ارتفاع الموجة R وعمق الموجة S، وهما متساويان في القيمة المطلقة. لكن عندما يتغير المحور الكهربائي نتيجة للتضخم فإن نسبتهم ستتغير.
دعونا نلقي نظرة على أمثلة محددة

في النظم الجيبي، يكون تضخم البطين الأيسر مرئيًا بوضوح مع موجات T الطويلة المميزة في الخيوط السابقة للبرد.
يوجد اكتئاب ST غير محدد في المنطقة السفلية الوحشية.
ينحرف EOS (المحور الكهربائي للقلب) إلى اليسار مع كتلة نصفية أمامية وإطالة فترة QT.
تشير موجات T العالية إلى أنه بالإضافة إلى التضخم، يعاني الشخص أيضًا من المرجح أن يكون فرط بوتاسيوم الدم قد تطور على الخلفية الفشل الكلويوهي نموذجية للعديد من المرضى الذين مرضوا لسنوات عديدة.
بالإضافة إلى ذلك، تشير فترة QT الأطول مع اكتئاب ST إلى نقص كلس الدم، والذي يتطور في المراحل اللاحقة (مع الفشل الكلوي المزمن).
يتوافق مخطط كهربية القلب هذا مع شخص مسن يعاني من مشاكل خطيرة في الكلى. وهو على وشك.
الأذيني
كما تعلمون، القيمة الإجمالية للإثارة الأذينية على مخطط القلب تظهر بواسطة الموجة P. في حالة فشل هذا النظام، يزداد عرض و/أو ارتفاع الذروة.

مع تضخم الأذين الأيمن (RAH)، سيكون P أعلى من الطبيعي، ولكن ليس أوسع، لأن ذروة إثارة RA تنتهي قبل إثارة اليسار. في بعض الحالات، تأخذ القمة شكلًا مدببًا.
مع HLP، لوحظ زيادة في العرض (أكثر من 0.12 ثانية) وارتفاع الذروة (يظهر سنام مزدوج).

تشير هذه العلامات إلى وجود اضطراب في توصيل النبضات، وهو ما يسمى الإحصار داخل الأذين.
الحصار
تشير الحصارات إلى أي اضطرابات في نظام التوصيل للقلب.
قبل ذلك بقليل، نظرنا إلى مسار النبضة من العقدة الجيبية عبر الممرات المؤدية إلى الأذينين، وفي الوقت نفسه، تندفع النبضة الجيبية على طول الفرع السفلي من حزمة باخمان وتصل إلى الاتصال الأذيني البطيني، ويمر عبرها. تأخير طبيعي. وبعد ذلك يدخل في نظام التوصيل البطيني، مقدماً على شكل حزم من له.
اعتمادًا على المستوى الذي حدث فيه الفشل، يتم تمييز الانتهاك:
- التوصيل داخل الأذين (حصار النبض الجيبي في الأذينين)
- الأذيني البطيني
- داخل البطين
التوصيل داخل البطينات
يتم تقديم هذا النظام على شكل جذع له، مقسم إلى فرعين - الأرجل اليسرى واليمنى.
"تزود" الساق اليمنى البطين الأيمن، الذي يتفرع من خلاله إلى العديد من الشبكات الصغيرة. يظهر على شكل حزمة واحدة عريضة ذات تفرعات داخل العضلات البطينية.
تنقسم الساق اليسرى إلى فروع أمامية وخلفية "متجاورة" للجدران الأمامية والخلفية للبطين الأيسر. يشكل كلا هذين الفرعين شبكة من الفروع الأصغر داخل عضلات البطين الأيسر. وتسمى ألياف بوركينجي.
كتلة فرع الحزمة اليمنى
يغطي مسار الدافع أولاً المسار من خلال إثارة الحاجز بين البطينين، ومن ثم يشارك البطين الأيسر غير المحظور أولاً في العملية، من خلال مساره الطبيعي، وعندها فقط يتم إثارة الجانب الأيمن، الذي يصل إليه الدافع على طول مسار مشوه من خلال ألياف بوركينجي.
وبطبيعة الحال، كل هذا سيؤثر على بنية وشكل مجمع QRS في الصدر الأيمن يؤدي V1 و V2. في الوقت نفسه، سنرى على مخطط كهربية القلب (ECG) قممًا متشعبة للمجمع، تشبه الحرف "M"، حيث R هو إثارة الحاجز بين البطينين، والثاني R1 هو الإثارة الفعلية للـ RV. سيظل S مسؤولاً عن إثارة البطين الأيسر.


على هذا الشريط نرى حصار غير كاملحصار PNPG وAB من الدرجة الأولى، ويوجد أيضًا ص تغييرات مؤلمة في منطقة الحجاب الحاجز الخلفية.
وبالتالي، فإن علامات كتلة فرع الحزمة اليمنى هي كما يلي:
- إطالة مجمع QRS في II الرصاص القياسيأكثر من 0.12 ثانية
- زيادة في وقت الانحراف الداخلي لـ RV (في الرسم البياني أعلاه يتم عرض هذه المعلمة كـ J، وهو أكثر من 0.02 ثانية في الصدر الأيمن يؤدي V1، V2)
- تشوه وتقسيم المجمع إلى قسمين "الحدبات"
- موجة T سلبية
كتلة فرع الحزمة اليسرى
مسار الإثارة مشابه، حيث تصل الدفعة إلى الجهد المنخفض من خلال مسار دائري (لا تمر عبر فرع الحزمة الأيسر، ولكن من خلال شبكة ألياف بوركينجي من RV).
السمات المميزة لهذه الظاهرة على تخطيط القلب:
- اتساع مجمع QRS البطيني (أكثر من 0.12 ثانية)
- زيادة في وقت الانحراف الداخلي في LV المحظور (J أكبر من 0.05 ثانية)
- تشوه وتشعب المجمع في الخيوط V5، V6
- موجة T سلبية (-TV5، -TV6)


كتلة (غير كاملة) من فرع الحزمة اليسرى
ومن الجدير أيضًا الانتباه إلى حقيقة أن الموجة S سوف "تضمر"، أي. لن يكون قادرًا على الوصول إلى العزلة.
الكتلة الأذينية البطينية
هناك عدة درجات:
- I - تباطؤ التوصيل هو سمة مميزة (معدل ضربات القلب عادة ما يكون في حدود 60 - 90؛ جميع موجات P مرتبطة بمركب QRS؛ الفاصل الزمني PQأكثر من الطبيعي 0.12 ثانية.)
- II - غير مكتمل، مقسم إلى ثلاثة خيارات: Mobitz 1 (يتباطأ معدل ضربات القلب؛ لا ترتبط جميع موجات P بمركب QRS؛ يتغير الفاصل الزمني P - Q؛ تظهر الدورية 4:3، 5:4، وما إلى ذلك)، Mobitz 2 (نفس الشيء أيضًا، لكن الفاصل الزمني P - Q ثابت؛ الدورية 2:1، 3:1)، درجة عالية (انخفاض معدل ضربات القلب بشكل كبير؛ الدورية: 4:1، 5:1؛ 6:1)
- ثالثا - كاملة، وتنقسم إلى خيارين: القريبة والبعيدة
سندخل في التفاصيل، ولكننا سنشير فقط إلى أهم الأمور:
- وقت العبور على طول الوصل الأذيني البطيني عادة ما يكون 0.10±0.02. المجموع، لا يزيد عن 0.12 ثانية.
- ينعكس على الفاصل الزمني P - Q
- هذا هو المكان الذي يحدث فيه تأخير النبضات الفسيولوجية، وهو أمر مهم للديناميكا الدموية الطبيعية

كتلة AV من الدرجة الثانية Mobitz II
مثل هذه الانتهاكات تؤدي إلى فشل في الداخل التوصيل البطيني. عادة، يعاني الأشخاص الذين يستخدمون هذا النوع من الأشرطة من ضيق في التنفس، أو دوخة، أو يصبحون مرهقين بسهولة. بشكل عام، هذا ليس مخيفا للغاية ويحدث في كثير من الأحيان حتى بين نسبيا الأشخاص الأصحاءالذين لا يشكون بشكل خاص من صحتهم.
اضطراب الإيقاع
علامات عدم انتظام ضربات القلب عادة ما تكون مرئية للعين المجردة.
عندما تنتهك الاستثارة، يتغير وقت استجابة عضلة القلب للنبض، مما يؤدي إلى إنشاء رسوم بيانية مميزة على الشريط. علاوة على ذلك، يجدر بنا أن نفهم أنه ليس في جميع أجزاء القلب، يمكن أن يكون الإيقاع ثابتا، مع الأخذ في الاعتبار حقيقة أن هناك، على سبيل المثال، بعض الحصار الذي يمنع نقل النبضات ويشوه الإشارات.
على سبيل المثال، يشير مخطط القلب التالي عدم انتظام دقات القلب الأذيني، ويظهر أدناه عدم انتظام دقات القلب البطيني بتردد 170 نبضة في الدقيقة (LV).


الصحيح هو الإيقاع الجيبي بتسلسل وتردد مميزين. خصائصه هي كما يلي:
- تردد موجات P في حدود 60-90 في الدقيقة
- الفاصل الزمني R-R هو نفسه
- تكون الموجة P موجبة في الرصاص القياسي II
- الموجة P سلبية في الرصاص aVR

يشير أي عدم انتظام ضربات القلب إلى أن القلب يعمل بطريقة مختلفة، والتي لا يمكن أن تسمى منتظمة ومألوفة ومثالية. أهم شيء في تحديد صحة الإيقاع هو انتظام الفاصل الزمني لموجة P-P. ويكون الإيقاع الجيبي صحيحًا عند استيفاء هذا الشرط.
إذا كان هناك اختلاف طفيف في الفواصل الزمنية (حتى 0.04 ثانية، لا يتجاوز 0.12 ثانية)، فسيشير الطبيب بالفعل إلى الانحراف.

الإيقاع جيبي، غير صحيح، لأن فترات P-P تختلف بما لا يزيد عن 0.12 ثانية.
إذا كانت الفترات أكثر من 0.12 ثانية، فهذا يشير إلى عدم انتظام ضربات القلب. وتشمل هذه:
- انقباض خارج الرحم (الأكثر شيوعًا)
- عدم انتظام دقات القلب الانتيابي
- رمش
- ترفرف، الخ.

عدم انتظام ضربات القلب له تركيزه الخاص على التوطين عندما يحدث اضطراب في ضربات القلب في مخطط القلب في أجزاء معينة من القلب (في الأذينين والبطينين).
العلامة الأكثر وضوحا للرفرفة الأذينية هي نبضات عالية التردد (250 - 370 نبضة في الدقيقة). إنها قوية جدًا لدرجة أنها تتداخل مع تردد النبضات الجيوب الأنفية. لن تكون هناك موجات P في مخطط كهربية القلب، وفي مكانها، ستكون "أسنان" حادة ومسننة ومنخفضة السعة (لا تزيد عن 0.2 مللي فولت) مرئية على AVF الرصاص.
جهاز هولتر لتخطيط القلب
يتم اختصار هذه الطريقة باسم HM ECG.
ما هو؟
ميزته هي أنه من الممكن إجراء مراقبة يومية لعمل عضلة القلب. جهاز القراءة (المسجل) نفسه مضغوط. يتم استخدامه كجهاز محمول قادر على تسجيل الإشارات المرسلة عبر الأقطاب الكهربائية على شريط مغناطيسي لفترة طويلة من الزمن.
على جهاز ثابت تقليدي، من الصعب جدًا ملاحظة بعض الزيادات والاضطرابات التي تحدث بشكل دوري في عمل عضلة القلب (نظرًا للطبيعة بدون أعراض)، ولضمان صحة التشخيص، يتم استخدام طريقة هولتر.
يُطلب من المريض أن يحتفظ بشكل مستقل، بعد التعليمات الطبية، بمذكرات مفصلة، لأن بعض الأمراض يمكن أن تظهر نفسها في وقت معين (القلب "يخز" فقط في المساء وليس دائمًا؛ في الصباح، شيء "يضغط" على القلب ).
أثناء الملاحظة، يكتب الشخص كل ما يحدث له، على سبيل المثال: عندما كان في حالة راحة (نائم)، أو مرهق، أو يركض، أو يسرع، أو يعمل جسديًا أو عقليًا، أو عصبيًا، أو قلقًا. في الوقت نفسه، من المهم أيضًا الاستماع إلى نفسك ومحاولة وصف كل مشاعرك وأعراضك المصاحبة لأفعال وأحداث معينة بأكبر قدر ممكن من الوضوح.
 عادةً لا يستمر وقت جمع البيانات أكثر من يوم واحد. خلال هذه المراقبة اليومية، يتيح لك مخطط كهربية القلب الحصول على صورة أوضح وتحديد التشخيص. لكن في بعض الأحيان يمكن تمديد وقت جمع البيانات إلى عدة أيام. كل هذا يتوقف على صحة الشخص وجودة واكتمال الاختبارات المعملية السابقة.
عادةً لا يستمر وقت جمع البيانات أكثر من يوم واحد. خلال هذه المراقبة اليومية، يتيح لك مخطط كهربية القلب الحصول على صورة أوضح وتحديد التشخيص. لكن في بعض الأحيان يمكن تمديد وقت جمع البيانات إلى عدة أيام. كل هذا يتوقف على صحة الشخص وجودة واكتمال الاختبارات المعملية السابقة.
عادة، أساس وصف هذا النوع من التحليل هو الأعراض غير المؤلمة لأمراض القلب التاجية، وارتفاع ضغط الدم الكامن، عندما يكون لدى الأطباء شكوك أو شكوك حول أي بيانات تشخيصية. بالإضافة إلى ذلك، قد يتم وصفه عند وصف أدوية جديدة للمريض تؤثر على عمل عضلة القلب، والتي تستخدم في علاج نقص التروية، أو في حالة وجود سائق اصطناعيإيقاع، الخ. ويتم ذلك أيضًا بغرض تقييم حالة المريض من أجل تقييم درجة فعالية العلاج الموصوف وما إلى ذلك.
كيفية التحضير لـ HM ECG
عادة لا يوجد شيء صعب في هذه العملية. ومع ذلك، تجدر الإشارة إلى أن الجهاز يمكن أن يتأثر بأجهزة أخرى، خاصة تلك التي تبث موجات كهرومغناطيسية.
لا يُنصح أيضًا بالتفاعل مع أي معدن (يجب إزالة الخواتم والأقراط والأبازيم المعدنية وما إلى ذلك). يجب حماية الجهاز من الرطوبة (نظافة الجسم بالكامل أثناء الاستحمام أو الاستحمام أمر غير مقبول).
تؤثر الأقمشة الاصطناعية أيضًا سلبًا على النتائج، حيث يمكنها إنشاء جهد ثابت (تصبح مكهربة). أي "بقعة" من الملابس والمفارش وما إلى ذلك تؤدي إلى تشويه البيانات. استبدلها بأخرى طبيعية: القطن والكتان.
الجهاز ضعيف للغاية وحساس للمغناطيس، فلا تقف بالقرب منه فرن المايكرويفأو موقد الحث، تجنب التواجد بالقرب من أسلاك الجهد العالي (حتى لو كنت تقود سيارتك عبر جزء صغير من الطريق الذي تقع فوقه خطوط الجهد العالي).
كيف يتم جمع البيانات؟
عادةً ما يتم تحويل المريض، وفي الوقت المحدد يأتي إلى المستشفى، حيث يقوم الطبيب، بعد بعض الدورات التمهيدية النظرية، بتثبيت أقطاب كهربائية على مناطق معينة من الجسم، والتي يتم توصيلها بواسطة الأسلاك بمسجل مدمج.
المسجل نفسه عبارة عن جهاز صغير يسجل أي اهتزازات كهرومغناطيسية ويتذكرها. يتم تثبيته على الحزام وإخفائه تحت الملابس.
يتعين على الرجال أحيانًا أن يحلقوا مسبقًا بعض مناطق الجسم التي يتم توصيل الأقطاب الكهربائية بها (على سبيل المثال، "تحرير" شعر الصدر).
بعد كل الاستعدادات وتركيب المعدات، يمكن للمريض ممارسة أنشطته المعتادة. يجب عليه أن يندمج في حياته اليومية وكأن شيئًا لم يحدث، دون أن ينسى تدوين الملاحظات (من المهم للغاية الإشارة إلى وقت ظهور أعراض وأحداث معينة).
بعد يعطى من قبل الطبيبالمصطلح، يعود "الموضوع" إلى المستشفى. تتم إزالة الأقطاب الكهربائية منه ويتم إزالة جهاز القراءة.
باستخدام برنامج خاص، سيقوم طبيب القلب بمعالجة البيانات من المسجل، والذي، كقاعدة عامة، تتم مزامنته بسهولة مع جهاز كمبيوتر وسيكون قادرا على إجراء جرد محدد لجميع النتائج التي تم الحصول عليها.
تعد طريقة التشخيص الوظيفي مثل تخطيط كهربية القلب أكثر فعالية، حيث يمكنك بفضلها ملاحظة حتى أدنى التغيرات المرضية في عمل القلب، وتستخدم على نطاق واسع في الممارسة الطبية لتحديد الأمراض التي تهدد الحياة مثل نوبة قلبية.
بالنسبة لمرضى السكر الذين يعانون من مضاعفات القلب والأوعية الدموية المتأخرة التي تطورت على خلفية مرض السكري، من المهم بشكل خاص الخضوع لها بشكل دوري مرة واحدة على الأقل في السنة.
إذا وجدت خطأ، فيرجى تحديد جزء من النص والضغط على Ctrl+Enter.
إن فك تشفير تخطيط كهربية القلب (ECG) هو عمل طبيب واسع المعرفة. تقوم طريقة التشخيص الوظيفي هذه بتقييم:
- معدل ضربات القلب - حالة مولدات النبضات الكهربائية وحالة نظام القلب الذي ينقل هذه النبضات
- حالة عضلة القلب نفسها (عضلة القلب)، وجود أو عدم وجود التهاب، تلف، سماكة، جوع الأكسجين، عدم توازن المنحل بالكهرباء
ومع ذلك، غالبًا ما يتمكن المرضى المعاصرون من الوصول إلى الوثائق الطبية، على وجه الخصوص، لأفلام تخطيط كهربية القلب التي تكتب عليها التقارير الطبية. ومع تنوعها، يمكن لهذه السجلات أن تصل حتى إلى الشخص الأكثر توازناً ولكنه جاهل. بعد كل شيء، غالبًا ما لا يعرف المريض على وجه اليقين مدى خطورة ما هو مكتوب على ظهر فيلم تخطيط القلب على يد أخصائي التشخيص الوظيفي، ولا يزال أمامه عدة أيام قبل موعد مع المعالج أو طبيب القلب .
لتقليل شدة الانفعالات، نحذر القراء على الفور من أنه في حالة عدم وجود تشخيص خطير واحد (احتشاء عضلة القلب، واضطرابات الإيقاع الحادة)، لن يسمح طبيب التشخيص الوظيفي للمريض بمغادرة المكتب، ولكن على الأقل، سيرسله لإجراء فحص طبي. التشاور مع زميل متخصص هناك. وعن بقية "الأسرار المفتوحة" في هذا المقال. في جميع الحالات غير الواضحة للتغيرات المرضية في مخطط كهربية القلب، يتم وصف مراقبة تخطيط كهربية القلب، والمراقبة على مدار 24 ساعة (هولتر)، وتنظير القلب ECHO (الموجات فوق الصوتية للقلب) واختبارات الإجهاد (جهاز المشي، وقياس أداء الدراجة).
الأرقام والحروف اللاتينية في تفسير تخطيط القلب
PQ- (0.12-0.2 ثانية) – زمن التوصيل الأذيني البطيني. في أغلب الأحيان يطول على خلفية حصار AV. تقصير في متلازمات CLC و WPW.
P - (0.1 ثانية) ارتفاع 0.25-2.5 ملم يصف الانقباضات الأذينية. قد يشير إلى تضخمهم.
QRS – (0.06-0.1 ثانية) – المركب البطيني
QT – (لا يزيد عن 0.45 ثانية) يطول مع جوع الأكسجين (نقص تروية عضلة القلب، الاحتشاء) والتهديد باضطرابات الإيقاع.
RR - المسافة بين قمم المجمعات البطينية تعكس انتظام تقلصات القلب وتجعل من الممكن حساب معدل ضربات القلب.
يتم عرض تفسير مخطط كهربية القلب عند الأطفال في الشكل 3
خيارات وصف معدل ضربات القلب
إيقاع الجيوب الأنفية
هذا هو النقش الأكثر شيوعًا الموجود على مخطط كهربية القلب. وإذا لم تتم إضافة أي شيء آخر وتمت الإشارة إلى التردد (HR) من 60 إلى 90 نبضة في الدقيقة (على سبيل المثال، HR 68`) - فهذا هو الخيار الأفضل، مما يشير إلى أن القلب يعمل مثل الساعة. هذا هو الإيقاع الذي تحدده العقدة الجيبية (جهاز تنظيم ضربات القلب الرئيسي الذي يولد نبضات كهربائية تتسبب في انقباض القلب). في الوقت نفسه، يشير إيقاع الجيوب الأنفية إلى الرفاهية، سواء في حالة هذه العقدة أو في صحة نظام التوصيل في القلب. إن عدم وجود سجلات أخرى ينفي حدوث تغيرات مرضية في عضلة القلب ويعني أن مخطط كهربية القلب طبيعي. بالإضافة إلى الإيقاع الجيبي، قد يكون هناك أذيني، أو أذيني بطيني، أو بطين، مما يشير إلى أن الإيقاع يتم ضبطه بواسطة خلايا في هذه الأجزاء من القلب ويعتبر مرضيًا.
عدم انتظام ضربات القلب الجيبي
وهذا هو البديل الطبيعي لدى الشباب والأطفال. هذا هو الإيقاع الذي تترك فيه النبضات العقدة الجيبية، لكن الفترات الفاصلة بين انقباضات القلب مختلفة. قد يكون هذا بسبب التغيرات الفسيولوجية (عدم انتظام ضربات القلب في الجهاز التنفسي، عندما تتباطأ تقلصات القلب أثناء الزفير). ما يقرب من 30٪ من حالات عدم انتظام ضربات القلب الجيبي تتطلب مراقبة من قبل طبيب القلب، لأنها معرضة لخطر الإصابة باضطرابات إيقاع أكثر خطورة. هذه هي عدم انتظام ضربات القلب بعد الحمى الروماتيزمية. على خلفية التهاب عضلة القلب أو بعده، على خلفية الأمراض المعدية وعيوب القلب والأشخاص الذين لديهم تاريخ عائلي من عدم انتظام ضربات القلب.
بطء القلب الجيبي
هذه هي الانقباضات الإيقاعية للقلب بتردد أقل من 50 في الدقيقة. في الأشخاص الأصحاء، يحدث بطء القلب، على سبيل المثال، أثناء النوم. يحدث بطء القلب أيضًا في كثير من الأحيان عند الرياضيين المحترفين. قد يشير بطء القلب المرضي إلى متلازمة الجيوب الأنفية المريضة. في هذه الحالة، يكون بطء القلب أكثر وضوحًا (معدل ضربات القلب من 45 إلى 35 نبضة في الدقيقة في المتوسط) ويتم ملاحظته في أي وقت من اليوم. عندما يسبب بطء القلب توقفا مؤقتا في انقباضات القلب لمدة تصل إلى 3 ثوان خلال النهار وحوالي 5 ثوان ليلا، يؤدي إلى اضطرابات في إمداد الأنسجة بالأكسجين ويتجلى، على سبيل المثال، بالإغماء، ويستطب إجراء عملية لتثبيت القلب جهاز تنظيم ضربات القلب الذي يحل محل العقدة الجيبية التي تؤثر على القلب إيقاع طبيعيالاختصارات. 
عدم انتظام دقات القلب الجيبي
معدل ضربات القلب أكثر من 90 في الدقيقة ينقسم إلى فسيولوجي ومرضي. في الأشخاص الأصحاء، يكون عدم انتظام دقات القلب الجيبي مصحوبًا بالإجهاد الجسدي والعاطفي، وشرب القهوة، وأحيانًا الشاي القوي أو الكحول (خاصة مشروبات الطاقة). إنه قصير الأجل وبعد نوبة عدم انتظام دقات القلب، يعود معدل ضربات القلب إلى طبيعته خلال فترة زمنية قصيرة بعد إيقاف الحمل. مع عدم انتظام دقات القلب المرضي، نبضات القلب تزعج المريض أثناء الراحة. وتشمل أسبابه الحمى، والالتهابات، وفقدان الدم، والجفاف، وفقر الدم،. يتم علاج المرض الأساسي. لا يتم إيقاف عدم انتظام دقات القلب الجيبي إلا في حالة الإصابة بنوبة قلبية أو متلازمة الشريان التاجي الحادة.
خارج الانقباض
هذه هي اضطرابات الإيقاع التي تسبب فيها البؤر خارج الإيقاع الجيبي انقباضات غير عادية للقلب، وبعدها يكون هناك توقف يبلغ ضعف طوله، يسمى توقفًا تعويضيًا. بشكل عام، يرى المريض أن نبضات القلب غير منتظمة، سريعة أو بطيئة، وفي بعض الأحيان فوضوية. الشيء الأكثر إثارة للقلق هو الانخفاضات في معدل ضربات القلب. قد يحدث على شكل ارتعاش، وخز، ومشاعر خوف، وفراغ في المعدة.
ليست كل الانقباضات الخارجية خطرة على الصحة. معظمها لا يؤدي إلى اضطرابات كبيرة في الدورة الدموية ولا يهدد الحياة أو الصحة. يمكن أن تكون وظيفية (على خلفية نوبات الهلع، وعصاب القلب، والاختلالات الهرمونية)، والعضوية (مع مرض القلب الإقفاري، وعيوب القلب، وضمور عضلة القلب أو اعتلال القلب، والتهاب عضلة القلب). يمكن أن يؤدي التسمم وجراحة القلب أيضًا إلى حدوث ذلك. اعتمادًا على مكان حدوث الانقباضات الخارجية ، يتم تقسيمها إلى أذيني وبطيني وبطيني (ينشأ في العقدة الواقعة على الحدود بين الأذينين والبطينين).
- انقباضات خارجية مفردةنادرًا في أغلب الأحيان (أقل من 5 في الساعة). وعادة ما تكون وظيفية ولا تتداخل مع إمدادات الدم الطبيعية.
- انقباضات خارجية مقترنةيصاحب كل منهما عدد معين من الانقباضات الطبيعية. غالبًا ما تشير اضطرابات الإيقاع هذه إلى علم الأمراض وتتطلب مزيدًا من الفحص (مراقبة هولتر).
- تعد حساسية النظم أنواعًا أكثر تعقيدًا من الانقباضات الخارجية. إذا كانت كل انقباضة ثانية عبارة عن انقباض خارج الرحم، فهذه هي عضلة القلب الكبيرة، وإذا كانت كل انقباضة ثالثة هي انقباض ثلاثي، فإن كل رابعة هي عضلة رباعية.
من المعتاد تقسيم الانقباضات البطينية إلى خمس فئات (حسب لون). يتم تقييمها أثناء المراقبة اليومية لتخطيط كهربية القلب (ECG)، نظرًا لأن قراءات تخطيط كهربية القلب (ECG) المنتظم في بضع دقائق قد لا تظهر أي شيء.
- الفئة 1 - انقباضات خارجية نادرة مفردة بتردد يصل إلى 60 في الساعة، تنبثق من بؤرة واحدة (أحادية)
- 2- كثرة التكرارات المفردة أكثر من 5 في الدقيقة
- 3 – تعدد الأشكال المتكرر ( أشكال مختلفة) متعدد المواضيع (من بؤر مختلفة)
- 4أ – مقترن، 4ب – مجموعة (ثلاثي الغضروف)، نوبات من عدم انتظام دقات القلب الانتيابي
- 5- الانقباضات الخارجية المبكرة
كلما ارتفعت الطبقة، زادت خطورة الانتهاكات، على الرغم من أن الفئتين 3 و 4 لا تتطلبان دائمًا علاجًا دوائيًا. بشكل عام، إذا extrasystoles البطينيةأقل من 200 في اليوم، فيجب تصنيفها على أنها وظيفية ولا داعي للقلق بشأنها. في الحالات الأكثر تكرارًا، تتم الإشارة إلى ECHO CS، وفي بعض الأحيان تتم الإشارة إلى التصوير بالرنين المغناطيسي للقلب. لا يتم علاج الانقباض الخارجي، بل المرض الذي يؤدي إليه.
عدم انتظام دقات القلب الانتيابي
بشكل عام، النوبة هي هجوم. يمكن أن تستمر الزيادة الانتيابية في الإيقاع من عدة دقائق إلى عدة أيام. في هذه الحالة، ستكون الفترات الفاصلة بين انقباضات القلب هي نفسها، وسيزيد الإيقاع أكثر من 100 في الدقيقة (في المتوسط من 120 إلى 250). هناك أشكال فوق البطينية والبطينية من عدم انتظام دقات القلب. يعتمد هذا المرض على الدورة الدموية غير الطبيعية للنبضات الكهربائية في نظام التوصيل للقلب. يمكن علاج هذا المرض. العلاجات المنزلية لتخفيف الهجوم:
- أحبس أنفاسك
- زيادة السعال القسري
- غمر الوجه في الماء البارد
متلازمة WPW
متلازمة وولف باركنسون وايت هي نوع من عدم انتظام دقات القلب فوق البطيني الانتيابي. سميت على اسم المؤلفين الذين وصفوها. يعتمد ظهور عدم انتظام دقات القلب على وجود إضافي حزمة عصبية، والتي من خلالها يمر دفعة أسرع من جهاز تنظيم ضربات القلب الرئيسي.
ونتيجة لذلك، يحدث تقلص غير عادي في عضلة القلب. تتطلب المتلازمة محافظة أو العلاج الجراحي(مع عدم فعالية أو عدم تحمل الأقراص المضادة لاضطراب النظم، مع نوبات الرجفان الأذيني، مع عيوب القلب المصاحبة).
CLC – متلازمة (كليرك ليفي كريستسكو)
يشبه في آلية WPW ويتميز بإثارة البطينين في وقت مبكر عن المعتاد بسبب الحزمة الإضافية التي ينتقل عبرها النبض العصبي. تتجلى المتلازمة الخلقية من خلال نوبات ضربات القلب السريعة.
رجفان أذيني
يمكن أن يكون على شكل هجوم أو بشكل دائم. يتجلى في شكل الرفرفة الأذينية أو الرجفان.
رجفان أذيني

رجفان أذيني
عند الخفقان، ينقبض القلب بشكل غير منتظم تمامًا (الفترات الفاصلة بين الانقباضات ذات فترات مختلفة جدًا). ويفسر ذلك حقيقة أن الإيقاع لا يتم ضبطه بواسطة العقدة الجيبية، ولكن بواسطة خلايا الأذينين الأخرى.
التردد الناتج هو من 350 إلى 700 نبضة في الدقيقة. ببساطة لا يوجد انقباض كامل للأذينين، إذ أن تقلص الألياف العضلية لا يملأ البطينين بالدم بشكل فعال.
ونتيجة لذلك، يتدهور إنتاج القلب من الدم، وتعاني الأعضاء والأنسجة من نقص الأكسجين. اسم آخر للرجفان الأذيني هو الرجفان الأذيني. لا تصل جميع الانقباضات الأذينية إلى بطينات القلب، وبالتالي فإن معدل ضربات القلب (والنبض) سيكون إما أقل من الطبيعي (انقباض بطيء بتردد أقل من 60)، أو طبيعي (انقباض طبيعي من 60 إلى 90)، أو أعلى من الطبيعي (انقباض سريع أكثر من 90 نبضة في الدقيقة).
من الصعب تفويت نوبة الرجفان الأذيني.
- وعادة ما يبدأ بنبض قوي للقلب.
- يتطور كسلسلة من نبضات القلب غير المنتظمة تمامًا بتردد مرتفع أو طبيعي.
- وتصاحب الحالة الضعف والتعرق والدوخة.
- الخوف من الموت واضح جداً.
- قد يكون هناك ضيق في التنفس، والإثارة العامة.
- لوحظ في بعض الأحيان.
- وتنتهي النوبة بعودة الإيقاع إلى طبيعته والرغبة في التبول، وخلالها عدد كبير منالبول.
لإيقاف النوبة، يستخدمون أساليب منعكسة، أو أدوية على شكل أقراص أو حقن، أو يلجأون إلى تقويم نظم القلب (تحفيز القلب باستخدام مزيل الرجفان الكهربائي). إذا لم يتم القضاء على نوبة الرجفان الأذيني في غضون يومين، فإن مخاطر حدوث مضاعفات التخثر (الانسداد الرئوي، والسكتة الدماغية) تزداد.
مع شكل ثابت من وميض نبضات القلب (عندما لا يتم استعادة الإيقاع سواء على خلفية الأدوية أو على خلفية التحفيز الكهربائي للقلب)، يصبحون رفيقًا أكثر دراية للمرضى ولا يشعرون به إلا أثناء انقباض السرعة (سريع وغير منتظم نبضات القلب). المهمة الرئيسية عند الكشف علامات تخطيط القلبالانقباض السريع هو شكل دائم من الرجفان الأذيني وهو تباطؤ الإيقاع إلى الانقباض الطبيعي دون محاولات لجعله إيقاعيًا.
أمثلة على التسجيلات على أفلام تخطيط القلب:
- الرجفان الأذيني، متغير سرعة الانقباض، معدل ضربات القلب 160 ب.
- الرجفان الأذيني، المتغير الانقباضي الطبيعي، معدل ضربات القلب 64 ب'.
يمكن أن يتطور الرجفان الأذيني في برنامج أمراض القلب التاجية، على خلفية الانسمام الدرقي، وعيوب القلب العضوية، مع السكرى، متلازمة العقدة الجيبية المريضة، التسمم (في أغلب الأحيان بالكحول).
الرجفان الأذيني
وهي انقباضات منتظمة متكررة (أكثر من 200 في الدقيقة) للأذينين، كما أنها انقباضات منتظمة في البطينين ولكنها أقل تواتراً. بشكل عام، الرفرفة أكثر شيوعًا في الشكل الحاد ويتم تحملها بشكل أفضل من الرجفة، نظرًا لأن اضطرابات الدورة الدموية أقل وضوحًا. يتطور الرفرفة عندما:
- أمراض القلب العضوية (اعتلال عضلة القلب، قصور القلب)
- بعد جراحة القلب
- على خلفية أمراض الانسداد الرئوي
- في الأشخاص الأصحاء لا يحدث هذا أبدًا
سريريا، تتجلى الرفرفة في إيقاع ضربات القلب والنبض السريع، وتورم أوردة الرقبة، وضيق التنفس، والتعرق والضعف.
اضطرابات التوصيل
عادة، بعد أن تشكلت في العقدة الجيبية، تنتقل الإثارة الكهربائية عبر نظام التوصيل، مما يؤدي إلى تأخير فسيولوجي لجزء من الثانية في العقدة الأذينية البطينية. وفي طريقه، يحفز الدافع الأذينين والبطينين، اللذين يضخان الدم، على الانقباض. إذا تأخر النبض في أي جزء من نظام التوصيل لفترة أطول من الوقت المحدد، فسوف يأتي الإثارة إلى الأقسام الأساسية لاحقًا، وبالتالي سيتم انتهاك عمل الضخ الطبيعي لعضلة القلب. تسمى اضطرابات التوصيل بالحصار. يمكن أن تحدث كاضطرابات وظيفية، ولكنها في أغلب الأحيان تكون نتيجة للتسمم بالمخدرات أو الكحول وأمراض القلب العضوية. اعتمادا على المستوى الذي تنشأ فيه، يتم تمييز عدة أنواع.
الحصار الجيبي الأذيني
عندما يكون خروج دفعة من العقدة الجيبية صعبا. في جوهره، يؤدي هذا إلى متلازمة العقدة الجيبية المريضة، وهو انخفاض في الانقباضات بطء القلب الشديد، اضطرابات في تدفق الدم إلى المحيط، وضيق في التنفس، وضعف، والدوخة وفقدان الوعي. الدرجة الثانية من هذا الحصار تسمى متلازمة سامويلوف-فينكباخ.
الإحصار الأذيني البطيني (كتلة AV)
هذا تأخير في الإثارة في العقدة الأذينية البطينية أطول من 0.09 ثانية الموصوفة. هناك ثلاث درجات لهذا النوع من الحصار. كلما ارتفعت الدرجة، قل انقباض البطينين، وأصبحت اضطرابات الدورة الدموية أكثر خطورة.
- في الأول، يسمح التأخير لكل انقباض أذيني بالحفاظ على عدد مناسب من انقباضات البطين.
- الدرجة الثانية تترك بعض الانقباضات الأذينية دون انقباضات بطينية. يتم وصفه، اعتمادًا على إطالة فترة PQ وفقدان المجمعات البطينية، باسم Mobitz 1 أو 2 أو 3.
- وتسمى الدرجة الثالثة أيضًا بالحصار المستعرض الكامل. يبدأ الأذينان والبطينان في الانقباض دون ترابط.
وفي هذه الحالة لا يتوقف البطينان لأنهما يطيعان أجهزة تنظيم ضربات القلب القادمة من الأجزاء الأساسية للقلب. إذا كانت الدرجة الأولى من الحصار لا يمكن أن تظهر بأي شكل من الأشكال ولا يمكن اكتشافها إلا باستخدام مخطط كهربية القلب، فإن الدرجة الثانية تتميز بالفعل بإحساس السكتة القلبية الدورية والضعف والتعب. مع الحصار الكامل، تضاف أعراض الدماغ إلى المظاهر (الدوخة، البقع في العينين). قد تتطور نوبات مورغاني-آدامز-ستوكس (عندما يخرج البطينان من جميع أجهزة تنظيم ضربات القلب) مع فقدان الوعي وحتى التشنجات.
ضعف التوصيل داخل البطينين
في البطينين ل خلايا العضلاتتنتشر الإشارة الكهربائية من خلال عناصر نظام التوصيل مثل جذع الحزمة وأرجلها (اليسار واليمين) وفروع الأرجل. يمكن أن يحدث الحصار على أي من هذه المستويات، وهو ما ينعكس أيضًا في مخطط كهربية القلب. في هذه الحالة، بدلا من أن يتم تغطيته في وقت واحد بالإثارة، يتأخر أحد البطينين، لأن الإشارة إليه تتجاوز المنطقة المسدودة.
وبالإضافة إلى مكان المنشأ، يتم التمييز بين الحصار الكامل أو غير الكامل، وكذلك الحصار الدائم وغير الدائم. تتشابه أسباب الكتل داخل البطينات مع اضطرابات التوصيل الأخرى (أمراض القلب الإقفارية، والتهاب عضلة القلب والتهاب الشغاف، واعتلال عضلة القلب، وعيوب القلب، وارتفاع ضغط الدم الشرياني، والتليف، وأورام القلب). ويتأثر أيضًا استخدام الأدوية المضادة لالتهاب المفاصل، وزيادة البوتاسيوم في بلازما الدم، والحماض، وجوع الأكسجين.
- الأكثر شيوعًا هو حصار الفرع الأمامي العلوي لفرع الحزمة اليسرى (ALBBB).
- في المركز الثاني كتلة الساق اليمنى (RBBB). عادة لا يصاحب هذا الحصار أمراض القلب.
- كتلة فرع الحزمة اليسرىأكثر نموذجية لآفات عضلة القلب. وفي هذه الحالة، يكون الحصار الكامل (PBBB) أسوأ من الحصار غير الكامل (LBBB). في بعض الأحيان يجب تمييزه عن متلازمة WPW.
- كتلة الفرع الخلفي السفلي من فرع الحزمة اليسرىقد يحدث عند الأشخاص ذوي الصدر الضيق والممدود أو المشوه. من الحالات المرضيةوهو أكثر شيوعًا في حالة الحمل الزائد للبطين الأيمن (مع الانسداد الرئوي أو عيوب القلب).
لم يتم التعبير عن الصورة السريرية للحصار على مستويات حزمته. تأتي صورة أمراض القلب الأساسية أولاً.
- متلازمة بيلي - كتلة من حزمتين (الساق اليمنى و الفرع الخلفيفرع الحزمة اليسرى).
تضخم عضلة القلب
في حالة الحمل الزائد المزمن (الضغط والحجم)، تبدأ عضلة القلب في التكاثف في مناطق معينة، وتبدأ غرف القلب في التمدد. في مخطط كهربية القلب، عادة ما توصف هذه التغييرات بأنها تضخم.
- (LVH) - نموذجي لـ ارتفاع ضغط الدم الشرياني، اعتلال عضلة القلب، وعدد من عيوب القلب. ولكن حتى في الحالات الطبيعية، قد يعاني الرياضيون والمرضى الذين يعانون من السمنة المفرطة والأشخاص الذين يمارسون عملاً بدنيًا ثقيلًا من علامات تضخم البطين الأيسر.
- تضخم البطين الأيمن- علامة لا شك فيها على زيادة الضغط في نظام تدفق الدم الرئوي. يؤدي القلب الرئوي المزمن، وأمراض الانسداد الرئوي، والعيوب القلبية (تضيق الرئة، رباعية فالو، عيب الحاجز البطيني) إلى الإصابة بالـ RVH.
- تضخم الأذين الأيسر (LAH)) – مع تضيق أو قصور التاجي والأبهري وارتفاع ضغط الدم واعتلال عضلة القلب بعد.
- تضخم الأذين الأيمن (RAH)– في حالات القلب الرئوي وعيوب الصمام ثلاثي الشرفات وتشوهات الصدر والأمراض الرئوية والانسداد الرئوي.
- علامات غير مباشرة لتضخم البطين- هذا انحراف للمحور الكهربائي للقلب (EOC) إلى اليمين أو اليسار. النوع الأيسر من EOS هو انحرافه إلى اليسار، أي LVH، والنوع الأيمن هو RVH.
- الزائد الانقباضي- وهذا أيضاً دليل على تضخم القلب. وفي حالات أقل شيوعًا، يكون هذا دليلًا على نقص التروية (في وجود ألم الذبحة الصدرية).
التغيرات في انقباض عضلة القلب والتغذية
متلازمة عودة الاستقطاب البطيني المبكر
في أغلب الأحيان، يكون هذا هو البديل من القاعدة، خاصة بالنسبة للرياضيين والأشخاص الذين يعانون من ارتفاع وزن الجسم الخلقي. يرتبط أحيانًا بتضخم عضلة القلب. يشير إلى خصوصيات مرور الشوارد (البوتاسيوم) عبر أغشية الخلايا القلبية وخصائص البروتينات التي تُبنى منها الأغشية. ويعتبر عامل خطر للسكتة القلبية المفاجئة، لكنه لا يقدم نتائج سريرية وفي أغلب الأحيان يبقى دون عواقب.
تغيرات منتشرة معتدلة أو شديدة في عضلة القلب
وهذا دليل على سوء تغذية عضلة القلب نتيجة الحثل أو الالتهاب () أو. أيضًا، تصاحب التغيرات المنتشرة القابلة للعكس اضطرابات في توازن الماء والكهارل (مع القيء أو الإسهال)، وتناول الأدوية (مدرات البول)، والنشاط البدني المكثف.
تغييرات ST غير محددة
هذه علامة على تدهور تغذية عضلة القلب دون تجويع شديد للأكسجين، على سبيل المثال، في حالة حدوث اضطرابات في توازن الشوارد الكهربائية أو على خلفية حالات خلل الهرمونات.
نقص التروية الحاد، التغيرات الإقفارية، تغيرات موجة T، اكتئاب ST، انخفاض T
يصف هذا التغييرات القابلة للعكس المرتبطة بـ مجاعة الأكسجينعضلة القلب (نقص التروية). يمكن أن تكون هذه إما ذبحة صدرية مستقرة أو متلازمة الشريان التاجي الحادة غير المستقرة. بالإضافة إلى وجود التغييرات نفسها، يتم أيضًا وصف موقعها (على سبيل المثال، نقص تروية تحت الشغاف). سمة مميزةمثل هذه التغييرات هي عكسها. على أية حال، تتطلب مثل هذه التغييرات مقارنة مخطط كهربية القلب هذا بالأفلام القديمة، وفي حالة الاشتباه في نوبة قلبية، يتم إجراء اختبارات التروبونين السريعة لتلف عضلة القلب أو تصوير الأوعية التاجية. اعتمادًا على نوع مرض القلب التاجي، يتم اختيار العلاج المضاد لنقص تروية القلب.
نوبة قلبية متقدمة
وعادة ما يتم وصفه:
- على مراحل: حاد (حتى 3 أيام)، حاد (حتى 3 أسابيع)، تحت الحاد (حتى 3 أشهر)، ندبي (طوال الحياة بعد نوبة قلبية)
- من حيث الحجم: عبر الجدار (بؤري كبير)، تحت الشغاف (بؤر صغير)
- حسب موقع النوبات القلبية: هناك الحاجز الأمامي والأمامي، القاعدي، الجانبي، السفلي (الحجابي الخلفي)، القمي الدائري، الخلفي القاعدي والبطين الأيمن.
على أية حال، النوبة القلبية هي سبب دخول المستشفى على الفور.
مجموعة كاملة من المتلازمات والتغيرات المحددة في تخطيط القلب، والفرق في المؤشرات للبالغين والأطفال، ووفرة الأسباب التي تؤدي إلى نفس النوع من تغييرات تخطيط القلب، لا تسمح لغير المتخصصين بتفسير حتى الاستنتاج النهائي لطبيب التشخيص الوظيفي . فمن المنطقي أن يكون لديك نتيجة تخطيط القلبقم بزيارة طبيب القلب في الوقت المناسب واحصل على توصيات مختصة لمزيد من التشخيص أو العلاج لمشكلتك، مما يقلل بشكل كبير من مخاطر حالات الطوارئ القلبية.
تخطيط القلب هو الطريقة الأكثر شيوعًا لتشخيص عضو القلب. باستخدام هذه التقنية، يمكنك الحصول على معلومات كافية حول أمراض القلب المختلفة، بالإضافة إلى إجراء المراقبة أثناء العلاج.
ما هو تخطيط كهربية القلب؟
تخطيط كهربية القلب هو وسيلة لدراسة الحالة الفسيولوجية لعضلة القلب، فضلا عن أدائها.
ويستخدم في الدراسة جهاز يسجل كافة التغيرات في العمليات الفسيولوجية في العضو، وبعد معالجة المعلومات يعرضها في صورة رسومية.
يظهر الرسم البياني:
- توصيل النبضات الكهربائية عن طريق عضلة القلب.
- تردد انقباض عضلة القلب (HR - );
- الأمراض الضخامية في جهاز القلب.
- ندوب على عضلة القلب.
- التغييرات في وظائف عضلة القلب.
يمكن التعرف على كل هذه التغييرات في فسيولوجيا العضو وفي وظائفه من خلال مخطط كهربية القلب. تسجل أقطاب تخطيط القلب الإمكانات الكهربية الحيوية التي تظهر أثناء انقباض عضلة القلب.
يتم تسجيل النبضات الكهربائية في أجزاء مختلفة من عضو القلب، لذلك هناك فرق جهد بين المناطق المثارة والمناطق غير المثارة.
 يتم التقاط هذه البيانات بواسطة أقطاب الجهاز المتصلة بها مناطق مختلفةجثث.
يتم التقاط هذه البيانات بواسطة أقطاب الجهاز المتصلة بها مناطق مختلفةجثث. لمن يوصف اختبار تخطيط القلب؟
تُستخدم هذه التقنية للدراسة التشخيصية لبعض الاضطرابات والتشوهات القلبية.
مؤشرات لاستخدام تخطيط القلب:

لماذا يتم إجراء التفتيش؟
باستخدام هذه الطريقة لفحص القلب، من الممكن تحديد الانحرافات في نشاط القلب في مرحلة مبكرة من تطور علم الأمراض.
يمكن لمخطط كهربية القلب اكتشاف التغيرات الطفيفة التي تحدث في العضو الذي يُظهر نشاطًا كهربائيًا:
- سماكة وتوسيع جدران الغرفة.
- الانحرافات عن أحجام القلب القياسية:
- تركيز النخر أثناء احتشاء عضلة القلب.
- حجم تلف عضلة القلب الإقفاري والعديد من التشوهات الأخرى.
ينصح بإجراء دراسة تشخيصية للقلب بعد سن الـ 45، حيث يتعرض جسم الإنسان خلال هذه الفترة لتغيرات على المستوى الهرموني، مما يؤثر على عمل العديد من الأعضاء، بما في ذلك عمل القلب.
 يكفي إجراء تخطيط كهربية القلب لأغراض وقائية مرة واحدة في السنة.
يكفي إجراء تخطيط كهربية القلب لأغراض وقائية مرة واحدة في السنة. أنواع التشخيص
هناك عدة طرق للاختبار التشخيصي لتخطيط القلب:
- تقنية البحث في الراحة. هذه تقنية قياسية يتم استخدامها في أي عيادة. إذا كانت قراءات تخطيط كهربية القلب أثناء الراحة لا تعطي نتيجة موثوقة، فمن الضروري استخدام طرق أخرى لفحص تخطيط كهربية القلب؛
- طريقة التحقق مع التحميل. تتضمن هذه الطريقة تحميل الجسم (دراجة تمرين، اختبار جهاز المشي). في هذه الطريقة، يتم إدخال مستشعر لقياس تحفيز القلب أثناء التمرين من خلال المريء. هذا نوع تخطيط القلبقادر على تحديد الأمراض في عضو القلب التي لا يمكن التعرف عليها لدى الشخص أثناء الراحة. كما يتم إجراء مخطط القلب أثناء الراحة بعد التمرين.
- المراقبة لمدة 24 ساعة (دراسة هولتر). ووفقا لهذه الطريقة يتم تركيب جهاز استشعار في منطقة صدر المريض، والذي يسجل عمل عضو القلب لمدة 24 ساعة. وبهذا الأسلوب في البحث لا يتحرر الإنسان من مسؤولياته المنزلية اليومية، وهذه حقيقة إيجابية في هذا الرصد؛
- تخطيط القلب من خلال المريء. يتم إجراء هذا الاختبار عندما لا يكون من الممكن الحصول على المعلومات اللازمة من خلال الصدر.

إذا كانت أعراض هذه الأمراض واضحة يجب زيارة الطبيب المعالج أو طبيب القلب وإجراء تخطيط القلب.
- ألم في الصدر بالقرب من القلب.
- عالي الضغط الشرياني- مرض مفرط التوتر.
- آلام القلب بسبب تغيرات درجة حرارة الجسم.
- العمر أكثر من 40 سنة تقويمية؛
- التهاب التامور - التهاب التامور.
- ضربات القلب السريعة - عدم انتظام دقات القلب.
- تقلص غير منتظم في عضلة القلب - عدم انتظام ضربات القلب.
- التهاب الشغاف - التهاب الشغاف.
- الالتهاب الرئوي - الالتهاب الرئوي .
- التهاب شعبي؛
- الربو القصبي.
- الذبحة الصدرية - مرض القلب التاجي.
- تصلب الشرايين، وتصلب القلب.

وأيضا مع تطور مثل هذه الأعراض في الجسم:
- ضيق التنفس؛
- دوخة؛
- صداع؛
- إغماء؛
- نبض القلب.
موانع لاستخدام تخطيط القلب
لا توجد موانع لإجراء تخطيط القلب.
هناك موانع لاختبار التحمل (طريقة تخطيط كهربية القلب للإجهاد):
- نقص تروية القلب.
- تفاقم أمراض القلب الموجودة.
- فشل قلبي حاد؛
- عدم انتظام ضربات القلب في المرحلة الشديدة.
- شكل حاد من ارتفاع ضغط الدم.
- الأمراض المعدية في شكل حاد.
- قصور القلب الشديد.
إذا كانت هناك حاجة إلى تخطيط القلب من خلال المريء، فإن مرض الجهاز الهضمي هو موانع.
 يعد مخطط كهربية القلب آمنًا، ويمكن إجراء هذا الاختبار على النساء الحوامل. تخطيط القلب لا يؤثر على تكوين الجنين داخل الرحم.
يعد مخطط كهربية القلب آمنًا، ويمكن إجراء هذا الاختبار على النساء الحوامل. تخطيط القلب لا يؤثر على تكوين الجنين داخل الرحم. التحضير للدراسة
ولا يتطلب هذا الاختبار أي تحضيرات ضرورية قبل الدراسة.
ولكن هناك بعض القواعد لهذا:
- يمكنك تناول الطعام قبل الإجراء.
- يمكنك تناول الماء دون تحديد الكمية الخاصة بك؛
- لا تتناول مشروبات تحتوي على الكافيين قبل إجراء مخطط القلب؛
- قبل الإجراء، تجنب شرب المشروبات الكحولية.
- لا تدخن قبل تخطيط القلب.
تقنية التنفيذ
يتم إجراء مخطط كهربية القلب في كل عيادة. إذا كانت هناك حالة طوارئ في المستشفى، فيمكن إجراء تخطيط كهربية القلب داخل جدران غرفة الطوارئ، كما يمكن لطبيب الطوارئ إحضار مخطط كهربية القلب عند الوصول إلى المكالمة.
تقنية إجراء تخطيط كهربية القلب (ECG) القياسي عند موعد الطبيب:
- يحتاج المريض إلى الاستلقاء في وضع أفقي.
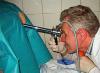
- تحتاج الفتاة إلى خلع حمالة صدرها؛
- يتم مسح مناطق الجلد على الصدر واليدين والكاحلين بقطعة قماش مبللة (لتحسين توصيل النبضات الكهربائية)؛
- يتم ربط الأقطاب الكهربائية بملاقط الغسيل على كاحلي الساقين وعلى اليدين، ويتم وضع 6 أقطاب كهربائية مع أكواب شفط على الصدر؛
- بعد ذلك، يتم تشغيل مخطط القلب ويبدأ تسجيل عمل عضو القلب على الفيلم الحراري. الرسم البياني لمخطط القلب مكتوب على شكل منحنى؛
- لا يستغرق الإجراء أكثر من 10 دقائق. لا يشعر المريض بعدم الراحة، ولا توجد أحاسيس غير سارة أثناء تخطيط القلب.
- يتم فك تشفير مخطط القلب من قبل الطبيب الذي أجرى العملية ويتم نقل فك التشفير إلى الطبيب المعالج للمريض، مما يسمح للطبيب بمعرفة الأمراض في العضو.
من الضروري التطبيق الصحيح للأقطاب الكهربائية حسب اللون:
- على المعصم الأيمن - قطب كهربائي أحمر؛
- يوجد على المعصم الأيسر قطب كهربائي أصفر.
- الكاحل الأيمن - القطب الأسود.
- الكاحل الأيسر هو قطب كهربائي أخضر.
 الوضع الصحيح للأقطاب الكهربائية
الوضع الصحيح للأقطاب الكهربائية نتائج القراءة
وبعد الحصول على نتيجة دراسة عضو القلب يتم فك شفرته.
تتضمن نتيجة دراسة تخطيط كهربية القلب عدة مكونات:
- القطاعات - ST، وكذلك QRST وTP- هذه هي المسافة المحددة بين الأسنان القريبة؛
- الأسنان - R، QS، T، P- هذه هي الزوايا التي لها شكل حاد ولها أيضًا اتجاه هبوطي؛
- الفاصل الزمني PQهي الفجوة التي تشمل الأسنان والقطاعات. تشمل الفترات الفترة الزمنية لمرور النبضة من البطينين إلى غرفة الأذين.
يتم تحديد الموجات الموجودة في تسجيل مخطط كهربية القلب بالأحرف: P، Q، R، S، T، U.
كل حرف من الأسنان هو موضع في أجزاء عضو القلب:
- ر— استقطاب الأذينين من عضلة القلب.
- QRS- الاستقطاب البطيني.
- ت- عودة الاستقطاب البطيني.
- موجة يو، وهو خفيف، يشير إلى عملية إعادة الاستقطاب في مناطق نظام التوصيل البطيني.
 تتم الإشارة إلى المسارات التي تتحرك بها التصريفات في مخطط القلب المكون من 12 سلكًا. عند فك التشفير، عليك أن تعرف أي الخيوط مسؤولة عن ماذا.
تتم الإشارة إلى المسارات التي تتحرك بها التصريفات في مخطط القلب المكون من 12 سلكًا. عند فك التشفير، عليك أن تعرف أي الخيوط مسؤولة عن ماذا. الخيوط القياسية:
- 1 - الرصاص الأول.
- 2 ثانية:
- 3 - الثالث؛
- AVL مشابه للقيادة رقم 1؛
- AVF مشابه للقيادة رقم 3؛
- AVR - عرض في شكل مرآة لجميع الخيوط الثلاثة.
الخيوط الصدرية (وهي نقاط تقع على الجانب الأيسر من القص في منطقة عضو القلب):
- الخامس رقم 1؛
- الخامس رقم 2؛
- الخامس رقم 3؛
- الخامس رقم 4؛
- الخامس رقم 5؛
- الخامس رقم 6.
تسجل قيمة كل سلك مسار النبضة الكهربائية عبر موقع محدد في عضو القلب.
وبفضل كل عميل محتمل، يمكن تسجيل المعلومات التالية:
- تم تحديد محور القلب - وذلك عندما يتم دمج المحور الكهربائي للعضو مع محور القلب التشريحي (يشار إلى الحدود الواضحة لموقع القلب في القص)؛
- هيكل جدران غرف الأذين والبطين، وكذلك سمكها؛
- طبيعة وقوة تدفق الدم في عضلة القلب.
- يتم تحديد إيقاع الجيوب الأنفية وما إذا كان هناك أي انقطاع في العقدة الجيبية؛
- هل هناك أي انحرافات في معلمات مرور النبضات على طول المسارات السلكية للعضو؟
وبناء على نتائج التحليل، يمكن لطبيب القلب معرفة قوة إثارة عضلة القلب وتحديد الفترة الزمنية التي يمر خلالها الانقباض.
معرض الصور: مؤشرات الشرائح والندوب
قواعد أعضاء القلب
جميع القيم الأساسية مدرجة في هذا الجدول وتعني المؤشرات الطبيعية للشخص السليم. إذا حدثت انحرافات طفيفة عن القاعدة، فهذا لا يشير إلى علم الأمراض. لا تعتمد أسباب التغيرات الصغيرة في القلب دائمًا على وظيفة العضو.
| مؤشر لأسنان وقطاعات القلب | المستوى المعياري لدى البالغين | الأطفال العاديين |
|---|---|---|
| معدل ضربات القلب (تكرار تقلص عضلة القلب) | من 60 نبضة في الدقيقة إلى 80 نبضة | 110.0 نبضة/دقيقة (حتى 3 سنوات تقويمية)؛ |
| 100.0 نبضة/دقيقة (حتى عيد الميلاد الخامس)؛ | ||
| 90.0 -100.0 نبضة/دقيقة (حتى 8 سنوات تقويمية)؛ | ||
| 70.0 - 85.0 نبضة في الدقيقة (حتى عمر 12 عامًا). | ||
| ت | 0.120 - 0.280 ثانية | - |
| QRS | 0.060 - 0.10 ثانية | 0.060 - 0.10 ثانية |
| س | 0.030 ثانية | - |
| PQ | 0.120 ثانية - 0.2 ثانية | 0.20 ثانية |
| ر | 0.070 ثانية - 0.110 ثانية | لا يزيد عن 0.10 ثانية |
| كيو تي | - | لا يزيد عن 0.40 ثانية |
كيفية فك مخطط القلب بنفسك
الجميع يريد فك مخطط القلب قبل الوصول إلى عيادة الطبيب المعالج.
يتم تنفيذ المهمة الرئيسية للجهاز عن طريق البطينين. تحتوي حجرات القلب على فواصل بينها رفيعة نسبيًا.
يختلف الجانب الأيسر من العضو وجانبه الأيمن أيضًا عن بعضهما البعض ولهما جانب خاص بهما المسؤوليات الوظيفية.
 يختلف أيضًا الحمل على الجانب الأيمن من القلب وعلى جانبه الأيسر.
يختلف أيضًا الحمل على الجانب الأيمن من القلب وعلى جانبه الأيسر. يؤدي البطين الأيمن وظيفة توفير السائل البيولوجي - تدفق الدم الرئوي، وهذا حمل أقل استهلاكًا للطاقة من وظيفة البطين الأيسر لدفع تدفق الدم إلى نظام تدفق الدم الكبير.
البطين الأيسر أكثر تطورا من جاره الأيمن، لكنه يعاني أيضا في كثير من الأحيان. ولكن بغض النظر عن درجة الحمل، يجب أن يعمل الجانب الأيسر من العضو والجانب الأيمن بشكل متناغم وإيقاعي.
بنية القلب ليس لها بنية موحدة. أنه يحتوي على عناصر قادرة على الانقباض - هذه هي عضلة القلب، وعناصر غير قابلة للاختزال.
عناصر القلب غير القابلة للاختزال هي:
- الألياف العصبية؛
- الشرايين.
- الصمامات.
- الألياف الدهنية.
وتختلف كل هذه العناصر في التوصيل الكهربائي للنبضة والاستجابة لها.
وظيفة عضو القلب
يتولى عضو القلب المسؤوليات الوظيفية التالية:
- الأتمتة هي آلية مستقلة لإطلاق النبضات التي تسبب لاحقًا إثارة القلب.
- استثارة عضلة القلب هي عملية تنشيط عضلة القلب تحت تأثير نبضات الجيوب الأنفية.
- توصيل النبضات من خلال عضلة القلب - القدرة على توصيل النبضات من العقدة الجيبية إلى الوظيفة الانقباضية للقلب.
- سحق عضلة القلب تحت تأثير النبضات - هذه الوظيفة تسمح لغرف العضو بالاسترخاء.
- توتر عضلة القلب هو حالة أثناء الانبساط عندما لا تفقد عضلة القلب شكلها وتستمر الدورة القلبية;
- في الاستقطاب الإحصائي (حالة الانبساط) - محايد كهربائيًا. تحت تأثير النبضات، يتم تشكيل التيارات الحيوية فيه.

تحليل تخطيط القلب
يتم إجراء تفسير أكثر دقة لتخطيط كهربية القلب عن طريق حساب الموجات حسب المنطقة باستخدام خيوط خاصة - وهذا ما يسمى نظرية المتجهات. في كثير من الأحيان في الممارسة العملية، يتم استخدام مؤشر اتجاه المحور الكهربائي فقط.
يتضمن هذا المؤشر ناقل QRS. عند فك تشفير هذا التحليل، يتم الإشارة إلى اتجاه المتجه، الأفقي والرأسي.
يتم تحليل النتائج بتسلسل صارم، مما يساعد على تحديد القاعدة، وكذلك الانحرافات في عمل عضو القلب:
- الأول هو تقييم إيقاع القلب ومعدل ضربات القلب.
- يتم حساب الفواصل الزمنية (QT بمعدل 390.0 - 450.0 مللي ثانية)؛
- يتم حساب مدة انقباض qrst (باستخدام صيغة بازيت)؛
إذا أصبحت الفترة أطول، فقد يقوم الطبيب بإجراء التشخيص:
- تصلب الشرايين علم الأمراض.
- نقص تروية الجهاز القلبي.
- التهاب عضلة القلب - التهاب عضلة القلب.
- روماتيزم القلب.
إذا أظهرت النتيجة فترة زمنية قصيرة، فيمكن الاشتباه في علم الأمراض - فرط كالسيوم الدم.

إذا تم حساب موصلية النبضات بواسطة برنامج كمبيوتر خاص، فإن النتيجة تكون أكثر موثوقية.
- موقف إيوس. يتم الحساب من الأيزولين بناء على ارتفاع أسنان مخطط القلب، حيث تكون موجة R أعلى من موجة S. وإذا كان العكس، وانحرف المحور إلى اليمين، فهناك انتهاك في أداء البطين الأيمن. إذا كانت انحرافات المحور الجهه اليسرى، ويكون ارتفاع الموجة S أعلى من الموجة R في الاتجاهين الثاني والثالث، ثم يحدث زيادة في النشاط الكهربائي للبطين الأيسر، ويتم تشخيص تضخم البطين الأيسر؛
- بعد ذلك، يتم دراسة مجمع QRS للنبضات القلبية، والتي تتطور أثناء مرور الموجات الكهربائية إلى عضلة القلب البطينية، وتحدد وظائفها - وفقًا للمعيار، لا يزيد عرض هذا المجمع عن 120 مللي ثانية و الغياب التامموجة Q المرضية. إذا تغير هذا الفاصل الزمني، فهناك اشتباه في انسداد فروع الحزمة، بالإضافة إلى اضطراب في التوصيل. البيانات القلبية الموجودة على كتلة فرع الحزمة اليمنى هي بيانات عن تضخم البطين الأيمن، والحصار المفروض على الفرع الأيسر يتعلق بتضخم البطين الأيسر؛
- بعد دراسة أرجله، يحدث وصف لدراسة شرائح ST. يعرض هذا المقطع وقت تعافي عضلة القلب بعد إزالة استقطابها، والذي يكون موجودًا عادةً على الإيزولين. تعتبر الموجة T مؤشرًا لعملية إعادة الاستقطاب في البطينين الأيسر والأيمن. الموجة T غير متماثلة ولها اتجاه صاعد. تغيير موجة T أطول من مجمع QRS.

هكذا يبدو قلب الشخص السليم من جميع النواحي. عند النساء الحوامل، يقع القلب في مكان مختلف قليلاً في الصدر، وبالتالي يتغير محوره الكهربائي أيضًا.
اعتمادًا على تطور الجنين داخل الرحم، يحدث ضغط إضافي على عضلة القلب، ويكشف مخطط كهربية القلب خلال فترة تكوين الطفل داخل الرحم عن هذه العلامات.
تتغير مؤشرات مخطط القلب في مرحلة الطفولة تبعاً لنضج الطفل. يكتشف تخطيط كهربية القلب عند الأطفال أيضًا وجود تشوهات في عضو القلب ويتم تفسيره وفقًا للمخطط القياسي. بعد سن 12 عامًا، يصبح قلب الطفل مطابقًا لعضو الشخص البالغ.
هل من الممكن خداع مخطط كهربية القلب (ECG)؟
يحاول الكثير من الناس خداع تخطيط كهربية القلب. المكان الأكثر شيوعًا هو مكتب التسجيل والتجنيد العسكري.
لكي تكون قراءات مخطط القلب غير طبيعية، يتناول الكثيرون أدوية تزيد أو تخفض ضغط الدم، أو يشربون الكثير من القهوة، أو يتناولون أدوية القلب.
 وبناء على ذلك، يوضح الرسم البياني حالة زيادة معدل ضربات القلب لدى الشخص.
وبناء على ذلك، يوضح الرسم البياني حالة زيادة معدل ضربات القلب لدى الشخص. كثير من الناس لا يفهمون أنه من خلال محاولة خداع جهاز تخطيط القلب، يمكن للمرء أن يصاب بمضاعفات في عضو القلب والجهاز الوعائي. قد ينتهك إيقاع عضلة القلب وقد تتطور متلازمة عودة الاستقطاب البطيني، وهذا محفوف بأمراض القلب المكتسبة وفشل القلب.
غالبًا ما يتم محاكاة الأمراض التالية في الجسم:
- عدم انتظام دقات القلب- زيادة انقباض عضلة القلب. يحدث نتيجة ارتفاع الأحمال لتحليل تخطيط القلب، وشرب كميات كبيرة من المشروبات التي تحتوي على الكافيين، وتناول أدوية ارتفاع ضغط الدم؛
- عودة الاستقطاب البطيني المبكر (ERV)- يتم إثارة هذا المرض عن طريق تناول أدوية القلب، وكذلك شرب المشروبات التي تحتوي على الكافيين (مشروبات الطاقة)؛
- عدم انتظام ضربات القلب- عدم انتظام ضربات القلب. هذا المرضقد يكون سبب تناول حاصرات بيتا. الاستهلاك غير المحدود لمشروبات القهوة وكميات كبيرة من النيكوتين يعطل أيضًا الإيقاع الصحيح لعضلة القلب.
- ارتفاع ضغط الدم- استفزازه أيضًا بسبب كثرة شرب القهوة وإثقال الجسم بها.
الخطر في الرغبة في خداع مخطط كهربية القلب هو أنه بهذه الطريقة السهلة يمكنك بالفعل تطوير أمراض القلب، لأن تناول أدوية القلب جسم صحييسبب ضغطًا إضافيًا على عضو القلب ويمكن أن يؤدي إلى فشله.

ثم سيكون من الضروري إجراء عملية شاملة الفحص الآلي، لتحديد علم الأمراض في عضو القلب وفي نظام مجرى الدم، وتحديد مدى تعقيد علم الأمراض.
تشخيص تخطيط القلب: نوبة قلبية
أحد أخطر تشخيصات القلب، والتي يتم اكتشافها بواسطة تقنية تخطيط القلب، هو مخطط عضلة القلب السيئ - نوبة قلبية. في حالة احتشاء عضلة القلب، يشير فك التشفير إلى منطقة تلف عضلة القلب بسبب النخر.
 هذه هي المهمة الرئيسية لطريقة تخطيط القلب لعضلة القلب، لأن مخطط القلب هو أول دراسة مفيدة لعلم الأمراض في نوبة قلبية.
هذه هي المهمة الرئيسية لطريقة تخطيط القلب لعضلة القلب، لأن مخطط القلب هو أول دراسة مفيدة لعلم الأمراض في نوبة قلبية. لا يحدد مخطط كهربية القلب موقع نخر عضلة القلب فحسب، بل يحدد أيضًا العمق الذي وصل إليه التدمير النخري.
تتمثل قدرة تخطيط كهربية القلب في أن الجهاز يمكنه التمييز بين الشكل الحاد للنوبة القلبية وبين أمراض تمدد الأوعية الدموية، وكذلك من ندبات الاحتشاء القديمة.
في مخطط القلب، أثناء احتشاء عضلة القلب، تتم كتابة شريحة ST مرتفعة، كما تعكس موجة R التشوه، وتثير ظهور موجة حادة T. تشبه خصائص هذا الجزء ظهر القطة أثناء نوبة قلبية.
 يُظهر مخطط كهربية القلب احتشاء عضلة القلب بنوع الموجة Q، أو بدون هذه الموجة.
يُظهر مخطط كهربية القلب احتشاء عضلة القلب بنوع الموجة Q، أو بدون هذه الموجة. كيفية حساب معدل ضربات القلب في المنزل
هناك عدة طرق لحساب عدد نبضات القلب في الدقيقة الواحدة:
- يسجل مخطط كهربية القلب القياسي بمعدل 50.0 ملم في الثانية. في هذه الحالة، يتم حساب تردد تقلص عضلة القلب باستخدام الصيغة - معدل ضربات القلب يساوي 60 مقسومًا على R-R (بالملليمترات) ومضروبًا في 0.02. هناك صيغة، مع سرعة تخطيط القلب تبلغ 25 ملم في الثانية - معدل ضربات القلب يساوي 60 مقسومًا على R-R (بالملليمترات) ومضروبًا في 0.04؛
- يمكنك أيضًا حساب تردد نبضات القلب باستخدام مخطط القلب باستخدام الصيغ التالية: عند سرعة الجهاز 50 ملم في الثانية، يكون معدل ضربات القلب 600، مقسومًا على متوسط معامل إجمالي الخلايا (الكبيرة) بين أنواع الخلايا. موجات R على الرسم البياني. عند سرعة الجهاز 25 ملم في الثانية، يكون معدل ضربات القلب يساوي المؤشر 300 مقسومًا على متوسط مؤشر عدد الخلايا (الكبيرة) بين نوع الموجة R على الرسم البياني.
تخطيط كهربية القلب لعضو سليم في القلب ومع أمراض القلب
| معلمات تخطيط كهربية القلب | المؤشر القياسي | فك رموز الانحرافات وخصائصها |
|---|---|---|
| مسافة الأسنان R-R | الأجزاء الموجودة بين جميع أسنان R هي نفسها في المسافة | مسافة مختلفة تشير إلى: |
| · حول عدم انتظام ضربات القلب. | ||
| · أمراض خارج الانقباض. | ||
| · العقدة الجيبية الضعيفة. | ||
| · حصار التوصيل القلبي. | ||
| معدل ضربات القلب | ما يصل إلى 90.0 نبضة في الدقيقة | · عدم انتظام دقات القلب - معدل ضربات القلب أعلى من 60 نبضة في الدقيقة. |
| · بطء القلب - معدل ضربات القلب أقل من 60.0 نبضة في الدقيقة. | ||
| موجة P (الانقباض الأذيني) | يصعد بنمط قوسي، بارتفاع 2 مم تقريبًا، أمام كل موجة R، وقد يكون أيضًا غائبًا عن الاتجاهات 3، وV1، وAVL | · مع سماكة جدران الأذينين عضلة القلب - سن يصل ارتفاعه إلى 3 مم وعرضه يصل إلى 5 مم. يتكون من نصفين (ذو سنام مزدوج)؛ |
| · إذا كان إيقاع العقدة الجيبية مضطربًا (العقدة لا ترسل نبضًا) - غياب كامل في الخيوط 1، 2، وكذلك FVF، من V2 إلى V6؛ | ||
| · في الرجفان الأذيني – موجات صغيرة تتواجد في فراغات الموجات من النوع R. | ||
| الفاصل الزمني بين الأسنان من أنواع P – Q | الخط بين الأسنان نوع P - Q أفقي 0.10 ثانية - 0.20 ثانية | · الكتلة الأذينية البطينية لعضلة القلب - في حالة زيادة الفاصل الزمني بمقدار 10 ملم عند سرعة تسجيل مخطط كهربية القلب البالغة 50 ملم في الثانية ؛ |
| · متلازمة WPW - عندما تقصر المسافة بين هذه الأسنان بمقدار 3 ملم. | ||
| مجمع QRS | مدة المجمع على الرسم البياني هي 0.10 ثانية (5.0 مم)، بعد المجمع هناك موجة T، وهناك أيضًا خط مستقيم يقع أفقيًا | · انسداد فروع الحزمة - تضخم مجمع البطين يعني تضخم أنسجة عضلة القلب في هذه البطينين. |
| · النوع الانتيابي من عدم انتظام دقات القلب - إذا ارتفعت المجمعات وليس لها فجوات. وقد يشير هذا أيضاً إلى مرض الرجفان البطيني؛ | ||
| · احتشاء عضو القلب - مجمع على شكل علم. | ||
| اكتب س | يتم توجيه الموجة نحو الأسفل بعمق لا يقل عن ربع الموجة R، كما أن هذه الموجة قد لا تكون موجودة في مخطط القلب | موجة Q، عميقة إلى الأسفل وواسعة على طول الخط، في الأنواع القياسية من الخيوط أو الخيوط الصدرية - هذه علامات على نوبة قلبية في المرحلة الحادة من علم الأمراض. |
| موجة R | سن طويل موجه للأعلى بارتفاع 10.0 - 15.0 ملم بنهايات حادة. موجود في جميع أنواع الخيوط. | · تضخم البطين الأيسر - يختلف في الارتفاع في الخيوط المختلفة وأكثر من 15.0 - 20.0 ملم في الخيوط رقم 1، AVL، وكذلك V5 وV6؛ |
| · انسداد فروع الحزمة – الإحراز والتشعب في أعلى موجة R. | ||
| نوع الأسنان S | موجود في جميع أنواع الخيوط، والسن موجه نحو الأسفل، وله نهاية حادة، وعمقه من 2.0 إلى 5.0 ملم في الخيوط من النوع القياسي. | · وفقا للمعيار في أشكال الصدرفي الخيوط، يبدو أن عمق هذه الموجة يساوي ارتفاع الموجة R، ولكن يجب أن يكون أعلى من 20.0 ملم، وفي الاتجاهين V2 وV4، يكون عمق الموجة S مساويًا لارتفاع الموجة R العمق المنخفض أو S المتعرج في الاتجاهات 3، AVF، V1، وV2 هي تضخم في البطين الأيسر. |
| الجزء القلبي S-T | وذلك وفق خط مستقيم يقع أفقياً بين أنواع الأسنان S - T | · يتميز نقص تروية عضو القلب والنوبات القلبية والذبحة الصدرية بخط مقطعي لأعلى أو لأسفل بأكثر من 2.0 ملم. |
| T- الشق | موجهة نحو الأعلى على طول نوع القوس الذي يقل ارتفاعه عن 50% من ارتفاع الموجة R، وفي الرصاص V1 يكون ارتفاعه مساويًا له، ولكن ليس أكثر منه. | · نقص تروية القلب أو الحمل الزائد على عضو القلب - أسنان عالية الحدبة ذات نهاية حادة في الصدر تؤدي إلى ذلك، بالإضافة إلى الأسنان القياسية؛ |
| · احتشاء عضلة القلب في المرحلة الحادة من المرض - يتم دمج موجة T هذه مع فاصل من النوع S-T، وكذلك مع موجة R، ويظهر العلم على الرسم البياني. |
يتم تقديم وصف وخصائص تخطيط كهربية القلب، سواء كانت طبيعية أو مرضية، في نسخة مبسطة من المعلومات التي تم فك تشفيرها.
لا يمكن تقديم فك التشفير الكامل، وكذلك الاستنتاج حول وظيفة عضو القلب، إلا من قبل طبيب متخصص - طبيب قلب لديه دائرة احترافية كاملة وموسعة لقراءة مخطط كهربية القلب.
في حالة وجود اضطرابات لدى الأطفال، يتم إصدار رأي متخصص وتقييم مخطط القلب فقط طبيب الاطفالطبيب القلب.
فيديو: الرصد اليومي.
خاتمة
تعتبر قراءات تخطيط القلب الكهربائي الأساس لإجراء التشخيص الأولي أثناء العلاج في المستشفى في حالات الطوارئ، وكذلك لإنشاء تشخيص نهائي للقلب، إلى جانب طرق التشخيص الآلية الأخرى.
أهمية تشخيص تخطيط القلبتم تقييمه في القرن العشرين، ولا يزال تخطيط كهربية القلب حتى يومنا هذا هو أسلوب البحث الأكثر شيوعًا في أمراض القلب. باستخدام طريقة تخطيط القلب، لا يتم التشخيص فقط لعضو القلب، ولكن أيضًا لنظام الأوعية الدموية في جسم الإنسان.
ميزة تخطيط كهربية القلب هي بساطته في التنفيذ، وانخفاض تكلفة التشخيص ودقة المؤشرات.
لاستخدام نتائج تخطيط القلب لإجراء تشخيص دقيق، من الضروري فقط مقارنة نتائجه بنتائج الدراسات التشخيصية الأخرى.
مخطط كهربية القلب هو طريقة التشخيصمما يسمح بتحديد الحالة الوظيفية للعضو الأكثر أهمية جسم الإنسان- قلوب. لقد تعامل معظم الناس مع مثل هذا الإجراء مرة واحدة على الأقل في حياتهم. ولكن بعد الحصول على نتيجة تخطيط كهربية القلب، لن يتمكن كل شخص، ما لم يكن لديه تعليم طبي، من فهم المصطلحات المستخدمة في مخططات القلب.
ما هو تخطيط القلب
جوهر تخطيط القلب هو دراسة التيارات الكهربائية الناشئة أثناء عمل عضلة القلب. ميزة هذه الطريقة هي بساطتها النسبية وسهولة الوصول إليها. بالمعنى الدقيق للكلمة، مخطط القلب هو نتيجة لقياس المعلمات الكهربائية للقلب، والتي يتم عرضها في شكل رسم بياني زمني.
يرتبط إنشاء تخطيط كهربية القلب في شكله الحديث باسم عالم وظائف الأعضاء الهولندي في أوائل القرن العشرين، ويليم أينتهوفن، الذي طور الجهاز الأساسي لتخطيط كهربية القلب. طرق تخطيط القلبوالمصطلحات التي يستخدمها الأطباء حتى يومنا هذا.
بفضل مخطط القلب، من الممكن الحصول على المعلومات التالية عن عضلة القلب:
- معدل ضربات القلب,
- الحالة الجسدية للقلب
- وجود عدم انتظام ضربات القلب ،
- وجود تلف عضلة القلب الحاد أو المزمن ،
- وجود اضطرابات التمثيل الغذائي في عضلة القلب،
- وجود اضطرابات في التوصيل الكهربائي،
- موقع المحور الكهربائي للقلب.
كما يمكن استخدام مخطط كهربية القلب للحصول على معلومات حول بعض أمراض الأوعية الدموية التي لا تتعلق بالقلب.
عادةً ما يتم إجراء تخطيط كهربية القلب (ECG) في الحالات التالية:
- الشعور بنبض غير طبيعي في القلب.
- نوبات ضيق في التنفس، ضعف مفاجئ، إغماء.
- وجع القلب؛
- لغط القلب؛
- تدهور حالة المرضى الذين يعانون من أمراض القلب والأوعية الدموية.
- اجتياز الفحوصات الطبية؛
- الفحص الطبي للأشخاص الذين تزيد أعمارهم عن 45 عامًا؛
- الفحص قبل الجراحة.
- حمل؛
- أمراض الغدد الصماء.
- الأمراض العصبية.
- التغيرات في تعداد الدم، وخاصة مع زيادة الكولسترول.
- أكثر من 40 سنة (مرة واحدة في السنة).
أين يمكنني الحصول على مخطط القلب؟
إذا كنت تشك في وجود خطأ ما في قلبك، يمكنك الاتصال بمعالج أو طبيب قلب حتى يتمكن من إعطائك إحالة لإجراء تخطيط كهربية القلب. أيضًا، مقابل رسوم، يمكن إجراء مخطط القلب في أي عيادة أو مستشفى.
منهجية الإجراء
عادةً ما يتم إجراء تسجيل تخطيط القلب (ECG) في موقف ضعيف. لإجراء مخطط القلب، يتم استخدام جهاز ثابت أو محمول - مخطط كهربية القلب. يتم تثبيت الأجهزة الثابتة في المؤسسات الطبية، وتستخدم فرق الطوارئ تلك المحمولة. يستقبل الجهاز معلومات حول الإمكانات الكهربائية الموجودة على سطح الجلد. ولهذا الغرض، يتم استخدام أقطاب كهربائية متصلة بمنطقة الصدر والأطراف.
تسمى هذه الأقطاب الكهربائية الخيوط. عادة ما يكون هناك 6 خيوط مثبتة على الصدر والأطراف. تم تسمية الخيوط الصدرية V1-V6، وتسمى الخيوط الموجودة على الأطراف أساسية (I، II، III) ومعززة (aVL، aVR، aVF). تعطي جميع الخيوط صورة مختلفة قليلاً عن التذبذبات، ولكن من خلال تلخيص المعلومات من جميع الأقطاب الكهربائية، يمكنك معرفة تفاصيل عمل القلب ككل. في بعض الأحيان يتم استخدام خيوط إضافية (D، A، I).
عادةً، يتم عرض مخطط القلب في شكل رسم بياني على ورق يحتوي على علامات المليمتر. كل قطب كهربائي له جدول زمني خاص به. السرعة القياسية للحزام هي 5 سم/ثانية، ويمكن استخدام سرعات أخرى. يمكن أن يشير مخطط القلب المعروض على الشريط أيضًا إلى المعلمات الرئيسية والمؤشرات العادية والاستنتاج الذي يتم إنشاؤه تلقائيًا. يمكن أيضًا تسجيل البيانات في الذاكرة وعلى الوسائط الإلكترونية.
بعد الإجراء، عادة ما يتم فك رموز مخطط القلب من قبل طبيب قلب ذي خبرة.
مراقبة هولتر
بالإضافة إلى الأجهزة الثابتة، هناك أيضًا أجهزة محمولة للمراقبة اليومية (هولتر). يتم ربطها بجسم المريض مع الأقطاب الكهربائية وتسجيل جميع المعلومات الواردة على مدى فترة طويلة من الزمن (عادة خلال 24 ساعة). توفر هذه الطريقة معلومات أكثر اكتمالاً عن العمليات التي تتم في القلب مقارنةً بمخطط القلب التقليدي. على سبيل المثال، عند إجراء مخطط القلب في المستشفى، يجب أن يكون المريض في حالة راحة. وفي الوقت نفسه، قد تظهر بعض الانحرافات عن القاعدة أثناء النشاط البدني، والنوم، وما إلى ذلك. توفر مراقبة هولتر معلومات حول مثل هذه الظواهر.

أنواع أخرى من الإجراءات
هناك عدة طرق أخرى لتنفيذ الإجراء. على سبيل المثال، يتم مراقبة النشاط البدني. عادةً ما تكون التشوهات أكثر وضوحًا في تخطيط كهربية القلب (ECG) الناتج عن الإجهاد. الطريقة الأكثر شيوعا لتزويد الجسم بالنشاط البدني اللازم هي حلقة مفرغة. هذه الطريقة مفيدة في الحالات التي لا يمكن أن تظهر فيها الأمراض إلا في حالة زيادة وظائف القلب، على سبيل المثال، في حالة الاشتباه في مرض الشريان التاجي.
أثناء تخطيط صدى القلب، لا يتم تسجيل الإمكانات الكهربائية للقلب فحسب، بل يتم أيضًا تسجيل الأصوات التي تنشأ في القلب. يوصف الإجراء عندما يكون من الضروري توضيح حدوث نفخة قلبية. هذه الطريقةغالبا ما تستخدم عند الاشتباه في عيوب القلب.
من الضروري أن يظل المريض هادئًا أثناء العملية. يجب أن تمر فترة زمنية معينة بين النشاط البدني والإجراء. كما لا ينصح بإجراء العملية بعد تناول الطعام أو شرب الكحول أو المشروبات التي تحتوي على الكافيين أو السجائر.
الأسباب التي يمكن أن تؤثر على تخطيط القلب:
- مرات اليوم،
- الخلفية الكهرومغناطيسية,
- تمرين جسدي،
- يتناول الطعام،
- ترسيب كهربي.
أنواع الأسنان
أولاً يجب أن نتحدث قليلاً عن كيفية عمل القلب. يحتوي على 4 غرف - أذينان وبطينان (يسار ويمين). عادة ما يتم تشكيل الدافع الكهربائي، الذي يتقلص بسببه، في الجزء العلوي من عضلة القلب - في جهاز تنظيم ضربات القلب الجيبي - العقدة الجيبية الأذينية (الجيبية). ينتشر الدافع إلى أسفل القلب، ويؤثر أولاً على الأذينين ويؤدي إلى انقباضهما، ثم يمر عبر الأذيني البطيني العقدةوعقدة عصبية أخرى - حزمة له، وتصل إلى البطينين. العبء الرئيسي لضخ الدم يقع على عاتق البطينين، وخاصة الأيسر منه دائرة كبيرةالدورة الدموية وتسمى هذه المرحلة انقباض القلب أو الانقباض.
بعد تقلص جميع أجزاء القلب، يأتي وقت استرخائها - الانبساط. ثم تتكرر الدورة مرارًا وتكرارًا - وتسمى هذه العملية نبض القلب.
تنعكس حالة القلب، التي لا توجد فيها تغييرات في انتشار النبضات، على مخطط كهربية القلب على شكل خط أفقي مستقيم يسمى الخط المتساوي. يُطلق على انحراف الرسم البياني عن الخط المتساوي اسم الارتفاع.
تحتوي نبضة قلب واحدة في مخطط كهربية القلب على ست موجات: P، Q، R، S، T، U. يمكن توجيه الموجات لأعلى ولأسفل. في الحالة الأولى تعتبر إيجابية، في الثانية - سلبية. تكون موجات Q وS دائمًا إيجابية، وموجة R سلبية دائمًا.

تعكس الأسنان المراحل المختلفة لانقباض القلب. يعكس P لحظة تقلص واسترخاء الأذينين، R - إثارة البطينين، T - استرخاء البطينين. يتم أيضًا استخدام تسميات خاصة للقطاعات (المسافات بين الأسنان المجاورة) والفواصل (أقسام الرسم البياني التي تتضمن شرائح وأسنان)، على سبيل المثال، PQ، QRST.
التطابق بين مراحل انقباض القلب وبعض عناصر مخططات القلب:
- ف – تقلص الأذيني.
- PQ خط أفقي، انتقال التصريف من الأذينين عبر العقدة الأذينية البطينية إلى البطينين. قد تكون موجة Q غائبة بشكل طبيعي؛
- QRS - المركب البطيني، وهو العنصر الأكثر استخدامًا في التشخيص؛
- R – الإثارة البطينية.
- S – استرخاء عضلة القلب.
- T – استرخاء البطين.
- ST – خط أفقي، انتعاش عضلة القلب.
- U – قد يكون غائباً بشكل طبيعي. أسباب ظهور الشق ليست مفهومة بشكل واضح، ولكن الشق مفيد لتشخيص بعض الأمراض.
فيما يلي بعض نتائج تخطيط القلب غير الطبيعية وتفسيراتها المحتملة. هذه المعلومات، بالطبع، لا تنفي حقيقة أنه من الأفضل أن يعهد بفك التشفير إلى طبيب قلب محترف يعرف بشكل أفضل جميع الفروق الدقيقة في الانحرافات عن القاعدة والأمراض المرتبطة بها.
الانحرافات الرئيسية عن القاعدة والتشخيص
| وصف | تشخبص |
| المسافة بين أسنان R ليست هي نفسها | الرجفان الأذيني، إحصار القلب، ضعف العقدة الجيبية، انقباض خارج الرحم |
| الموجة P طويلة جدًا (أكثر من 5 مم)، واسعة جدًا (أكثر من 5 مم)، ولها نصفين | سماكة الأذيني |
| الموجة P غائبة في جميع الخيوط باستثناء V1 | الإيقاع لا يأتي من العقدة الجيبية |
| تم تمديد الفاصل الزمني PQ | كتلة الأذينية البطينية |
| تمديد QRS | تضخم البطين، كتلة فرع الحزمة |
| عدم وجود فجوات بين QRS | عدم انتظام دقات القلب الانتيابي، الرجفان البطيني |
| QRS كعلم | نوبة قلبية |
| عميق وواسع س | نوبة قلبية |
| عرض R (أكثر من 15 مم) في الخيوط I وV5 وV6 | تضخم البطين الأيسر، كتلة فرع الحزمة |
| عميق S في III، V1، V2 | تضخم البطين الايسر |
| S-T أكثر من 2 مم فوق أو تحت العزل | نقص التروية أو نوبة قلبية |
| طويل القامة، ذو حدبين، مدبب على شكل حرف T | الزائد القلب، نقص التروية |
| اندماج T مع R | نوبة قلبية حادة |
جدول معلمات مخطط القلب لدى البالغين
المدة الطبيعية لعناصر مخطط القلب عند الأطفال
قد تعتمد المعايير الموضحة في الجدول أيضًا على العمر.
إيقاع الانقباضات
يسمى انتهاك إيقاع الانقباضات. يتم قياس عدم انتظام الإيقاع أثناء عدم انتظام ضربات القلب كنسبة مئوية. ويدل على عدم انتظام ضربات القلب من خلال انحراف المسافة بين الأسنان المتشابهة بنسبة تزيد عن 10%. قد يكون عدم انتظام ضربات القلب الجيبي، أي عدم انتظام ضربات القلب المقترن بإيقاع الجيوب الأنفية، أمرًا طبيعيًا بالنسبة للمراهقين والشباب، ولكنه يشير في معظم الحالات إلى بداية عملية مرضية.
نوع من عدم انتظام ضربات القلب هو extrasystole. يقولون ذلك في حالة ملاحظة تقلصات غير عادية. يمكن أيضًا ملاحظة انقباضات خارجية فردية (لا تزيد عن 200 يوميًا مع مراقبة هولتر) لدى الأشخاص الأصحاء. قد تشير الانقباضات الخارجية المتكررة التي تظهر على مخطط القلب بكمية عدة قطع إلى نقص التروية أو التهاب عضلة القلب أو عيوب القلب.
معدل ضربات القلب
هذا الخيار هو الأبسط والأكثر مفهومة. يحدد عدد الانقباضات في الدقيقة الواحدة. قد يكون عدد الانقباضات أعلى من الطبيعي (عدم انتظام دقات القلب) أو أقل من الطبيعي (بطء القلب). يمكن أن يتراوح معدل ضربات القلب الطبيعي لدى البالغين من 60 إلى 80 نبضة. ومع ذلك، فإن القاعدة في هذه الحالة هي مفهوم نسبي، لذلك قد لا يكون بطء القلب وعدم انتظام دقات القلب دائمًا دليلاً على علم الأمراض. يمكن أن يحدث بطء القلب أثناء النوم أو عند الأشخاص المدربين، ويمكن أن يحدث عدم انتظام دقات القلب أثناء التوتر أو بعد ممارسة التمارين الرياضية أو في درجات حرارة مرتفعة.
معايير معدل ضربات القلب للأطفال من مختلف الأعمار

الصورة: استوديو أفريقيا / Shutterstock.com
أنواع معدل ضربات القلب
هناك عدة أنواع من نظم القلب، اعتمادًا على المكان الذي تبدأ فيه النبضة العصبية بالانتشار، مما يؤدي إلى انقباض القلب:
- التجويف،
- الأذيني,
- الأذيني البطيني,
- البطيني.
عادةً ما يكون الإيقاع دائمًا جيبيًا. في هذه الحالة، يمكن الجمع بين الإيقاع الجيبي وبين معدل ضربات القلب أعلى من الطبيعي ومعدل ضربات القلب أقل من الطبيعي. جميع أنواع الإيقاعات الأخرى دليل على وجود مشاكل في عضلة القلب.
الإيقاع الأذيني
غالبًا ما يظهر الإيقاع الأذيني أيضًا في مخطط القلب. هل يفعل ذلك الإيقاع الأذينيطبيعي أم أن هذا نوع من علم الأمراض؟ في معظم الحالات، يكون الإيقاع الأذيني في مخطط كهربية القلب غير طبيعي. ومع ذلك، هذا نسبيا درجة خفيفةاضطرابات ضربات القلب. ويحدث عندما يتم قمع العقدة الجيبية أو تعطيلها. الأسباب المحتملة هي نقص التروية، وارتفاع ضغط الدم، ومتلازمة العقدة الجيبية المريضة، اضطرابات الغدد الصماء. ومع ذلك، يمكن أيضًا ملاحظة نوبات معزولة من الانقباضات الأذينية عند الأشخاص الأصحاء. هذا النوع من الإيقاع يمكن أن يأخذ طابع بطء القلب وتسرع القلب.
الإيقاع الأذيني البطيني
الإيقاع المنبثق من العقدة الأذينية البطينية. مع الإيقاع الأذيني البطيني، ينخفض معدل النبض عادة إلى أقل من 60 نبضة في الدقيقة. الأسباب: ضعف العقدة الجيبية، الانسداد الأذيني البطيني، تناول بعض الأدوية. يمكن أن يحدث الإيقاع الأذيني البطيني، جنبًا إلى جنب مع عدم انتظام دقات القلب، أثناء جراحة القلب والروماتيزم والنوبات القلبية.
الإيقاع البطيني
مع الإيقاع البطيني، تنتشر النبضات الانقباضية من البطينين. ينخفض تردد الانكماش إلى أقل من 40 نبضة في الدقيقة. أخطر أشكال اضطراب الإيقاع. يحدث في حالات الاحتشاء الحاد، وعيوب القلب، وتصلب القلب، وفشل الدورة الدموية القلبية، وفي حالة ما قبل النضج.
المحور الكهربائي للقلب
معلمة أخرى مهمة هي المحور الكهربائي للقلب. يتم قياسه بالدرجات ويعكس اتجاه انتشار النبضات الكهربائية. عادة، يجب أن يكون مائلاً قليلاً إلى الوضع الرأسي وأن يكون بزاوية 30-69 درجة. عند الزاوية 0-30 درجة يقال أن المحور أفقي، وعند الزاوية 70-90 درجة يقال أنه عمودي. قد يشير انحراف المحور في اتجاه أو آخر إلى مرض، على سبيل المثال، ارتفاع ضغط الدم أو الحصار داخل القلب.
ماذا تعني الاستنتاجات المتعلقة بمخططات القلب؟
دعونا نلقي نظرة على بعض المصطلحات التي قد تحتوي على نسخة تخطيط كهربية القلب (ECG). وهي لا تشير دائمًا إلى أمراض خطيرة، ولكنها على أي حال تتطلب زيارة الطبيب للحصول على المشورة، وأحيانًا فحوصات إضافية.

الصورة: أتمنى لك يومًا سعيدًا Photo / Shutterstock.com
الكتلة الأذينية البطينية
ينعكس على الرسم البياني كزيادة في المدة الفاصل الزمني PQ. ينعكس مرض المرحلة الأولى في شكل إطالة بسيطة للفاصل الزمني. الدرجة الثانية مصحوبة بالانحراف معلمات QRS(خسارة هذا المجمع). في الصف الثالث، لا يوجد أي اتصال بين P والمجمع البطيني، مما يعني أن كل من البطينين والأذينين يعملان بإيقاعهما الخاص. لا تشكل المتلازمة في المرحلتين 1 و 2 تهديدًا للحياة، ولكنها تتطلب العلاج، حيث يمكن أن تتطور إلى المرحلة 3 شديدة الخطورة، حيث يكون هناك خطر كبير للإصابة بالسكتة القلبية.
إيقاع خارج الرحم
أي إيقاع القلب الذي ليس الجيوب الأنفية. قد يشير إلى وجود الحصار أو أمراض القلب التاجية أو يكون نوعًا مختلفًا من القاعدة. يمكن أن يظهر أيضًا نتيجة لجرعة زائدة من الجليكوسيدات وخلل التوتر العضلي العصبي وارتفاع ضغط الدم.
بطء القلب الجيبي أو عدم انتظام دقات القلب
الإيقاع الجيبي على مخطط كهربية القلب (ECG)، والذي يكون تردده أقل (بطء القلب) أو أعلى (عدم انتظام دقات القلب) عن الحدود الطبيعية. يمكن أن يكون إما متغيرًا للقاعدة أو أحد أعراض أمراض معينة. ومع ذلك، في الحالة الأخيرة، من المرجح ألا يكون هذا العرض هو الوحيد المشار إليه في نسخة مخطط القلب.
تغييرات ST-T غير محددة
ما هو؟ يشير هذا الإدخال إلى أن أسباب تغيير الفاصل الزمني غير واضحة وأن هناك حاجة إلى مزيد من البحث. وقد يشير إلى اضطراب في عمليات التمثيل الغذائي في الجسم، على سبيل المثال تغير في توازن أيونات البوتاسيوم والمغنيسيوم والصوديوم أو اضطرابات الغدد الصماء.
الاضطرابات المرتبطة بالتوصيل داخل البطينين
وكقاعدة عامة، فإنها ترتبط باضطرابات التوصيل داخل حزمة أعصابه. قد يؤثر على جذع الشعاع أو ساقيه. قد يؤدي إلى تأخير انقباض أحد البطينين. لا يتم تنفيذ العلاج المباشر لحصار حزمته، ويتم علاج المرض الذي تسبب فيه فقط.
كتلة فرع الحزمة اليمنى غير مكتملة (RBBB)
اضطراب التوصيل البطيني الشائع. ومع ذلك، في معظم الحالات، لا يؤدي ذلك إلى تطور الأمراض وليس نتيجة لها. إذا لم يكن لدى المريض مشاكل في نظام القلب والأوعية الدموية، فإن هذا العرض لا يحتاج إلى علاج.
إكمال كتلة فرع الحزمة اليمنى (RBBB)
ويعتبر هذا الانتهاك أخطر مقارنة بالحصار غير الكامل. قد يشير إلى تلف عضلة القلب. يصيب عادة كبار السن وكبار السن، ونادرا ما يصيب الأطفال والمراهقين. الأعراض المحتملة هي ضيق في التنفس، والدوخة، والضعف العام والتعب.
كتلة الفرع الأمامي لفرع الحزمة اليسرى (ALBBB)
يحدث عند المرضى الذين يعانون من ارتفاع ضغط الدم والذين أصيبوا بنوبة قلبية. قد يشير أيضًا إلى اعتلال عضلة القلب، وتصلب القلب، وعيوب الحاجز الأذيني، وقصور الصمام التاجي. ليس لديه أعراض مميزة. ويلاحظ بشكل رئيسي في كبار السن (أكثر من 55 سنة).
كتلة الفرع الخلفي لفرع الحزمة اليسرى (B3VLBP)
كأعراض منفصلة، \u200b\u200bنادر، كقاعدة عامة، يتم دمجها مع حصار فرع الحزمة اليمنى. قد يشير إلى نوبة قلبية، أو تصلب القلب، أو اعتلال عضلة القلب، أو تكلس نظام التوصيل. يُشار إلى الحصار عن طريق انحراف المحور الكهربائي للقلب إلى اليمين.
التغيرات الأيضية
يعكس الاضطرابات الغذائية لعضلة القلب. بادئ ذي بدء، يتعلق الأمر بتوازن البوتاسيوم والمغنيسيوم والصوديوم و. هذه المتلازمة ليست مرضا مستقلا، ولكنها تشير إلى أمراض أخرى. يمكن ملاحظتها في نقص التروية واعتلال عضلة القلب وارتفاع ضغط الدم والروماتيزم وتصلب القلب.
تخطيط كهربية القلب (ECG) ذو الجهد المنخفض
تكتشف الأقطاب الكهربائية المثبتة على جسم المريض تيارات ذات جهد معين. إذا كانت معلمات الجهد أقل من المعدل الطبيعي، فإنها تتحدث عن الجهد المنخفض. يشير هذا إلى عدم كفاية النشاط الكهربائي الخارجي للقلب وقد يكون نتيجة لالتهاب التامور أو عدد من الأمراض الأخرى.
عدم انتظام دقات القلب الانتيابي
حالة نادرة تختلف عن عدم انتظام دقات القلب العادي (الجيبي) في المقام الأول من حيث أنها تنطوي على معدل ضربات قلب مرتفع للغاية - أكثر من 130 نبضة في الثانية. بالإضافة إلى ذلك، يعتمد عدم انتظام دقات القلب الانتيابي على التوزيع غير السليم للنبضات الكهربائية في القلب.
رجفان أذيني
يعتمد الرجفان الأذيني على الرجفان الأذيني أو الرفرفة. يمكن أن يحدث عدم انتظام ضربات القلب الناجم عن الرجفان الأذيني في غياب أمراض القلب، على سبيل المثال، مع مرض السكري والتسمم والتدخين. قد تكون الرفرفة الأذينية من سمات تصلب القلب، وبعض أنواع الأمراض الإقفارية، والعمليات الالتهابية لعضلة القلب.
الحصار الجيبي الأذيني
صعوبة في خروج النبضة من العقدة الجيبية (الجيبية الأذينية). هذه المتلازمة هي نوع من متلازمة العقدة الجيبية المريضة. ومن النادر، وخاصة في كبار السن. الأسباب المحتملة هي الروماتيزم وتصلب القلب والكالسين وارتفاع ضغط الدم الشديد. قد يؤدي إلى بطء القلب الشديد والإغماء والتشنجات ومشاكل في التنفس.
الظروف الضخامية لعضلة القلب
أنها تشير إلى الحمل الزائد على أجزاء معينة من القلب. يستشعر الجسم هذا الوضع ويتفاعل معه عن طريق زيادة سماكة جدران العضلات في القسم المقابل. وفي بعض الحالات، قد تكون أسباب الحالة وراثية.
تضخم عضلة القلب
تضخم عضلة القلب العام هو رد فعل وقائي، مما يدل على الحمل الزائد على القلب. قد يؤدي إلى عدم انتظام ضربات القلب أو فشل القلب. في بعض الأحيان يكون نتيجة لأزمة قلبية. أحد أنواع المرض هو اعتلال عضلة القلب الضخامي - مرض وراثيمما يؤدي إلى محاذاة غير طبيعية لألياف القلب ويحمل خطر السكتة القلبية المفاجئة.
تضخم البطين الايسر
الأعراض الأكثر شيوعا، والتي لا تشير دائما إلى أمراض القلب الشديدة. قد يكون من سمات ارتفاع ضغط الدم الشرياني والسمنة وبعض عيوب القلب. في بعض الأحيان يتم ملاحظته في الأشخاص المدربين، والأشخاص الذين يشاركون في العمل البدني الثقيل.
تضخم البطين الأيمن
أكثر نادرة، ولكن في نفس الوقت أكثر من ذلك بكثير علامة خطرمن تضخم البطين الأيسر. يدل على قصور الدورة الدموية الرئوية الشديدة أمراض الرئة، عيوب الصمامات أو عيوب القلب الشديدة (رباعية فالو، عيب الحاجز البطيني).
تضخم الأذين الأيسر
ينعكس كتغيير في الموجة P على مخطط القلب. في هذا العرضالسن له قمة مزدوجة. يشير إلى تضيق التاجي أو الأبهر، وارتفاع ضغط الدم، والتهاب عضلة القلب، واعتلال عضلة القلب. يؤدي إلى ألم في الصدر، وضيق في التنفس، وزيادة التعب، وعدم انتظام ضربات القلب، والإغماء.
تضخم الأذين الأيمن
أقل شيوعاً من تضخم الأذين الأيسر. يمكن أن يكون لها أسباب عديدة - أمراض الرئة، التهاب الشعب الهوائية المزمن، الانسداد الشرياني، العيوب صمام ثلاثي الشرفات. لوحظ في بعض الأحيان أثناء الحمل. قد يؤدي إلى مشاكل في الدورة الدموية، والتورم، وضيق في التنفس.
نورموكارديا
نورموكارديا أو نورموسيستول يعني معدل ضربات القلب الطبيعي. ومع ذلك، فإن وجود نورموسيستول في حد ذاته لا يشير إلى أن مخطط كهربية القلب طبيعي وأن كل شيء على ما يرام مع القلب، لأنه قد لا يستبعد أمراضًا أخرى، مثل عدم انتظام ضربات القلب، واضطرابات التوصيل، وما إلى ذلك.
تغييرات موجة T غير محددة
هذا العرض نموذجي لحوالي 1٪ من الناس. يتم التوصل إلى استنتاج مماثل إذا لم يكن من الممكن ربطه بشكل لا لبس فيه بأي مرض آخر. وبالتالي، بالنسبة للتغيرات غير المحددة في موجة T، من الضروري إجراء دراسات إضافية. قد تكون العلامة مميزة لارتفاع ضغط الدم ونقص التروية وفقر الدم وبعض الأمراض الأخرى، وقد تحدث أيضًا عند الأشخاص الأصحاء.
انقباض السرعة
وغالبا ما يطلق عليه أيضا عدم انتظام دقات القلب. هذا هو الاسم العام لعدد من المتلازمات التي يوجد فيها تكرار متزايد لانقباضات أجزاء مختلفة من القلب. هناك انقباضات سرعة البطين والأذيني وفوق البطيني. تنتمي أيضًا أنواع عدم انتظام ضربات القلب مثل عدم انتظام دقات القلب الانتيابي والرجفان الأذيني والرفرفة إلى انقباضات السرعة. في معظم الحالات، تكون الانقباضات السريعة أعراض خطيرةوتتطلب علاجا جديا.
اكتئاب القلب ST
يعد اكتئاب الجزء ST أمرًا شائعًا في حالات عدم انتظام دقات القلب عالية التردد. غالبًا ما يشير إلى نقص إمدادات الأكسجين إلى عضلة القلب وقد يكون من سمات تصلب الشرايين التاجية. وفي الوقت نفسه، لوحظ أيضًا ظهور الاكتئاب لدى الأشخاص الأصحاء.
تخطيط كهربية القلب (ECG) على الحدود
غالبًا ما يخيف هذا الاستنتاج بعض المرضى الذين اكتشفوه في مخططات القلب الخاصة بهم ويميلون إلى الاعتقاد بأن "الخط الحدودي" يعني تقريبًا "فراش الموت". في الواقع، لا يتم تقديم مثل هذا الاستنتاج من قبل الطبيب أبدًا، ولكن يتم إنشاؤه بواسطة برنامج يقوم بتحليل معلمات مخطط القلب تلقائيًا. معناها هو أن عددًا من المعلمات يقع خارج النطاق الطبيعي، لكن من المستحيل استخلاص نتيجة بشكل لا لبس فيه حول وجود نوع من علم الأمراض. وبالتالي فإن مخطط القلب يقع على الحدود بين الطبيعي والمرضي. لذلك، عند تلقي مثل هذا الاستنتاج، هناك حاجة إلى استشارة الطبيب، وربما كل شيء ليس مخيفا للغاية.
تخطيط القلب المرضي
ما هو؟ هذا هو مخطط القلب الذي تم من خلاله اكتشاف بعض الانحرافات الخطيرة عن القاعدة بوضوح. قد تكون هذه عدم انتظام ضربات القلب أو التوصيل أو اضطرابات التغذية في عضلة القلب. التغيرات المرضيةتتطلب استشارة فورية مع طبيب القلب، الذي يجب أن يشير إلى استراتيجية العلاج.
التغيرات الإقفارية على تخطيط القلب
يحدث مرض الشريان التاجي بسبب ضعف الدورة الدموية في الأوعية التاجية للقلب ويمكن أن يؤدي إلى عواقب وخيمة مثل احتشاء عضلة القلب. لذلك، فإن تحديد العلامات الإقفارية على مخطط كهربية القلب أمر بالغ الأهمية مهمة هامة. نقص التروية على مرحلة مبكرةيمكن تشخيصه من خلال التغيرات في الموجة T (الصعود أو الانخفاض). في مرحلة لاحقة، لوحظت التغيرات في قطاع ST، وفي المرحلة الحادة، لوحظت التغيرات في موجة Q.
تفسير تخطيط القلب عند الأطفال
في معظم الحالات، ليس من الصعب فك رموز مخطط القلب عند الأطفال. لكن المعايير الطبيعية وطبيعة الاضطرابات قد تختلف مقارنة بمؤشرات مماثلة لدى البالغين. وهكذا، فإن الأطفال عادة ما يكون لديهم أكثر من ذلك بكثير ضربات قلب سريعة. بالإضافة إلى ذلك، تختلف أحجام الأسنان والفواصل والقطاعات قليلاً.