من أهم الفترات في حياة المرأة وطفلها. لكن الطب الحديث غير قادر على تتبع جميع العمليات التي تحدث في معدة الأم المستقبلية.وأحيانًا بعد أن يتبين أن حالة الفتات تتطلب تدخلًا طبيًا فوريًا. أحد هذه الاضطرابات الصحية هو الشفة الأرنبية. يتم وصف الأسباب والعلاج والوقاية بالتفصيل في هذه المقالة.
أنواع مختلفة من علم الأمراض
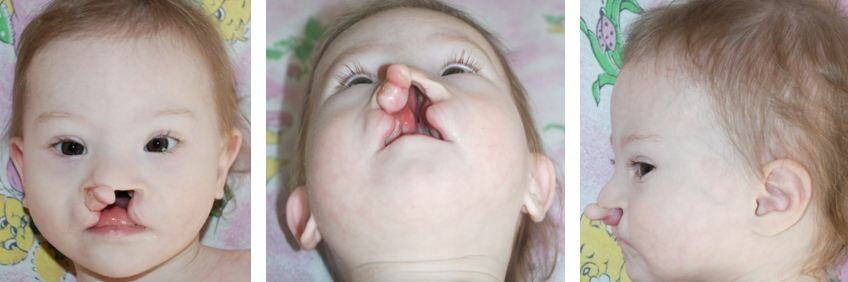
الشفة الأرنبية هي مرض خلقي يتميز بوجود جزء علوي غير موحد من الفم. يمكن أن يكون الشق جزئيًا أو عميقًا ، بحيث يلامس الحنك والأنف. يحدد الأطباء وجود المرض فور ولادة الطفل. ومع ذلك ، هناك حالات يكون فيها علم الأمراض خفيفًا ويأخذ شكل ثقب صغير على الشفة.
تحدث الشفة الأرنبية عادةً في الجانب الأيسر من الوجه. في كثير من الأحيان ، يمتد الشق من الشفة إلى الأنف ، ويمكن أن يكون عميقًا لدرجة أن العملية السنخية للفك مرئية. كقاعدة عامة ، ينقسم المرض إلى الأنواع التالية:
- النوع الأول - العيب موضعي على أحد جانبي الشفة أو كلاهما ؛
- النوع الثاني هو ما يسمى من خلال الشق ، عندما يكون جزء من أنسجة الشفة غائبًا تمامًا.
يصعب القضاء على خلل في الشفة الأرنبية.ومع ذلك ، هذا لا يعني على الإطلاق أنه من المستحيل التخلص من هذا العيب. حتى الآن ، تمكن الجراحون من ذلك عمليات ناجحةعلى الأكثر المواقف الصعبة. ومع ذلك ، من المهم أن نتذكر أن مثل هذا التدخل الطبي يجب أن يتم في موعد لا يتجاوز عام واحد بعد ولادة الطفل.

أسباب حدوث الشفة الأرنبية
السبب الرئيسي الذي يفسر وجود الشفة الأرنبية عند الوليد هو طفرة جينية. بالإضافة إلى ذلك ، يمكن أن يؤدي تطور عيب في الوجه إلى عوامل مثل:
- وجود عدوى في المرأة الموجودة التواريخ المبكرةحمل؛
- العادات الخبيثة للأم الحامل ( منتجات التبغوالمشروبات الكحولية والمخدرات) ؛
- الاستخدام غير المناسب للأدوية الطبية ؛
- الاستعداد الوراثي للشفة المشقوقة (هناك خطر كبير في انتقال هذه الحالة المرضية إلى الأجيال القادمة) ؛
- وجود إجهاد متكرر أثناء الحمل ؛
- أمراض الجهاز القلبي الوعائي.
- السكري؛
- إصابة في البطن
- فقر دم؛
- ارتفاع درجة الحرارة أو التجميد
- إهمال اتباع نظام غذائي صحي.
- سمنة الأم الحامل.
- ثقيل ؛
- أن يكون عمر المرأة المخاض أكثر من 35 سنة.
إن وجود العوامل المذكورة أعلاه في بداية الحمل أمر خطير بشكل خاص. منذ أن تم تشكيل جسم الطفل خلال هذه الفترة ، وأي تأثير ضار يمكن أن يؤدي إلى تشوه الجسم. وهذا يشمل الشفة الأرنبية.

ما هو خطر المرض
العيب في شكل شق هو حالة خطيرة إلى حد ما يمكن أن تؤدي إلى العواقب التالية:
- نظرًا لأن الطفل لا يستهلك سوى الأطعمة السائلة حتى سن عام واحد ، فقد يؤدي ذلك إلى بعض الصعوبات في الرضاعة. يمكن أن يدخل الطعام بسهولة إلى الأنف ، وعليك العمل بجد لإطعام الطفل. في بعض الحالات ، يتم استخدام أنبوب التغذية ؛
- في بعض الأحيان ، لسبب ما ، لا يمكن إجراء عملية عندما تبدأ أسنان الطفل في الصعود. هذا محفوف بعواقب جديدة - إضافة أو عدم وجود بعض الوحدات ؛
- في المستقبل ، قد يؤثر هذا العيب على لدغة الطفل. بعد كل شيء ، تتغير زاوية نمو الأسنان بشكل طفيف. المضغ ثم الهضم أسوأ بشكل ملحوظ.
- بما أن الأصوات المنطوقة تدخل الأنف ، يصبح كلام الطفل وصوته أقل وضوحًا وأقل وضوحًا ؛
- لا تنس أنه حتى عيب صغير في الوجه يمكن أن يؤدي إلى تفاقم تواصل الطفل مع أقرانه ، مما سيؤثر سلبًا على تقديره لذاته ؛
- بالإضافة إلى ذلك ، يمكن أن تسبب الشفة الأرنبية فقدان السمع.
- في الأطفال الذين يعانون من هذا المرض ، غالبًا ما يحدث التهاب في الأذن.
هذه الأسباب كافية لفهم سبب حاجة الطفل المصاب بهذا المرض إلى التدخل الجراحي.

كيف يتم القضاء على هذا المرض؟
يتم تصحيح الشفة الأرنبية فقط من خلال الجراحة.بادئ ذي بدء ، يقوم الجراح بتقييم حالة الطفل وعيوب الوجه ، ثم يحدد توقيت وعدد العمليات. كقاعدة عامة ، يتم التخلص من الشق من خلال العمليات التالية:
- تجميل الأنف.
- تجميل الأنف.
ما هي الأنواع المدرجة تدخل جراحي؟ لذا:

تدابير وقائية مهمة
من الممكن تمامًا تجنب عواقب مثل الشفة الأرنبية. يكفي اتباع بعض النصائح:
- قبل الحمل ، يُنصح بزيارة الطبيب وإجراء فحص لوجود الأمراض المعدية ؛
- أثناء الحمل ، من المهم للغاية مراقبة التغذية. أي المنتجات الضارةيجب أن تستهلك بكميات محدودة. يجب أن يكون النظام الغذائي غنيًا بالفيتامينات ؛
- راقب درجة حرارة جسمك ، يجب ألا يفرط الجسم في البرودة أو يسخن ؛
- يجب تناول أي دواء تحت إشراف دقيق من الطبيب المعالج. وبعض الأدوية ممنوعة تمامًا أثناء الحمل ، مثل المضادات الحيوية ؛
- خلال فترة الحمل ، من الضروري نسيان أي عادات سيئة. تجنب الاتصال بالمدخنين ، وتجنب الغرف المليئة بالدخان ؛
- يزيد التسمم بالمواد السامة من خطر الإصابة بالمرض. تجنب رائحة الطلاء والورنيش والبنزين وما إلى ذلك.
الحمل هو الفترة الأكثر إثارة وخصوصية في حياة المرأة. لذلك ، تشعر العديد من الأمهات بالقلق من أنه يمكن أن يثيرن تطور مرض مثل الشفة المشقوقة ، وأسباب حدوثها متنوعة للغاية ، ولكن إذا اتبعت النصائح المذكورة أعلاه ، فسيولد الطفل بصحة جيدة بالتأكيد.

فيديو شفاه غير موحد
في هذا الفيديو سوف تتعرف على أسباب المرض:
في نهاية الشهر الأول من الحمل ، يتكون فم الطفل من نصفين منفصلين ينموان بجانب بعضهما البعض. في مكان ما بين الأسبوعين السادس والثامن ، يندمجان معًا لتشكيل الفك العلوي. بعد ذلك ، يجري التماس للخلف وللأمام لإغلاق الشفاه باللسان. بحلول الأسبوع العاشر من الحمل ، يكون الفم مكتملًا ، وقد اكتسب الأنف بنية وموقعًا مألوفين.
هو عيب منذ الولادةحيث تكون الشفة العلوية للطفل مكتملة الشكل وبها ثقب. - شذوذ خلقي مشابه حيث لا يتشكل حنك الطفل الذي لم يولد بعد بشكل كامل ، ولكن به ثقب. يعاني بعض الأطفال الذين يعانون من الشفة الأرنبية من شق صغير في الشفة العليا. لدى البعض الآخر فتحة مفتوحة بالكامل تمتد عبر الفك العلوي إلى أسفل الأنف. قد يظهر الشذوذ على أحد جانبي فم الطفل أو كلاهما. يسمى هذا العيب الخلقي بشق الفم أو الشفة الأرنبية. في الأطفال ، لا تزال أسباب حدوثه غير معروفة.
تختلف عيوب وشروط تطورها من حيث الشدة والدرجة مع الاختلافات:
- الشفة الأرنبية (عيب الشفة).
- الحنك المشقوق (عيب في الحنك).
- الشفة الأرنبية وشق سقف الحلق (كلاهما عيبان).
- شكل دقيق للشق (شق أو ندبة).
- شق من جانب واحد (جانب واحد من الشفة والحنك).
- شق ثنائي (جانبي الشفة والحنك).
الشفة الأرنبية وشق سقف الحلق: الأسباب
أسباب الشفة المشقوقة والحنك المشقوق وغيرهما من تشوهات الوجه غير مفهومة جيدًا ، لكنها مرتبطة ارتباطًا مباشرًا بالتغيرات في جينات الطفل. يُعتقد أن 25٪ من الحالات ناتجة عن وراثة ، وتصل إلى 15٪ - تشوهات صبغية و 60٪ - أسباب خارجيةولادة أطفال يعانون من شفة مشقوقة. قد يكون الميل إلى التشوه موروثًا من أحد الوالدين أو كليهما. تزداد احتمالية الإصابة بالمرض عندما يحدث مع أفراد مقربين من نفس العائلة.

العوامل الأخرى التي يمكن أن تؤثر على الجينات المؤدية إلى الانقسام هي الفيروسات وبعض الأدوية والنظام الغذائي والسموم البيئية. حددت الدراسات الحديثة أن التدخين وتعاطي المخدرات من عوامل الخطر لتطور الشفة الأرنبية والحنك المشقوق ، بالإضافة إلى العيوب الخلقية الأخرى. بالإضافة إلى ذلك ، فإن وجود مرض السكري يزيد بشكل كبير من خطر ولادة طفل بشفة مشقوقة أو بدون سقف الحلق. يمكن أن يتسبب تعاطي المخدرات وتسمم الجسم أيضًا في حدوث هذه العيوب الخلقية. يمكن أن تحدث الشفة الأرنبية وشق سقف الحلق جنبًا إلى جنب مع التشوهات الخلقية الأخرى. هذا يمكن أن يؤدي إلى عدد من الصعوبات في الحياة اليومية. ليس من غير المألوف أن يولد الأطفال بشفة مشقوقة أو حنك إذا كان أقاربهم لديهم هذه الحالة أو لديهم تاريخ من العيوب الخلقية الأخرى.
علم الوراثة والوراثة
إلى هذا اليوم أسباب حقيقيةتطور الحنك والشفة المشقوقة غير معروف ، لكن الأطباء يعتقدون أن العيوب ناتجة عن عوامل وراثية وبيئية. قد تلعب الوراثة دورًا في تطور مرض مثل الشفة الأرنبية. يمكن أن تجمع أسباب الحدوث عدة عوامل. إذا كان أحد الوالدين أو كلاهما يعاني من هذا الانحراف ، فإن هذا يزيد بشكل كبير من مظهر الشذوذ في الطفل. يمكن أن يؤدي نمط حياتك أثناء الحمل أيضًا إلى زيادة احتمالية إصابة طفلك بشذوذ.
إذن ، لماذا يتطور مرض مثل الشفة الأرنبية؟ ستساعد الصور والأسباب وطرق العلاج في معرفة المزيد عن هذه الحالة المرضية.
- يزيد التعرض للفينيتوين أو تعاطي المخدرات أثناء الحمل من خطر الإصابة بالتشوه بنسبة 10 مرات أو أكثر.
- يزيد التدخين أثناء الحمل من فرصة الإصابة بالعيب بمقدار الضعف.
- ارتبط استخدام الكحول أو الأدوية المضادة للاختلاج أو حمض الريتينويك بالعيوب الخلقية ، والتي تشمل الشفة الأرنبية وشق سقف الحلق
- أثناء الحمل ، يمكن أن يتسبب نقص الفيتامينات ، وخاصةً نقص حمض الفوليك ، في تطور شذوذ قحفي وجهي.

هناك العديد من العوامل التي تقلق بشأن الشفة الأرنبية للأطفال. الأسباب والصور لهذا المرض توضح خطورة الموقف. يمكن أن يتطور الحنك المشقوق كعيب خلقي منعزل أو كجزء من متلازمة وراثية أكبر يمكن أن تؤدي إلى تشوهات أكثر حدة.
بيئة
أثناء الحمل ، ما تأكله الأم وتشربه أمر بالغ الأهمية لنمو جنينها الذي لم يولد بعد. تدخل الفيتامينات والعناصر الغذائية الجسم النامي عن طريق دم الأم. لكن بين المرأة وطفلها الذي لم يولد بعد هناك غلاف واقٍ قوي يسمى المشيمة. لا يسمح بمرور بعض المواد السامة ويحمي الطفل في الرحم بشكل موثوق. في حين أن المشيمة جيدة حقًا في تصفية السموم ، يمكن أن تمر مواد كيميائية خطيرة أخرى عبر هذا الحاجز وتدخل إلى مجرى دم الجنين.
إن مرض الشفة الأرنبية له سبب وراثي ، لذلك أثناء الحمل ، عليك مراقبة صحتك بعناية.
المواد السامة
المواد الضارة ، مثل المبيدات الحشرية والزئبق ، يمكن أن تدخل عن طريق الدم إلى الطفل ، مما يسبب اضطرابات خطيرة في النمو. في عام 2004 ، قامت مجموعة عمل بيئية خاصة بدراسة عشرة مواليد جدد. وجد الباحثون ، في المتوسط ، حوالي 200 نوع من المواد الكيميائية والملوثات الصناعية. 180 من هذه المركبات معروفة بأنها مواد مسرطنة.
هناك نظرية مفادها أن النظام جسم الانسانتشكلت قبل وقت طويل من تطوير معظم المواد الكيميائية الضارة. جسمنا ببساطة غير قادر على التعرف على هذه العناصر وتحييدها.

على أي حال ، فإن المجتمع الصحي مقتنع بأن بعض هذه المواد الكيميائية تساهم في تطور العيوب الخلقية. وجد علماء أجانب أن أقسامًا معينة من الجينات في الكروموسومات 1 و 2 و 3 و 8 و 13 و 15 مرتبطة بتكوين الحنك المشقوق والشفة. اتخذت هذه الدراسة خطوة مهمة لفهم أسباب الأمراض الوراثية والبيئية بشكل أفضل.
ما الذي يمكن فعله لمنع حدوث خلل؟
يقترح بعض الباحثين أن تناول حمض الفوليك أثناء الحمل قد يقلل من فرص إصابة الطفل بهذه التشوهات. توجد هذه المادة في معظم الفيتامينات المتعددة. من المعروف أن حمض الفوليك يقلل فعليًا من خطر الإصابة بعيب خلقي آخر غير ذي صلة.
ما هي المواد الكيميائية التي يمكن أن تؤثر على تطور الخلل؟
إن معرفة المواد التي تؤدي إلى التشخيص مهمة صعبة إلى حد ما.
إن حدوث مثل هذا العيب مثل الشفة الأرنبية له أسباب مختلفة ، ولكنه في الأساس عبارة عن مزيج من العوامل الوراثية والسموم البيئية. قد تبدأ الجينات في التطور بشكل غير صحيح ، لكنها تحتاج إلى دفعة صغيرة من العالم الخارجي.

الأدوية التي يمكن أن تسبب شقوقًا وفقًا للخبراء:
- التي تزيد أو تنقص ضغط الدم ("السودوإيفيدرين" و "الأسبرين").
- الأدوية المضادة للصرع مثل الكاربامازيبين والفينيتوين. يعتقد بعض الباحثين أن السبب في الواقع هو الصرع نفسه ، وليس الأدوية المستخدمة لعلاجه.
- "Isotretinoin" ، أو "Accutane" - دواء طبي يؤخذ للعلاج مظاهر قويةحب الشباب. لا تأخذ Accutane أثناء الحمل. يجب ألا تخطط للحمل خلال الدورة الكاملة لاستخدام الدواء وفي غضون شهر بعد ذلك.
- الكورتيكوستيرويدات مثل الهيدروكورتيزون والكورتيزون. يمكن أن يؤدي استخدام هذه الأدوية أثناء الحمل إلى تشخيص الشفة الأرنبية. يمكن أن تكون الأسباب أيضًا عوامل خطر للحمل.
هناك العديد من المضاعفات التي يمكن أن تصيب الرضع والأطفال الذين يعانون من الشفة الأرنبية أو الحنك المشقوق.
مشاكل التغذية
بسبب العيب التشريحي ، قد تكون عملية الرضاعة الطبيعية صعبة جدًا على الأطفال حديثي الولادة. الانفصال غير الطبيعي للشفة العليا يجعل الرضاعة غير مريحة. مع مثل هذا الشذوذ ، من المستحيل الحصول على ضغط جيد ، وهو أمر ضروري للتدفق الناجح للعملية. تمثل حلمات الرضاعة التقليدية نفس المشكلة. ومع ذلك ، هناك أواني متخصصة تساهم في التغذية الفعالة.

الأطفال مع الحنك المشقوقكقاعدة عامة ، تم تجهيز الحنك الاصطناعي القابل للإزالة منذ بداية الحياة. يحد هذا الجهاز من قدرة السوائل على دخول فتحات الأنف ويسهل أيضًا القدرة على الامتصاص من حلمات متخصصة.
التهابات الأذن أو فقدان السمع الجزئي
غالبًا ما يعاني الأطفال المصابون بالحنك المشقوق من التهابات الأذن وتراكم السوائل في طبلة الأذن. للحد من هذه المشاكل ، يمر معظم الأطفال المصابين بالحنك المشقوق بالدرهم (الأنابيب) عبر طبلة الأذن خلال الأشهر الأولى من العمر.
مشاكل الكلام
كما هو متوقع ، يمكن أن تؤثر التشوهات التنموية المرتبطة بالحنك والشفة على النطق. المشكلة الأكثر شيوعًا هي جودة الصوت عادةً. يمكن أن تساعد العمليات الجراحية التصحيحية في تقليل مشاكل الكلام هذه ، ولكن معظم الأطفال الذين يعانون من الشفة الأرنبية أو الحلق المشقوق يستفيدون من علاج النطق بمساعدة معالج النطق.
مشاكل الأسنان
غالبًا ما يعاني الأطفال المصابون بشفة مشقوقة أو حلق مشقوق من مشاكل الأسنان المفقودة أو المشوهة وعادة ما يحتاجون إلى علاج تقويم الأسنان. إذا كان الفك العلوي يعاني من خلل وظيفي ، مثل الوضع غير الصحيح والموضع اسنان دائمة، فإن الوضع يتطلب جراحة الوجه والفكين.
علاج الشفة الأرنبية وشق سقف الحلق
يمكن للأطباء الآن تشخيص حالة الشذوذ بناءً على قراءات الموجات فوق الصوتية في وقت مبكر من الأسبوع الثامن عشر من الحمل. يعتبر تشخيص الحنك المشقوق أكثر صعوبة لأنه مخفي داخل الفم. بمجرد التشخيص ، قد يقوم الأطباء بإجراء يتم فيه إزالة السائل الأمنيوسي لفحص متلازمة وراثية. من أجل تحديد الشق في مرحلة مبكرة وصياغة العلاج الصحيح ، كقاعدة عامة ، يلزم وجود فريق واسع من المتخصصين.

جراحة
يحدث تصحيح الشق عن طريق الجراحة عادة بعد الأسبوع السابع من حياة المولود الجديد. هذا النوع من العمليات هو جراحة تجميلية. إذا تأثر أنف الطفل بالتغيرات الناتجة عن هذا العيب ، فقد يكون من الضروري إجراء عملية تجميل الأنف. عادة ما يحتاج الأطفال الذين يولدون بشفة مشقوقة العلاج الدائممع العديد من الإجراءات المتخصصة لتحقيق الشفاء التام.
الشفة الأرنبية أو انشقاق الشفة هو عيب خلقي في الطفل ، وهو الشفة الأرنبية ، والتي تتكون من أنسجة غير ملتصقة في تجويف الأنف والفك العلوي. الشفة الأرنبية مرض نادر ، 0.04٪ من الأطفال يولدون بعيب. المرض لا يؤثر على العقلية و الحالة الفيزيائيةومع ذلك ، فإنه يعطي الأطفال إزعاجًا جماليًا وجسديًا: من الصعب على الأطفال التحدث وتناول الطعام ، ولا يمكنهم الابتسام ، كما أن تكوين نظام الأسنان السنخية يكون مضطربًا ، وهناك حاجة إلى منتجات خاصة للعناية بالأسنان. الشفة الأرنبية هي في الأساس عيب تجميلي يمكن ويجب تصحيحه بالجراحة التجميلية.
الأعراض الرئيسية
يتكون الخلل في الأسبوع الثامن من الحمل ، عندما يتم وضع أعضاء الوجه والفكين في الطفل.
يمكن رؤية الشفة الأرنبية فور ولادة الطفل أثناء الفحص الخارجي. يشار إلى وجود الخلل من خلال تشوه مميز للشفة العلوية أو السفلية بشق أحادي الجانب أو جانبين.
عند الرضع ، تكون عمليتا المص والبلع صعبة بشكل كبير ؛ في حالة الشقوق العميقة ، قد يتطلب الأمر مجسًا أنفيًا لإطعام الطفل. في المستقبل ، تنزعج العضة وتشوه الأسنان ، مما يجعل من الصعب مضغ الطعام.
ينزعج تطور الأسنان عند الطفل ، بعض الأسنان مفقودة أو ، على العكس من ذلك ، هناك أسنان إضافية ، تنمو الأسنان بزاوية خاطئة ، تتطور تسوس الأسنان ، وتضطرب عملية تكوين الصوت ، تظهر rhinolalia (اضطراب وظيفة الكلام). الكلام عند الأطفال البالغين عيب منذ الولادة- غامض ، أنفي ، مع مشكلة نطق الحروف الساكنة.
أسباب المرض
العوامل التالية تؤدي إلى ظهور الشفة الأرنبية عند الأطفال حديثي الولادة:
- منتشر أمراض معدية، التي تنقلها الأمهات في الأشهر الثلاثة الأولى من الحمل ، على سبيل المثال ، داء المقوسات ، والهربس ، والحصبة الألمانية ، والفيروس المضخم للخلايا.
- المضاعفات أثناء الحمل ، الأمراض المزمنة للأم ، تناول الأدوية معها آثار جانبية، الأمراض المنقولة جنسيا.
- تأثير البيئة غير المواتية على جسم المرأة أثناء الحمل (على سبيل المثال ، التعرض للمواد الكيميائية أو الإشعاعية).
- العامل الجيني: يمكن أن يظهر الخلل نتيجة حدوث طفرة في الجينات.
- الوراثة: غالبًا ما يتطور المرض عند الأطفال الذين ولدوا في أسرهم بهذا المرض (على سبيل المثال ، كلا الوالدين ، أحد الوالدين ، الطفل الأكبر).
- تدخين الأم أثناء الحمل أو قبله ، وتعاطي المخدرات ، وتعاطي الكحول.
- الولادة المتأخرة (بعد 40 سنة).
الأنواع الرئيسية للشفة الأرنبية
هناك أنواع المرض التالية: 
- الشفة الأرنبية أحادية الجانب والثنائية. في الشكل أحادي الجانب ، يتم قطع الشفة العلوية بعمق ، عادةً في الجانب الأيسر. مع الثنائي - يبدو الخلل وكأنه ثلم عميق ، يمزق الشفة على اليمين واليسار من خط الوسط إلى الأنف (أحيانًا أعمق).
- الشفة الأرنبية المعزولة والأمراض المرتبطة بعيوب تشريحية أخرى في الفك العلوي (على سبيل المثال ، الحنك المشقوق ، الحنك المشقوق ، تشوه الأنف).
- الشفة الأرنبية الكاملة والجزئية. الشكل الكامل هو شق عميق (رقاقة) يرتفع من الشفة إلى منطقة الأنف على أحد الجانبين أو كلاهما. يظهر الجزئي على شكل حفرة صغيرة أو شق عميق في أحد أجزاء الشفة العليا.
- عيب فقط في الشفة العليا (الأكثر شيوعًا) ، الشفة الأرنبية في الشفة السفلية ، في كلتا الشفتين.
- المرض في شكل خفيف(الانقسام يؤثر فقط على الأنسجة الرخوة للشفتين) ، بشكل حاد (الخلل مرتبط بعظم الفك العلوي أو عظم الحنك).
كيفية منع انشقاق الشفة عند حديثي الولادة
لمنع تطور المرض عند الطفل ، يجب على الأم مراعاة القواعد التالية:
- قبل التخطيط للحمل ، تأكدي من عدم انتهاء صلاحية التطعيم، الخضوع لفحص شامل كامل للجسم ، اجتياز الاختبارات اللازمة.
- أثناء الحمل وقبله ، تناولي نظامًا غذائيًا متوازنًا ، وتناولي الفيتامينات والمعادن ، وتناولي الخضار والفواكه الطازجة.
- تجنب انخفاض حرارة الجسم قبل وأثناء الحمل.
- قلل من خطر الإصابة بالعدوى أمراض معديةأثناء الحمل ، على سبيل المثال ، من الجيد قلي اللحوم أو سلقها قبل الأكل ، لأن تناول اللحوم غير المطبوخة جيدًا أو غير المطهية جيدًا يمكن أن يؤدي إلى الإصابة بداء المقوسات.
- لا تتناول الأدوية دون استشارة الطبيب أولاً ، فمن الخطورة بشكل خاص تناول المضادات الحيوية بمفردك. أخذ وصفة طبية حتى الأدويةأثناء الحمل يزيد من خطر الإصابة بالشفة الأرنبية عند الوليد.
- تجنب التعرض للعوامل البيئية الضارة.
- لا تدخني أو تشرب الكحول أو تتعاطي المخدرات أثناء الحمل وقبله. ليس فقط نشطًا ، ولكن أيضًا تدخين سلبي(المكوث في غرف مدخنة) يزيد من نسبة ولادات الأطفال المصابين بعيب.
- تجنب الفحوصات الطبية أثناء الحمل حيث يوجد خطر تعرض الجنين للإشعاع.
- لا تتواصل مع الأشخاص المصابين بأمراض معدية (مثل جدري الماء والحصبة الألمانية).
تشخيص المرض
يمكن تحديد التشخيص عن طريق الرحم الموجات فوق الصوتية(الموجات فوق الصوتية) في الأسبوع 16-20 من الحمل. هذا التشخيص لا يمكن الاعتماد عليه دائمًا.

لتصحيح الخلل ، فإن التدخل الجراحي الإلزامي ضروري. يتم تحديد عدد العمليات وشروط وأحجام تنفيذها من قبل الطبيب في الاستشارة.
يتم التخلص من الشفة الأرنبية بمساعدة الأنواع التاليةالجراحة التجميلية الترميمية:
- تجميل الشفتين.
- تجميل الأنف.
- رأب الأنف.
تجميل الشفتين
تتضمن العملية استعادة الفائدة الجمالية والتشريحية والوظيفية للشفة المنقسمة. من المستحسن إجراء عملية تجميل الشفاه في سن 3-6 أشهر من عمر الطفل.
في حالة وجود عيب في شكل حاد يمكن إجراء العملية في الأيام الأولى أو الشهر الأول من عمر الطفل ، مع مراعاة الشروط التالية:
- يجب أن يكون لدى الطفل زيادة كافية في الوزن.
- يجب ألا يكون هناك أمراض مثل فقر الدم أو أمراض الأمعاء أو الغدد الصماء أو القلب والأوعية الدموية أو الجهاز العصبي.
في الفيديو أدناه يمكنك أن ترى تأثير هذه العملية (شيلوبلاستي)
لعملية تجميل الشفة تأثير إيجابي على نمو الشفاه والأنف لدى الطفل في المستقبل. لكن يجب أن نتذكر أن الأطفال حديثي الولادة لديهم ميل متزايد لفقدان الدم والبعض وظائف فسيولوجيةليست مثالية بعد.
تجميل الأنف
يتم إجراء اللدونة الأولية إذا كان من الضروري تصحيح الموقع غير الطبيعي لعضلات منطقة الفم والشفة الأرنبية والغضروف الأنفي. عملية تجميل الأنف هي تدخل جراحي أكثر تعقيدًا من عملية تجميل الشفتين ؛ فهي تستخدم في الأشكال الحادة من الشفة المشقوقة ، وعيوب الهيكل العظمي للوجه ، وتشوهات الأنف.
رأب الأنف
تساعد العملية على استعادة الفائدة التشريحية للشفة والقضاء على التشوه الغضروفي للأنف وعيوبه عملية سنخيةويساهم التخلف في الفك العلوي على جانب الانقسام في تكوين إطار عضلي كامل في منطقة الفم.
موانع الاستعمال لجميع أنواع الجراحة التجميلية للتخلص من الشفة الأرنبية هي إصابات الولادة ، اليرقان الفسيولوجي، عيوب الأعضاء الحيوية (على سبيل المثال ، القلب والكلى) ، والأمراض المكتسبة ذات الطبيعة المعدية والفيروسية.
فترة ما قبل الجراحة
خلال فترة التعرض قبل الجراحة ، يشار إلى استخدام الجبائر الخاصة للأسنان ، وحشوات الأسنان المصبوبة ، والجص الطبي اللاصق.
فترة ما بعد الجراحة
بعد العملية ، يتم تثبيت سدادة من الشاش في ممر الأنف لحماية منطقة الخياطة من المخاط والطعام ، ولمنع تضييق فتحة الأنف. بعد إزالة مسحة الشاش ، يمكن تركيب أنبوب بلاستيكي في ممر الأنف لمدة 3 أشهر لمنع تضييقه وتشوه جناحي الأنف. تتم إزالة الغرز في اليوم السابع والعاشر.
بعد الجراحة التجميلية ، ولتعزيز التأثير ، يجب على الطفل ارتداء غطاء رأس خاص يمر عبر الشفة العليا ويتم تثبيته على الرأس والخدين. بفضل هذا الجهاز ، يتم حماية شفاه الطفل من التمدد ، وتبقى اللحامات سليمة. تساعد غطاء الرأس على التئام الشفاه بعد الجراحة.
يجب أن تكون حركات أيدي الطفل الصغير لمدة 3 أسابيع محدودة بجبيرة أخرى وسائل خاصةحتى لا يتلف الطفل اللحامات.
بعد الجراحة التجميلية ، يجب على الآباء أيضًا مراعاة القواعد التالية:
- تقبل كل شيء التدابير اللازمةلمنع العدوى من دخول الجرح.
- اعرض الطفل بانتظام على الجراح ، استشر طبيب أسنان الأطفال وتقويم الأسنان.
كم عدد العمليات الجراحية المطلوبة لتصحيح شق الشفة؟
يعتمد عدد العمليات الجراحية على درجة الضرر الذي يصيب الشفاه ، ونوع المرض ، ووجود عيوب في الأنف.
إذا تم العثور فقط على شفة مشقوقة بدون حنك مشقوق عند الطفل ، فمن الضروري القيام بما يلي:
- عملية واحدة إذا كانت الفجوة صغيرة ومن جانب واحد.
- عمليتان إذا كانت الفجوة من جانب واحد ولكن واسعة أو إذا كانت الفجوة من جانبين (تتم استعادة كل جزء من الشفة بشكل منفصل أثناء العملية).
يحتاج الطفل الذي يعاني من انشقاق الشفة والأنف إلى عمليتين جراحيتين على الأقل.
إذا تم الجمع بين الشفة الأرنبية والحنك المشقوق ، فسيلزم إجراء عمليتين أو أكثر للتصحيح.
تأثير
تساعد الجراحة التجميلية في 90٪ من الحالات الأطفال المولودين بشفة أرنبية على تحقيق نتائج وظيفية وجمالية جيدة ، وتكييفهم مع الحياة الاجتماعية الكاملة.

في 70-80٪ من الحالات ، قد تكون هناك حاجة إلى تدخلات إضافية لتصحيح التشوهات المتبقية في الأنف والشفاه في سن أكبر (تصحيح عدم انتظام خط الابتسامة ، إزالة ندبة ما بعد الجراحة). عادة ما يتأخر توقيت العمليات الجراحية الإضافية حتى سن المراهقة (قبل بداية سن البلوغ).
هناك خطر من حدوث تشوه ندبي في الشفتين على جزء من الغشاء المخاطي بعد العملية ، للقضاء على ضرورة إجراء الجراحة التجميلية في الدهليز تجويف الفم.
صور قبل وبعد العملية
مع قدوم الطفل إلى الأسرة ، هناك فرح كبير ، لكن في بعض الأحيان يولد الأطفال بعيوب معينة.
في بعض مجموعات الأطفال ، يمكن الكشف عن بعض أنواع التشوهات في منطقة الفم والوجه ككل ، ومنها الحنك المشقوق والشفة الأرنبية. يمكن تسمية إحدى سمات هذه العيوب بحقيقة أن عملية التكوين تحدث حتى في الأشهر القليلة الأولى من الحمل ، عندما يكون الطفل في رحم الأم.
عيوب كبيرة في الأطفال عند الولادة
يتم تسهيل تكوين مثل هذه العيوب من خلال أجزاء متصلة بشكل غير صحيح من الجسم ، والتي تنتج عن نقص الأنسجة في بعض المناطق.
يحتاج هؤلاء الأطفال إلى مساعدة الأطباء منذ اليوم الأول للولادة. لحسن الحظ ، يحتوي الطب اليوم على عدد كبير من الأساليب التي تسمح لهؤلاء الأطفال بالعودة إلى حياتهم الطبيعية.
تشمل العيوب حقيقة أن العملية تستغرق الكثير من الوقت وتتطلب عددًا كبيرًا من العمليات. لكن إذا اتبعت توصيات المختصين واتبعت جميع الإجراءات الموصوفة ، ففي معظم الحالات لن يكون علاج المرض بهذه الصعوبة وسيعطي نتائج جيدة!
cheiloschisisأو مشقوق الشفةهو شذوذ خلقي قسم الوجهحيث تنقسم الشفة العليا إلى قسمين. يمكن أن تقتصر الشفة الأرنبية في هذه الحالة على الشفة العليا فقط ، ولكن يمكن أن تؤثر أيضًا على الحنك العلوي ، جنبًا إلى جنب مع التشوهات الأخرى.
بيانات احصائية
تعتبر الشفة الأرنبية من أكثر التشوهات الخلقية شيوعًا. مع هذا العيب ، يولد طفل واحد من بين 1000 مولود جديد ، أي ما يقرب من 0.04 في المائة من إجمالي سكان الكوكب. في أغلب الأحيان ، يولد الأولاد بشفة مشقوقة. يقع الشق في الجانب الأيسر من الشفة العليا في معظم الحالات. في الولايات المتحدة الأمريكية ، يختلف معدل حدوث الشفة الأرنبية عند الأطفال حسب الولاية. في نيويورك ، يولد 0.78 طفل من كل 1000 طفل حديث الولادة بهذا العيب ، في ألاباما - 1.94 ، في نيو مكسيكو - 2.5.هناك علاقة معينة بين العرق وتواتر هذه الحالة المرضية. بالمقارنة مع الآسيويين ذوي البشرة الفاتحة ، فإن الشفة الأرنبية أكثر شيوعًا بمرتين. يتميز سباق Negroid بتشكيل خلل في 50 بالمائة من الأطفال حديثي الولادة.
بحسب منظمة الصحة العالمية ( من) يوجد اليوم اتجاه لزيادة عدد الأطفال الذين يولدون بهذه الحالة الشاذة. ترتبط هذه الحقيقة بالتدهور البيئي وظهور عدد كبير من العوامل التي تؤثر على حدوث التشوهات الخلقية. وهكذا ، في جمهورية بيلاروسيا ، حيث عانى كل خامس مواطن من حادث تشيرنوبيل ، هناك زيادة سنوية في عدد الأطفال الذين يعانون من الشفة الأرنبية بنسبة 0.25 مرة لكل 1000 مولود جديد. تم إجراء محاولات لشرح أسباب ولادة الأشخاص الذين يعانون من شق الشفة في أيام الحضارات القديمة. تم تعيين الشذوذ أهمية دينية. في مصر القديمةكان يعتقد أن الآلهة يعاقبون الأشخاص الذين ولدوا بهذا العيب. ممثلو الثقافات الأخرى مرتبطون بالرذيلة بعلامة على إدخال ممثلي قوى الشر في الشخص. في روس ، كان الأطفال المولودون بهذه الشفة ينتمون إلى أشخاص مميزين يتمتعون بقوى خارقة للطبيعة. كان يعتقد أنها يمكن أن تتحول إلى حيوانات.
أول من حاول العلاج الجراحيشفاه متشققة ، كان قدماء المصريين. خلال الحفريات ، تم اكتشاف مومياوات ، على بقايا وجوههم كانت هناك علامات على شفة مشقوقة متضخمة. تم خياطة العيب من قبل المعالجين المصريين بمساعدة عروق الحيوانات الرقيقة.
كان الصينيون أول من وصف إجراء تصحيح هذا الشذوذ. استند مبدأ الطريقة على قطع فجوة متساوية وخياطتها اللاحقة في أجزاء. في منتصف القرن السابع عشر ، بدأ استخدام لوحات خاصة لإعادة بناء الوجه.
يشرح الأيورفيدا أسباب تكوين الخلل بطريقة مثيرة للاهتمام ( علم قديم للحياة الصحية نشأ في الهند القديمة). وفقًا للأيورفيدا ، تنتمي الشفة الأرنبية إلى مجموعة الأمراض Janma-vala-pravritta ( الأمراض المكتسبة في رحم الأم). عوامل تطور مثل هذه الأمراض هي السلوك الخاطئ للمرأة أثناء الحمل. كان يعتقد أن المرأة يمكن أن تلد طفلاً مصابًا بشفة مشقوقة إذا كانت نشطة جنسيًا أثناء الحمل ، وارتكبت أفعالًا آثمة ، وغالبًا ما تعاني من الغضب والتهيج.
الشفة الأرنبية ليست جملة ، ويتم تصحيح عواقبها عن طريق الجراحة الحديثة. حقق الكثير من الأشخاص الذين ولدوا بمثل هذا العيب النجاح والازدهار في حياتهم. واحد من ناس مشهورين، الذي كان يعاني من هذا المرض ، كان ، على سبيل المثال ، جلين تيرنر ، الذي يعتبر اليوم الملك التسوق الالكتروني. من عام 1962 إلى عام 1967 ، جلين تورنر ، مع بداية رأس المال 5000 دولار ، حصل عليها 300 مليون. تم تكريس هذا الرجل لسلسلة من الكتب تحت العنوان العام "Glenn Turner - Cleft Lip" من تأليف الصحفي السوفيتي Melor Georgievich Sturua.
من بين المشاهير المعاصرين ، يعاني Joaquin Phoenix من ندبة تشير إلى إجراء عملية جراحية لتصحيح الشفة الأرنبية. هناك أيضًا أدلة على أن نجومًا مثل ميخائيل بويارسكي وأندريه ماكاريفيتش وأندريه ميرونوف ولدوا بشفة مشقوقة.
تشريح الشفة
 الشفاه هي تشكيلات عضلية جلدية تقع على السطوح الأمامية للجزء العلوي و الفك السفليحول مدخل تجويف الفم. تتميز الشفتان العلوية والسفلية ، والتي تشكل معًا الشق الفموي.
الشفاه هي تشكيلات عضلية جلدية تقع على السطوح الأمامية للجزء العلوي و الفك السفليحول مدخل تجويف الفم. تتميز الشفتان العلوية والسفلية ، والتي تشكل معًا الشق الفموي. تتكون الشفاه من عدة طبقات من الأنسجة المختلفة.
طبقات الأنسجة الرئيسية التي تشكل الشفة هي:
- طبقة الجلد
- طبقة النسيج الضام فضفاضة.
- طبقة العضلات
- طبقة الوحل.
طبقة النسيج الضام الرخوة واضحة بشكل معتدل. يحتوي على عدد كبير الغدد الدهنيةوالضفائر الوعائية والألياف العصبية.
يتم تمثيل الطبقة العضلية للشفة بشكل أساسي بواسطة عضلة الفم الدائرية. جزء منها ألياف عضليةتقع بشكل دائري ، وتشكل العضلة العاصرة المستديرة. عندما تنقبض هذه الألياف ، تغلق الشفاه وتضغط على الأسنان. يمتد جزء آخر من الألياف بشكل شعاعي من حافة الشفاه إلى عظام الجمجمة. نتيجة لانقباضها ، تتحرك الشفتان للأمام ويفتح الشق الفموي. تشمل الطبقة العضلية للشفاه أيضًا عددًا من عضلات الوجه.
تقليد العضلات الموجودة في الشفتين هي:
- عضلة ترفع الشفة العليا.
- عضلة ترفع الشفة العليا وجناح الأنف ؛
- عضلة ترفع زاوية الفم.
- عضلات الوجه الصغرى والكبرى.
- عضلة الشدق
- عضلة تخفض الشفة العليا.
- عضلة تخفض زاوية الفم.
- عضلة الرقبة تحت الجلد.
الطبقة المخاطية التي تبطن كامل السطح الداخليالشفاه ، يمر في طبقة الجلد على السطح الخارجي. تسمى منطقة الانتقال من طبقة إلى أخرى حدود الشفة. لونها أحمر ساطع بسبب الأوعية الدموية شديدة الشفافية. عندما تمر الطبقة المخاطية إلى اللثة على طول خط الوسط ، تتشكل طية مخاطية عرضية تسمى اللجام. تأتي العديد من قنوات الإخراج إلى سطح الطبقة المخاطية الغدد اللعابيةالشفة العليا.
هيكل وتشريح الفك العلوي
الفك العلوي عبارة عن زوج ضخم من العظام يشارك في تكوين تجويف العين والأنف وتجويف الفم. السطح الأمامي للفك العلوي مغطى بالشفة العلوية.بواسطة الهيكل التشريحيفي الفك العلوي ، هناك جسم وأربع عمليات عظمية مميزة. جسم الفك العلوي عبارة عن عظم مجوف بجيوب أنفية كبيرة جيدة التهوية. هذا الجيب يسمى الفك العلوي أو الجيب الفكي. له اتصال مع التجويف الأنفي من خلال فتحة واسعة.
العمليات العظمية للفك العلوي هي:
- العملية الجبهية ، التي تندمج مع العظم الجبهي وتشارك في تكوين التجويف الأنفي ؛
- عملية الحنك ، والتي تشارك في تكوين الحنك الصلب ( صفيحة عظمية تفصل تجويف الفم عن تجويف الأنف);
- العملية السنخية ، والتي يتم تزويدها بخلايا سنية لربط ثمانية أسنان ؛
- العملية الوجنية ، التي تندمج مع العظم الوجني.
تطور الوجه داخل الرحم
يعد تطور الوجه قبل الولادة عملية معقدة من تكوين ودمج العظام والأنسجة ، والتي تبدأ في نهاية الشهر الأول من التطور الجنيني.في الأسبوع الرابع ، تبدأ خمس درنات في الظهور في الجنين ( العمليات) الحد من تجويف الفم.
الدرنات الجنينية المشاركة في نمو الوجه داخل الرحم هي:
- حديبة أمامية
- حديبة الفك العلوي المزدوجة
- تقرن حديبة الفك السفلي.
تنمو درنات الفك العلوي والسفلي بشكل جانبي ( على الجانبين) ومتصلة على الجانبين. وهكذا ، يتم تشكيل الجزء الجانبي من الفك العلوي والشفتين ، وكذلك الخدين. ثم هناك تقارب تدريجي لعمليات الفك السفلي واندماجها ، مما يؤدي إلى تطور الشفة السفلية والفك السفلي.
الدرنات العلوية ، على عكس الفك السفلي ، لا تصل إلى خط الوسط. تملأ الفجوة الناتجة العملية الأنفية للحديبة الأمامية ، والتي تنمو من أعلى إلى أسفل. يقع بين درنات الفك العلوي ، ويشكل الجزء الخارجي من الأنف والجزء الأوسط من الفك العلوي ووسط الشفة العليا.
وبالتالي ، فإن عمليات الدرنات العلوية وعملية الأنف للحديبة الأمامية تشارك في تكوين الفك العلوي والشفة العلوية.
نتيجة لنمو وتقارب الدرنات الجنينية ، تتشكل الشقوق بين عملياتها.
الشقوق الجنينية هي:
- الشق المتوسط ، والذي يتكون عند نقطة التقاء درنات الفك العلوي أو الفك السفلي ؛
- الشق المستعرض ، والذي يتكون من درنات الفك العلوي والسفلي.
- الشفة المشقوقة المائلة والجانبية ، تتشكل في موقع تقارب العملية الأنفية للحديبة الأمامية وعمليات الدرنات العلوية.
عندما لا يكون هناك اندماج كامل لعمليات الدرنات الجنينية لسبب ما ، فإن الشقوق تبقى تشوهات خلقية. لذلك ، مع عدم اتحاد الشق الجانبي ، يتم تشكيل الشفة المشقوقة ، ومع الحفاظ على الشق المستعرض ، لوحظ وجود ضخامة ( فم كبير بشكل مرضي).
أسباب تكوين الخلل
 يشير عيب الشفة الأرنبية إلى التشوهات الخلقية في النمو ، والتي لا تزال أسبابها غير واضحة في معظم الحالات. يلاحظ الخبراء أن تشكيل الشفة الأرنبية يمكن أن يكون بسبب عامل واحد ومجموعة من عدة أسباب.
يشير عيب الشفة الأرنبية إلى التشوهات الخلقية في النمو ، والتي لا تزال أسبابها غير واضحة في معظم الحالات. يلاحظ الخبراء أن تشكيل الشفة الأرنبية يمكن أن يكون بسبب عامل واحد ومجموعة من عدة أسباب. أسباب تكوين الخلل هي:
- عوامل داخلية
- الظروف غير المواتيةبيئة؛
- تأثير الإشعاع
- تسمم الجنين مواد كيميائية;
- نقص الفيتامينات
- الطريقة الخاطئة في حياة الأم ؛
- تناول الأدوية
- الأمراض المعدية للمرأة الحامل.
- عوامل خارجية أخرى.
عوامل داخلية
تشمل العوامل الداخلية الأسباب الداخلية لتطور الشذوذ.الأسباب الداخلية لتشكيل الشفة الأرنبية هي:
- الوراثة.
- سن الوالدين
- الدونية البيولوجية للخلايا الجرثومية.
الوراثة
غالبًا ما يتشكل هذا المرض عند الأطفال الذين يعاني آباؤهم أو أفراد الأسرة الآخرون من عيب مماثل. وفقًا للإحصاءات ، إذا ولد أحد الوالدين بشفة مشقوقة ، فإن احتمال إنجاب طفل بنفس المرض يصل إلى 4 بالمائة. إذا كان كلا الوالدين مصابًا بشفة أرنبية ، فإن خطر الإصابة بعيب هو 9٪.
تنشأ الأمراض الوراثية نتيجة لتأثير العوامل الداخلية والخارجية ، ونتيجة لذلك تحدث طفرات مختلفة على المستوى الجيني. وفقًا لاكتشاف تم إجراؤه في عام 1991 ، تتطور الشفة الأرنبية بسبب طفرة في جين TBX-22.
العوامل التي يمكن أن تثير شذوذ هذا الجين تسمى المطفرة. بحكم طبيعة المنشأ ، يمكن أن تكون المطفرات فيزيائية أو كيميائية أو بيولوجية. يعتبر الإشعاع المؤين من أهم المطفرات الجسدية. المطفرات الكيميائية هي مواد كيميائية تسبب تغيرات بشكل أساسي في بنية الحمض النووي ( جزيء للتخزين والنقل المعلومات الجينية ). تشمل المطفرات البيولوجية العديد من الكائنات الحية الدقيقة التي تدخل الجسم وتسبب الطفرات.
عمر الوالدين
يحدد الخبراء عمر الوالدين ، الذي يتجاوز 40 عامًا ، كأحد أسباب تكوين الشفة الأرنبية عند الطفل. عمر الأم هو الأكثر أهمية.
الدونية البيولوجية للخلايا الجرثومية
تكمن دونية الخلية الجرثومية في عدم قدرتها على تكوين خلية بمجموعة كاملة من الكروموسومات ، وهي تسمى الزيجوت وتتكون نتيجة اندماج حيوان منوي ذكر وبويضة أنثوية. يمكن أن تتسبب الخلايا الجرثومية المعيبة للذكور والإناث في تكوين الشفة المنقسمة.
أسباب نقص الخلايا الجرثومية هي:
- "مفرطة النضج" ( زيادة في الفترة من الإباضة إلى اندماج الحيوانات المنوية بالبويضة);
- إدمان الكحول
- الظروف البيئية غير المواتية.
الظروف البيئية غير المواتية
في بعض الحالات ، تكتسب الأجنة السليمة وراثيا أثناء وجودها في الرحم هذا المرضتحت تأثير العوامل البيئية.تشمل العوامل البيئية السلبية ما يلي:
- الوضع البيئي غير المواتي
- الاشعاع الكهرومغناطيسي؛
- إشعاع.
مجموعة المخاطر المتزايدة لإنجاب طفل بشفة مشقوقة تشمل النساء اللائي يعشن أو يعملن في مناطق تلوث البيئة.
مصادر التلوث هي:
- محطات توليد الطاقة الحرارية؛
- المؤسسات المعدنية
- إنتاج كيميائي
- شركات النفط؛
- المنظمات الزراعية.
أحد مصادر التلوث التي ازدادت أهمية في السنوات الأخيرة هو السيارات. تحتوي غازات عوادم المركبات على كمية كبيرة من المركبات السامة التي تحتوي على التأثير السلبيعلى نمو الجنين.
الاشعاع الكهرومغناطيسي
يمكن أن تتعرض الأم الحامل للإشعاع الكهرومغناطيسي في العمل والمنزل.
مصادر الإشعاع الكهرومغناطيسي هي:
- كمبيوتر شخصي ، كمبيوتر محمول ، جهاز لوحي ؛
- الكتب الإلكترونية;
- هاتف خليوي؛
- أجهزة لنسخ المستندات ؛
- الماسحات الضوئية والطابعات.
- أجهزة لتدمير المستندات ؛
- أفران ميكروويف;
- ثلاجات.
- التلفزيونات.
إشعاع
إشعاعات أيونيةيمثل أحد العوامل البيئية السلبية الرئيسية التي تثير تطور الشفة الأرنبية. الدخول في الجسد الأنثوي، المواد المشعة يمكن أن تبقى فيه لفترة طويلة. يتم تحديد درجة الخطر على الجنين من خلال عوامل مثل وقت دخول النويدات المشعة ( مادة مشعة) ، ومدة التعرض وقدرة المادة على اختراق حاجز المشيمة. يمكن أن تكون مصادر الإشعاع طبيعية أو اصطناعية.تنقسم النويدات المشعة الطبيعية إلى أرضية وفضائية. يمكن أن تتعرض المرأة الحامل لإشعاع كوني قوي أثناء رحلة طيران. توجد النويدات المشعة الأرضية في القشرة الأرضية ، وأهمها الرادون. من الممكن منع تغلغل هذه المادة في الجسم باستخدام جهاز مقياس إشعاع خاص.
تُستخدم المصادر الاصطناعية للإشعاع في إنتاج الطاقة ، وإنشاء الأسلحة النووية ، وتصنيع بعض السلع الاستهلاكية. بالبقاء على مقربة من عوامل الإشعاع هذه ، تعرض الأم الحامل نفسها لخطر ولادة طفل مصاب بشفة مشقوقة.
يستخدم عدد كبير من مصادر الإشعاع في الطب الحديث.
تشمل المصادر الطبية للإشعاع:
- آلات الأشعة السينية
- أجهزة العلاج الإشعاعي
- المعدات التي تعمل على أساس النظائر المشعة.
التسمم الكيميائي للجنين
اختراق جسم الأنثى لبعض المواد غير العضوية مركبات كيميائيةيمكن أن يتسبب في ولادة طفل بشفة أرنبية. المواد التي يمكن أن تسبب عيوب خلقيةالتنمية تسمى السموم المسخية. السموم المسخية هي جزء من بعض مستحضرات التجميل والمواد الكيميائية المنزلية والأدوية المستخدمة في زراعة. الرصاص هو أحد العناصر الأكثر خطورة والأكثر انتشارًا والتي لها تأثير ماسخ. يمكن لهذه المادة أن تدخل الجسم عن طريق الجلد والجهاز التنفسي جنبًا إلى جنب مع الطعام. يمكن أن يؤدي الزئبق والزرنيخ والكادميوم أيضًا إلى تكوين الشفة الأرنبية.السموم المسخية الأخرى هي:
- سموم زراعية ( مبيدات الآفات ومبيدات الفطريات ومبيدات الأعشاب);
- الأسمدة المعدنية ( النترات والنيتروجين);
- مكملات غذائية ( حمض السيكلاميك ، صبغة القطيفة);
- مكونات مستحضرات التجميل ( الريتينويد ، أكوتان ، كبريتات لوريل الصوديوم);
- المواد الكيميائية المنزلية (الكلور والأمونيا والفوسفات والزيلين).
نقص فيتامين
يمكن أن يؤدي عدم كفاية كمية الفيتامينات في جسم المرأة الحامل إلى ولادة طفل مصاب بشفة مشقوقة. الأخطر هو نقص حمض الفوليك. هذه المادة ضرورية لتكوين الجنين وتطوره بشكل طبيعي. يلعب حمض الفوليك دورًا نشطًا في عمليات مثل انقسام الخلايا ونمو الأنسجة ومضاعفة الأحماض النووية. أيضا ، في عملية الحمل ، يجب أن تتلقى المرأة فيتامينات مثل أ ، هـ ، ج مع الطعام أو على شكل مكملات ، وتزداد الحاجة إلى فيتامين مثل ب 6 بنسبة 30 في المائة. قد تلد النساء اللواتي يتبعن نظامًا غذائيًا نباتيًا طفلاً مصابًا بشفة مشقوقة بسبب نقص فيتامين ب 12. تحتاج الأمهات الحوامل اللواتي يعشن في المناطق الشمالية إلى استكمال نظامهن الغذائي بفيتامين D3.طريقة حياة خاطئة
وفقًا للعديد من الخبراء ، تزداد احتمالية إنجاب طفل مصاب بشفة مشقوقة إذا شربت المرأة الكحول أثناء الحمل. يتم تحديد مستوى التأثير السلبي للكحول من خلال كميته. عند استخدام ما يصل إلى 30 مليلترًا من الإيثانول يوميًا ( لا يزيد عن 1 كوب من النبيذ الجاف) لا يوجد تأثير سلبي على الجنين. إذا كانت المرأة الحامل تشرب الكحول يوميًا ، والذي يحتوي على 30 إلى 60 مليلترًا من الكحول الإيثيلي ، فإن فرصة ولادة طفل مصاب بهذا العيب هي 12 بالمائة.النساء اللائي يستخدمن منتجات التبغ والأدوية أثناء الحمل معرضات لخطر إنجاب طفل مصاب بشفة مشقوقة.
أمراض معدية
تزيد العمليات المعدية في جسم المرأة الحامل من احتمالية تكوين الشفة الأرنبية في الجنين. العدوى الفيروسية والبكتيرية لها تأثير ضار. يمكن أن ينتشر تأثير الفيروس مباشرة إلى الجنين ، مما يؤدي إلى إصابته. أيضًا ، يمكن أن يكون للعدوى الفيروسية تأثير سلبي بشكل غير مباشر ، مما يؤدي إلى ارتفاع حرارة الأم ( درجة حرارة عالية). تسبب العدوى التي تسببها البكتيريا أيضًا ارتفاع درجة حرارة الجنين ، مما قد يؤدي إلى انشقاق الشفة.الأمراض التي يمكن أن تسبب هذا الشذوذ هي:
- تضخم الخلايا.
- فيروس كوكساكي
- جدري.
الأدوية
بعض الأدوية ماسخة. يعتمد مستوى التأثير السلبي على الجنين على درجة تغلغل الدواء من خلال حاجز المشيمة.الصناديق عالية المخاطر هي:
- عقار ذات التأثيرالنفسي ( الليثيوم);
- الأدوية المضادة للصرع ( حمض الفالبرويك ، الفينيتوين);
- الأدوية السامة للخلايا ( ميثوتريكسات);
- مضادات حيوية ( داكتينومايسين ، إكسيفين);
- مضادات الاكتئاب ( سيرترالين ، فلوكستين).
عوامل خارجية
العوامل الجسدية مثل أورام الرحم ، ومحاولات إنهاء الحمل الحالي ، وعمليات الإجهاض السابقة يمكن أن تسبب تطور الشفة الأرنبية عند الطفل. يمكن أن يؤثر سقوط المرأة الحامل من ارتفاع ، وهبوط غير ناجح ، وضربات أسفل البطن على تكوين الشفة المشقوقة في الجنين.أحد الظروف الخارجية التي يمكن أن تسبب ذلك شذوذ خلقيالتنمية التأثير الحراري. ارتفاع درجة حرارة المرأة في الشمس ، وارتفاع درجة الحرارة بسبب المرض ، وزيارة غرفة البخار - كل هذا يزيد من خطر إنجاب طفل بشفة مشقوقة.
يمكن أن يسبب نقص الأكسجة الشفة الخلقية ( تجويع الأكسجين) الجنين. بسبب عدم كفاية كمية الأكسجين في الجنين ، فإن عملية التمثيل الغذائي مضطربة ، مما يؤدي إلى أمراض مختلفة في تكوين الأنسجة. يمكن أن يحدث نقص الأكسجة بسبب أمراض القلب والأوعية الدموية وأمراض الدم والتسمم الشديد. في بعض الحالات ، يؤدي نقص الأكسجين إلى الاستعداد للإجهاض والعمليات المرضية في الرحم.
كيف تبدو الشفة الأرنبية؟
يشبه عيب الشفة المشقوقة الشفة المشقوقة أحادية الجانب أو ثنائية الجانب. قد يؤثر الخلل أيضًا الشفة السفلى، وهو أمر نادر للغاية. غالبًا ما يكون هناك شق أحادي الجانب موضعيًا على الجانب الأيسر من خط الوسط. الشفة المشقوقة الثنائية أقل شيوعًا ، وكقاعدة عامة ، يتم دمجها مع التشوهات الأخرى لجهاز الوجه والفكين.شفة مشقوقة من جانب واحد
 غالبًا ما يكون موجودًا على اليسار ، ولكن قد يكون موجودًا على اليمين. يبدو العيب وكأنه شق قد يختلف طوله. قد يكون هذا عيبًا سطحيًا لا يصل إلى أجنحة الأنف. في الوقت نفسه ، تبدو الشفة العليا كما لو كانت مقطوعة قليلاً. في هذه الحالة ، يكون الفك العلوي مع الأسنان وتجويف الأنف غير مرئيين. ومع ذلك ، كقاعدة عامة ، يمتد الشق من حافة الشفة العليا إلى جناحي الأنف ، ويكشف الفك الأمامي ( مما يعطي الطفل شبه أرنب). من خلال هذا العيب ، يمكن رؤية كل من تجويف الأنف والعملية بين الفكين مع الأسنان.
غالبًا ما يكون موجودًا على اليسار ، ولكن قد يكون موجودًا على اليمين. يبدو العيب وكأنه شق قد يختلف طوله. قد يكون هذا عيبًا سطحيًا لا يصل إلى أجنحة الأنف. في الوقت نفسه ، تبدو الشفة العليا كما لو كانت مقطوعة قليلاً. في هذه الحالة ، يكون الفك العلوي مع الأسنان وتجويف الأنف غير مرئيين. ومع ذلك ، كقاعدة عامة ، يمتد الشق من حافة الشفة العليا إلى جناحي الأنف ، ويكشف الفك الأمامي ( مما يعطي الطفل شبه أرنب). من خلال هذا العيب ، يمكن رؤية كل من تجويف الأنف والعملية بين الفكين مع الأسنان. يمكن إخفاء الشفة المشقوقة من جانب واحد أو فتحها. يتميز الخلل المفتوح بغياب كل طبقات الشفة العليا. يكون الشق في هذه الحالة من خلال ، ومن خلاله يمكن رؤية تجويف الأنف والعملية بين الفكين. مع شق مخفي في الشفة العليا ، يبقى جزء من الأنسجة سليمًا. في هذه الحالة ، تخضع قاعدة العظام للانقسام ( عملية الفك العلوي) وعضلات الشفتين وجلد الشفتين والأغشية المخاطية سليمة. بصريًا ، لا يتم التعرف على مثل هذا العيب على الفور ، لأن الجلد والأغشية المخاطية تغطي الشفة المشقوقة.
الشفة المشقوقة ثنائية الجانب
 يمكن أن يكون هذا النوع من الشذوذ متماثلًا أو غير متماثل. في الحالة الأولى ، يتم وضع الشقوق على جانبي خط منتصف الشفة العليا. يمكن أيضا أن تكون كاملة وتصل إلى جناحي الأنف) وغير مكتمل ( تبدو وكأنها أخاديد ضحلة). يتميز التقسيم الثنائي الكامل للفك العلوي بانشقاق عميق ( صدع ينتقل من أجنحة الأنف إلى الحنك الرخو). أجزاء من الشفة العليا في هذه الحالة مفصولة تمامًا. مع وجود نسخة غير متماثلة من الشفة الأرنبية ، قد يكون الشق مكتملًا من ناحية ، ومن ناحية أخرى غير مكتمل.
يمكن أن يكون هذا النوع من الشذوذ متماثلًا أو غير متماثل. في الحالة الأولى ، يتم وضع الشقوق على جانبي خط منتصف الشفة العليا. يمكن أيضا أن تكون كاملة وتصل إلى جناحي الأنف) وغير مكتمل ( تبدو وكأنها أخاديد ضحلة). يتميز التقسيم الثنائي الكامل للفك العلوي بانشقاق عميق ( صدع ينتقل من أجنحة الأنف إلى الحنك الرخو). أجزاء من الشفة العليا في هذه الحالة مفصولة تمامًا. مع وجود نسخة غير متماثلة من الشفة الأرنبية ، قد يكون الشق مكتملًا من ناحية ، ومن ناحية أخرى غير مكتمل. في كلتا الحالتين ، مع الشفة المشقوقة الثنائية ، تبرز العملية بين الفك العلوي إلى الأمام قليلاً. هذا النوع من الشفة الأرنبية يكون مصحوبًا دائمًا بشق في الحنك العلوي. وبالتالي ، فإن الشذوذ لا يؤثر فقط على الشفة العليا ، بل يؤثر أيضًا على الهياكل الأخرى لجهاز الوجه والفكين.
مظاهر أخرى للشفة الأرنبية
Cheiloschisis ليس فقط عيبًا تجميليًا ، ولكنه أيضًا اضطرابات تنفسية عميقة والكلام.المظاهر الرئيسية لانشقاق الشفة هي:
- اضطرابات المص والبلع.
- انتهاكات الأسنان.
- اضطرابات المضغ
- اضطرابات الكلام
- تشوهات أخرى في تطور جهاز الوجه والفكين.
تكون أكثر وضوحا مع العمق ، من خلال العيوب التي تتميز بالاتصال المباشر بين تجاويف الفم والأنف. بسبب عدم وجود إحكام بين هذين التجويفين ، لا يتم إنشاء الضغط اللازم في تجويف الفم ، مما يوفر للطفل منعكس المص. إذا كان الخلل يؤثر أيضًا على عضلات الحنك الرخو ، فإن عملية البلع تكون أيضًا مضطربة. في هذه الحالة ، يتم نقل المولود المصاب بشفة مشقوقة تغذية اصطناعيةمن خلال المسبار. إذا كان هذا عيبًا سطحيًا أحادي الجانب في الشفة العليا ، فسيتم الحفاظ على منعكس المص والبلع.
اضطرابات الأسنان
بسبب انقسام الفك العلوي بشفة مشقوقة ، تتعطل عملية نمو الأسنان. يمكن أن تتميز اضطرابات الأسنان بفقدان الأسنان ، أو زاوية نمو غير صحيحة ، أو وجود أسنان إضافية. تكون أسنان الأطفال الذين يولدون بشفة مشقوقة عرضة للتسوس والتسوس بسرعة. في بعض الأحيان ، حتى بعد إجراء عملية تجميل الخلل ، يعاني هؤلاء الأطفال من سوء الإطباق ، الأمر الذي يتطلب أيضًا تدخل أخصائي تقويم الأسنان.
اضطرابات المضغ
يتم ملاحظة انتهاكات عمليات المضغ في سن متأخرة. تتطور في عدة حالات - إذا لم يتم تصنيع بلاستيك العيب ، وكذلك إذا تم تشكيل العضة الخاطئة. في أغلب الأحيان ، يحدث انتهاك لعملية المضغ بسبب سوء الإطباقوتشوهات الأسنان. كما يساهم المضغ غير الصحيح في ضعف عضلات البلعوم والحنك ، وهو ما يُلاحظ في حالة الشق الثنائي في الشفة العليا مع الشق. السماء العلوية.
اضطرابات النطق
بسبب انتهاك سلامة الفك العلوي عند الأطفال ، تعطلت عملية تكوين الأصوات. هذا يتجلى في تطوير وحيد القرن. مع هذا العيب في النطق ، يكتسب الكلام نغمة أنفية واضحة ، وتصبح الأصوات مشوشة.
التشوهات التنموية الأخرى لجهاز الوجه والفكين
في أغلب الأحيان ، يتم دمج الشفة الأرنبية مع هذا الشذوذ في التطور مثل الحنك المشقوق. في هذه الحالة ، لا تقطع الفجوة الشفة فحسب ، بل تقطع الحنك العلوي أيضًا. يتم التعبير عن اضطرابات النطق السليم والتنفس والتغذية في هذه الحالة قدر الإمكان. الخلل لا يؤثر فقط الهياكل العظمية، ولكن أيضًا داء السفاق العضلي ( لوحات الوتر). يؤدي ضعف واختلال وظائف الجهاز العضلي في تجويف الفم إلى حدوث ذلك مشاكل خطيرةفي تغذية الأطفال. أكبر خطر هو انتهاك البلع. أيضا ، في الأطفال الذين يعانون من تشوهات متعددة في جهاز الوجه والفكين ، لوحظت اضطرابات الجهاز التنفسي. التنفس الضحل يؤدي إلى التطور نقص الأكسجينلأن كمية الأكسجين التي تدخل الجسم أقل. كل هذا يؤدي إلى التخلف البدني للأطفال. تجدر الإشارة على الفور إلى أن هذه النتيجة غير المواتية يتم ملاحظتها في الحالات التي لا يتم فيها اللجوء إلى التصحيح الجراحي للعيب في الوقت المناسب.
وبالمثل ، يمكن الجمع بين الشفة الأرنبية والتشوهات في تطور الأنف والوجه وتشوهات الأعضاء الداخلية. توجد الشفة الأرنبية أيضًا في نمط متلازمة باتو. هذا اضطراب كروموسومي يتميز بوجود كروموسوم ثالث عشر إضافي. مع هذه المتلازمة ، لوحظ العديد من الحالات الشاذة في تطور الأعضاء الداخلية ، على سبيل المثال ، عيوب في الحاجز الأذيني والأوعية الدموية. في الأطفال الذين يعانون من متلازمة باتو ، بالإضافة إلى تشوهات الأعضاء الداخلية ، هناك أيضًا العديد من التشوهات الخارجية. على سبيل المثال ، تضيق الشق الجفني ، وتشوه الأذنين ، وكذلك عدم إغلاق الشفة العليا ( مشقوق الشفة) والسماء العلوية ( الحنك المشقوق).
الإصلاح الجراحي للعيب

في أي سن من الأفضل إجراء الجراحة؟
معظم الوقت الميمونللعلاج الجراحي للشفة المشقوقة يحدده الجراح. تؤخذ عوامل مثل طبيعة الشذوذ في الاعتبار ( موقع وشدة الخلل) ووزن الطفل وسمات أخرى لنموه. الوقت الأمثل ، في حالة عدم وجود موانع ، هو الفترة من عيد الميلاد الثاني إلى الثاني عشر والفترة بين 6 و 8 أشهر. قد تكون موانع العملية هي الوزن غير المرضي للمريض ، ووجود أمراض في الجهاز القلبي الوعائي أو مشاكل في التنفس ، وغيرها من التشوهات الخلقية. يعتقد عدد من الخبراء أن العمليات التي يتم إجراؤها في سن 6 إلى 8 أشهر أكثر ملاءمة. يساهم التدخل الجراحي في الأسابيع الأولى بعد الولادة في تحسين نمو الشفة العليا والأنف. لكن المرضى في هذا العمر يتفاعلون بشدة مع فقدان الدم الذي يحدث أثناء الجراحة. بالإضافة إلى ذلك ، تكون الشفة العليا عند هؤلاء الأطفال صغيرة ، مما يجعل التدخل الجراحي صعبًا. عند بلوغ 6-8 أشهر ، تسمح حالة الطفل بإجراء جميع العمليات بالكامل ، مع تقليل خطر حدوث مضاعفات بشكل كبير. معدل تطور أنسجة العظام في المنطقة الوسطى من الوجه مستقر ، وهي ظروف مواتية للعملية.إذا تم التعبير عن الخلل في شكل شق ثنائي ، فلن تكون العملية ممكنة في الأسابيع الأولى من الولادة ويتم تأجيلها حتى يبلغ الطفل ستة أشهر. إذا لزم الأمر ، يتم إجراء العمليات المتكررة بعد بضعة أشهر.
إذا كان الضرر عميقًا ، عمر مبكرإصلاح الأنسجة الرخوة. يوصف تصحيح هياكل العظام والغضاريف لمدة 4-6 سنوات. من الأفضل إجراء التصحيح الجراحي النهائي للفك والأنف بعد سن 16 عامًا ، عندما يتوقف نمو عظام الوجه.
تقنية إصلاح الخلل
في الممارسة الطبية ، هناك عدد كبير من الطرق لتصحيح شق الشفة. يمكنك التخلص من الخلل باستخدام تقنية واحدة فقط أو مجموعة من عدة تقنيات. بغض النظر عن نوع اللدونة المستخدمة ، فإن الهدف من الجراحة هو استعادة السلامة التشريحية للشفة والقضاء على التشوهات المرتبطة بها. يجب أن يوفر العلاج الجراحي ظروفًا مواتية لنمو وتطور جميع هياكل الجزء الأوسط من الوجه طوال فترة طفولة المريض.التحضير للعملية
أي نوع من العمليات يسبقه سلسلة الإجراءات التحضيرية. يشرح الجراح للوالدين مبدأ التقنية المختارة ونوع التخدير المستخدم والمخاطر والمضاعفات المحتملة. قبل العملية ، يتم إجراء عدة فحوصات واختبارات للمريض من أجل التعرف عليه موانع الاستعمال الممكنة. في غضون أسبوعين قبل الجراحة التجميلية ، يجب على المرضى عدم تناول الأدوية التي تحتوي على حمض أسيتيل الساليسيليكومضادات التخثر المختلفة. في بعض الحالات ، يتضمن العلاج الجراحي بعض التلاعبات الإضافية. يمكن أن تكون هذه الجبائر الخاصة للأسنان أو بطانات الأسنان المقولبة.
عدد العمليات وأنواع البلاستيك في علاج الشفة الأرنبية
يحدد الجراح الطريقة المثلى للجراحة التجميلية للشفة المنقسمة وعدد العمليات المطلوبة. يأخذ الطبيب علما بطبيعة الخلل و الحالة العامةمريض.
العوامل التي تأخذ في الاعتبار جراحة تجميلية، نكون:
- نوع الشق - يمكن أن يكون كاملاً أو جزئيًا ؛
- نوع الضرر الذي يصيب الشفة - بمعنى شق من جانب واحد أو من جانبين ؛
- وجود عيوب مصاحبة على الوجه - يتطلب وجود الحنك المشقوق أو عيوب الأنف تدخلاً جراحيًا معقدًا ؛
- عمر الطفل ووزنه وميزاته التطور البدني;
- احتمالية التدهور بعد الجراحة.
أنواع الجراحة التجميلية للشفة الأرنبية هي:
- شيلوبلاستي- يتم إجراؤها بشفة مشقوقة ؛
- تجميل الأنف- يوصف عندما لا يكون تصحيح الشفاه ضروريًا فحسب ، بل أيضًا تصحيح عضلات تجويف الفم و نسيج الغضروفأنف
- تجميل الأنف- يستخدم في الأمراض الشديدة للهيكل العظمي للوجه مع انتهاك بنية العملية السنخية ( العظم الذي ترتبط به الأسنان).
خلال هذه الجراحة التجميلية ، يتم التخلص من التشوهات في منطقة الشفتين والأنف واستعادة الفائدة التشريحية والوظيفية للشفة. اعتمادًا على شدة الخلل ، يمكن إجراء التصحيح في عملية واحدة أو عدة مراحل متتالية. أثناء العلاج الجراحي ، يقوم الطبيب بإعادة الوضع ( استعادة الوضع الصحيح) الأنسجة وصلتها. يمكن تقسيم جميع الطرق التي يستخدمها الجراحون الحديثون للتخلص من الشفة الأرنبية إلى ثلاث فئات. الفرق الرئيسي هو شكل شق الشفة.
طرق الشق
- الطريقة الخطية. جانب إيجابي هذه الطريقةهي ندبة غير واضحة بعد الجراحة. ومن عيوب هذه العمليات عدم كفاية استطالة الشفة فلا يتم إجراؤها في وجود شقوق كبيرة. تشمل التخفيضات الخطية طرق Evdokimov و Limberg و Millard.
- طريقة القلاب المثلث.تشمل هذه المجموعة التقنيات التي طورها Tennyson و Obukhova. مبدأهم هو تصحيح الخلل باستخدام اللوحات المثلثية. تتيح لك هذه الطريقة الحصول على الاستطالة اللازمة للأنسجة وتشكيل شكل متماثل للشفاه. الجانب السلبي من الطريقة هو تشكيل ندبة مستعرضة على التجعد بين الفم والأنف.
- طريقة القلاب الرباعي.تشمل هذه الفئة الأساليب التي اقترحها Hagedorn و Le Masurier. وهي تتكون من تصحيح الخلل بمساعدة رفرف رباعي الزوايا. تستخدم هذه الطرق في البلاستيك من الشقوق الواضحة بشدة.
بعد عملية تجميل الشفة ، تبقى ندوب ما بعد الجراحة على وجه المريض. إذا تم إجراء العملية بشكل احترافي ولم يكن هناك أي مضاعفات بعد ذلك ، فإن الندبات تبدو وكأنها شرائح رفيعة تشبه الخيوط تكاد تكون غير مرئية.
تبقى التشوهات المتبقية في منطقة الشفة أو الأنف بعد عملية تجميل الشفتين الأولى في 70-80 بالمائة من الذين أجريت لهم الجراحة. مع تقدمك في العمر ، قد تصبح عيوب ما بعد الجراحة أكثر وضوحًا. في مثل هذه الحالات ، يتم إجراء تجميل الشفة الترميمي لتصحيح العيوب التجميلية.
تجميل الأنف
يتضمن هذا النوع من البلاستيك التصحيح المتزامن للشفة العليا والحاجز الأنفي. يمكن إجراء هذه العمليات بشكل مستقل وكجزء من العلاج الجراحي المعقد. يميز بين تجميل الأنف الابتدائي والثانوي. الهدف من عملية تجميل الأنف الأولية هو التخلص وضعية خاطئةالأنسجة الغضروفية للأنف واستعادة السلامة التشريحية للشفاه.
يتم إجراء عملية تجميل الأنف الثانوية في الحالات التي تظهر فيها تشوهات مختلفة فورًا أو بمرور الوقت بعد العملية الأولى.
مؤشرات لعملية تجميل الأنف الثانوية هي:
- تقصير الكولوميلا ( جزء من الحاجز أمام الأنف);
- تسطيح طرف الأنف.
- تشوه أجنحة الأنف.
رأب الأنف
هذا النوعالبلاستيك عملية معقدةمما يحل عددًا من المشكلات.
أهداف تجميل الأنف هي:
- القضاء على تشوه الفك الأمامي.
- تحسين شكل الشفة العليا.
- تصحيح تشوه الأنف.
يمكن إجراء هذه العملية بالتزامن مع عملية تجميل الشفتين أو بعدها. يوصى بإجراء جراحة رأب الأنف للمرضى في الحالات التي يتم فيها الجمع بين الشفة الأرنبية والحنك المشقوق. أثناء التدخل الجراحي ، يتم تقشير السديلة المخاطية على جانبي الفجوة ، والتي تستخدم لتصحيح فتحة الأنف في منطقة انقسام العملية السنخية. لاستعادة سلامة الفك ، يتم استخدام زرع السمحاق الذي تمت إزالته من السطح الأمامي للساق. يتم خياطة الجرح عن طريق تحريك شظايا مقطوعة من الشفة العليا.
بعد عملية تجميل الأنف ، يشار إلى علاج تقويم الأسنان بعد 3 أشهر.
تحت أي نوع من التخدير تجرى العملية؟
يمكن إجراء جراحة تصحيح شق الشفة تحت التخدير الموضعي أو التخدير العام.تخدير موضعي
يستخدم التخدير الموضعي في الحالات التي يتم فيها إجراء عمليات جراحية للمرضى الذين يعانون من شقوق غير مكتملة وضحلة. يتم التخدير بطريقة التخدير الارتشاحي ( الصقيع) عن طريق حقن محلول نوفوكائين أو تريميكين.
تخدير عام
مع التخدير الموضعي ، يتصرف الطفل في أغلب الأحيان بقلق ، مما يجعل العملية صعبة. لذلك ، مع الشقوق الثنائية والأنواع المعقدة الأخرى من العيوب ، يتم إجراء العملية تحت تأثير التخدير العام. يمكن أيضًا استخدام تجميد الأنسجة باستخدام نوفوكايين مع هذا النوع من التخدير ، خاصةً إذا تم إجراء عملية جراحية لحديثي الولادة. يزيد الارتشاح من حجم الأنسجة ، مما يسهل تشريحها.
مراحل التخدير العام هي:
- تخدير.
- تعريفي ( التحريض في التخدير);
- إدخال التخدير الرئيسي.
- إدخال أنبوب ( تهوية الرئة);
- الخروج من التخدير.
يتم تقديم التخدير باستخدام طريقة الاستنشاق. من خلال قناع خاص ، يتنفس الطفل غازًا يتكون من أكسجين ومخدر. مع مريض أكبر سنًا ، يمكن إجراء الحث عن طريق الوريد. بعد أن ينام الطفل ، يتم إدخال قسطرة في الوريد ( مع التحريض في الوريد ، يتم إعطاؤه على الفور) يتم من خلالها إعطاء المخدر. يتم اختيار التخدير من قبل طبيب التخدير وفقًا لعمر الطفل.
يتم إجراء التنبيب باستخدام أنبوب يتم إدخاله في الشعب الهوائية ومتصل بجهاز خاص. يضمن التنبيب أن يتنفس المريض بشكل طبيعي أثناء العملية.
أثناء العملية ، يتحكم طبيب التخدير في إمداد الدواء لضمان حالة التخدير. بمساعدة المعدات الطبية ، يراقب الطبيب رفاهية الطفل ، ويفحص ضغط الدم والتنفس ونشاط القلب.
في نهاية العملية ، يوقف طبيب التخدير الإمداد بالأدوية ويضمن أن يستعيد المريض التنفس التلقائي. بعد ذلك ، يتم إخراج الأنبوب من الجهاز التنفسي.
يبقى الطفل في وحدة العناية المركزة لمدة 2-3 ساعات بعد العملية ، حيث يتم ملاحظته من قبل الطبيب.
مدة إعادة التأهيل بعد الجراحة
تعتمد مدة إعادة التأهيل على خصائص الطفل وطبيعة العملية التي يتم إجراؤها وكيف يتفاعل جسم الطفل مع التخدير. في عملية شفاء المريض بعد الجراحة ، هناك عدة مراحل.مراحل إعادة التأهيل هي:
- ثابت؛
- مستوصف.
- التصالحية.
الغرض من هذه المرحلة من إعادة التأهيل هو توفير الظروف الملائمة للشفاء المناسب لجرح ما بعد الجراحة والوقاية من المضاعفات. إذا أجريت الجراحة تحت تأثير التخدير الموضعي ، يمكنك البدء في الرضاعة بعد بضع ساعات. بعد تخدير عاميتم تحديد وقت الرضاعة الأولى من قبل الطبيب.
لتجنب نقع الجلد ( تورم) ، لا يتم تضميد الغرز الموجودة على الشفة. يجب تنظيف الغرز يوميًا مطهر. يعتمد العلاج بالعقاقير أثناء إعادة تأهيل المرضى الداخليين على مجموعة من الأدوية وله عدة أهداف.
أهداف العلاج الدوائي هي:
- تخدير؛
- إزالة السموم.
- تحذير الالتهابات البكتيرية;
- تصحيح انتهاكات استقلاب الماء والملح ؛
- تحفيز تجديد الأنسجة.
- دعم وظائف المناعة.
لتعزيز تأثير العملية ، في بعض الحالات ، يتم تكليف الطفل بارتداء غطاء رأس خاص. الجهاز عبارة عن ضمادة داعمة تمر عبر الشفة العليا ويتم تثبيتها في منطقة الخد. يساعد هذا الضماد على منع الشفة من التمدد والحفاظ على سلامة الخيوط الجراحية بعد الجراحة. يتم تحديد مدة استخدام الجهاز من قبل الطبيب. لمنع الطفل من إتلاف اللحامات بيديه ، يتم تقييد حركات اليد بجبيرة أو أي جهاز آخر.
إعادة التأهيل الشامل
تبدأ مرحلة إعادة التأهيل هذه من لحظة خروج الطفل من المستشفى. يتم تحديد موعد الخروج من قبل الطبيب الذي يتولى تقييم الحالة العامة للمريض. يشمل إعادة التأهيل الشامل زيارة منهجية إلى مؤسسة طبية وتنفيذ الأنشطة التي تهدف إلى القضاء الآثار المتبقيةبعد العملية.
إعادة التأهيل التصالحية
تتمثل مهمة هذه المرحلة في استعادة جميع وظائف الجسم وإعادة المريض إلى نمط حياته الطبيعي. إذا تم إجراء العملية في وقت متأخر ، فقد يحتاج الطفل إلى مساعدة أطباء مثل الأنف والأذن والحنجرة ( أخصائي أنف وأذن وحنجرة) ، تقويم الأسنان ، معالج النطق ، طبيب الأسنان. المراقبة من قبل هؤلاء المتخصصين ضرورية من أجل منع سوء الإطباق والعيوب في تكوين الأسنان ومشاكل الكلام.
هذه الفترة تدوم سنة على الأقل. فقط بعد 12 شهرًا ، يمكن للطبيب أن يتوصل إلى استنتاج حول مدى نجاح العملية وما إذا كانت جميع الوظائف قد تمت استعادتها بالكامل. في حالة وجود مشاكل جمالية أو وظيفية ، يتم التخطيط للمراحل التالية من العلاج الجراحي.
المضاعفات
أحد مضاعفات العلاج الجراحي للشفة الأرنبية هو انحراف حواف الجرح. يمكن أن يحدث هذا بسبب الأخطاء التي حدثت أثناء التدخل ، وتطور العملية الالتهابية في الجرح ، والإصابة التي يتلقاها المريض بعد العملية. كمضاعفات ما بعد الجراحة ، يتم النظر في الندوب الضحلة في دهليز الفم. بمرور الوقت ، والضغط على العملية السنخية ، تسبب الندبات تشوه الفك العلوي. بالإضافة إلى ذلك ، فإن مثل هذا العيب لا يسمح بمعالجة لاحقة من قبل أخصائي تقويم الأسنان.
المضاعفات الأخرى بعد الجراحة هي:
- تشوه الوجه
- تضييق فتحة الأنف.
- تشوه أجنحة الأنف.
- اضطراب الكلام.
لتلقي تعويض الإعاقة ، يجب أن يجتاز الطفل الفحص. للقيام بذلك ، يجب على الوالد الاتصال بالسلطات الضمان الاجتماعي. يتم شطب الطفل من سجل الإعاقة فقط بعد انتهاء فترة إعادة التأهيل. يجب أن تركز طرق إعادة التأهيل ليس فقط على مرونة الخلل ، ولكن أيضًا على تصحيح الاضطرابات المصاحبة. هذه أولاً وقبل كل شيء اضطرابات الجهاز التنفسي والجهاز الهضمي. أيضًا ، من أجل حرمان الطفل من فئة إعاقة ، يجب ألا يكون لديه عيوب في النطق. إذا تسببت الشفة الأرنبية في حدوث انتهاكات خطيرة لا يمكن إصلاحها ، فإن المجموعة تبقى مدى الحياة.
نتائج بلاستيكية
 بعد الجراحة التجميلية للشفة الأرنبية ، تبقى ندبة بالكاد ملحوظة في منطقة المثلث الأنفي. يمكن تصحيح هذه الندبة بسهولة باستخدام الليزر في المستقبل. يعتمد موضع وطول الندبة بعد الجراحة على طريقة العملية المستخدمة. تجدر الإشارة إلى أن أنسجة الوجه المروية جيدًا تلتئم بسرعة كبيرة. كلما تم العلاج في وقت مبكر ، أصبحت الندبة أقل وضوحًا. هذا يرجع إلى حقيقة أن في طفولةلم يتشكل الغضاريف والأنسجة العظمية بعد. ونتيجة لهذا العيب البلاستيكي يكون أسهل مع مضاعفات أقل.
بعد الجراحة التجميلية للشفة الأرنبية ، تبقى ندبة بالكاد ملحوظة في منطقة المثلث الأنفي. يمكن تصحيح هذه الندبة بسهولة باستخدام الليزر في المستقبل. يعتمد موضع وطول الندبة بعد الجراحة على طريقة العملية المستخدمة. تجدر الإشارة إلى أن أنسجة الوجه المروية جيدًا تلتئم بسرعة كبيرة. كلما تم العلاج في وقت مبكر ، أصبحت الندبة أقل وضوحًا. هذا يرجع إلى حقيقة أن في طفولةلم يتشكل الغضاريف والأنسجة العظمية بعد. ونتيجة لهذا العيب البلاستيكي يكون أسهل مع مضاعفات أقل. 
كيف تطعم المولود الجديد بشفة مشقوقة؟
 تعتمد طريقة تغذية الأطفال حديثي الولادة المصابين بشفة مشقوقة على نوع العيب. لذلك ، إذا كان هناك فقط شفة أرنبية صغيرة أحادية الجانب بدون أي شذوذ مرتبط بها ، فإن الرضاعة الطبيعية ممكنة. ومع ذلك ، في هذه الحالة ، سيكون مختلفًا نوعًا ما عن الرضاعة الطبيعية التقليدية. أولاً ، لا يجب وضع الطفل أفقياً ، ولكن قليلاً فيه الوضع الرأسيأو نصف جالس. ثانياً ، يجب أن تتم التغذية في أجزاء صغيرة.
تعتمد طريقة تغذية الأطفال حديثي الولادة المصابين بشفة مشقوقة على نوع العيب. لذلك ، إذا كان هناك فقط شفة أرنبية صغيرة أحادية الجانب بدون أي شذوذ مرتبط بها ، فإن الرضاعة الطبيعية ممكنة. ومع ذلك ، في هذه الحالة ، سيكون مختلفًا نوعًا ما عن الرضاعة الطبيعية التقليدية. أولاً ، لا يجب وضع الطفل أفقياً ، ولكن قليلاً فيه الوضع الرأسيأو نصف جالس. ثانياً ، يجب أن تتم التغذية في أجزاء صغيرة. تتطلب العيوب العميقة المخترقة في الشفة العليا استخدام حلمات خاصة تختلف في الشكل عن الحلمات المعتادة. هذا يرجع إلى حقيقة أن هذه الشقوق الحجمية مصحوبة بضعف واختلال وظيفي في عضلات جهاز الوجه والفكين. نتيجة لذلك ، يعاني الطفل من صعوبة في المص. الأكثر شيوعًا هي الحلمات من NUK و Avent. توضع هذه الحلمات على زجاجة ( نفس الشركة أو شركة أخرى) ، حيث يتم صب الأولي حليب الثدي. يوصى بتحريك الحلمة قدر الإمكان إلى جذر اللسان. إذا كانت عملية المص صعبة ، يوصى بتوسيع الفتحة الموجودة في الحلمة. يمكن أن تفعل ذلك الأم نفسها بمساعدة مقص عادي.
إذا كان شق الشفة العليا يؤثر أيضًا على الحنك ، يتم استخدام فوهات خاصة. تبدو هذه الفتحات وكأنها حشوات توضع في فم الطفل ، وبالتالي تغلق العيب. مع الشقوق الهائلة من خلال الشقوق ، عندما يكون العيب ضخمًا جدًا ، ويضعف منعكس المص والبلع ، يتحولون إلى التغذية من خلال أنبوب.
من المهم جدًا الاستمرار في الرضاعة الطبيعية وعدم التحول إلى التركيبة الاصطناعية ، إلا إذا كان الطفل يمتلكها بالطبع الأمراض المصاحبةالاسْتِقْلاب ( مثل نقص اللاكتاز). من الضروري القيام بذلك ، لأن الأطفال الذين يولدون بشفة مشقوقة معرضون لنزلات البرد المتكررة. يحتوي حليب الأم على جميع المواد الضرورية لتقوية جهاز المناعة.
لماذا يولد الأطفال بشفة أرنبية؟
 هناك عدة آراء حول سبب ولادة الأطفال بشفة أرنبية. اليوم ، تعتبر الوراثة أكثر الشروط التي تمت دراستها لهذا المرض.
هناك عدة آراء حول سبب ولادة الأطفال بشفة أرنبية. اليوم ، تعتبر الوراثة أكثر الشروط التي تمت دراستها لهذا المرض. الوراثة
أظهرت العديد من الدراسات التي أجريت بين الأقارب المقربين أن خطر الإصابة بالشفة الأرنبية يكون أعلى لدى الأطفال الذين تم بالفعل مواجهة تشوهات جهاز الوجه والفكين في عائلاتهم. إنها مرتبطة بالظاهرة طفرة جينيةفي جين TBX-22. نتيجة لهذه الطفرة ، من 8 إلى 12 أسبوعًا من التطور داخل الرحم ، لا تتحد العمليات السنخية.
وفقًا للدراسات نفسها ، فإن احتمالية إصابة الطفل بالشفة الأرنبية تصل إلى 4-5٪ إذا كان أحد الوالدين يعاني من نفس المرض. تتضاعف نسبة الخطر إذا كان كلا الوالدين مصابًا بشفة مشقوقة.
عوامل بيئة خارجية
في الوقت نفسه ، ليس لدى بعض الأطفال الذين يعانون من الشفة الأرنبية أقارب يعانون من شذوذ مماثل. هذا يشير إلى تورط عوامل خارجية في تطور الشفة الأرنبية. اليوم ، من الحقائق المقبولة عمومًا أن عادات سيئةتلعب الأمهات دورًا حاسمًا في تطوير هذه الحالة الشاذة. تبين أن النساء المدخنات معرضات لخطر إنجاب طفل بشفة مشقوقة بنسبة 6 إلى 7 مرات أكثر من غير المدخنين. إذا أساءت امرأة تناول الكحول أثناء الحمل ، فإن الخطر على الطفل سيكون أكثر من 10 في المائة.
العوامل الخارجية مثل الالتهابات أثناء الحمل أو الاستهلاك يمكن أن تزيد من احتمالية إنجاب طفل مصاب بشفة مشقوقة. الأدوية. فيروسات الهربس والحصبة وكوكساكي والفيروس المضخم للخلايا لها أكبر تأثير ماسخ على الجنين. إذا كانت المرأة الحامل مصابة بإحدى هذه العدوى خلال الأشهر الثلاثة الأولى من الحمل ، فإن خطر الإصابة بشفة مشقوقة في الجنين ( حتى لو كانت الأم لا تدخن أو تتعاطى الكحول) يزيد عدة مرات.
العامل الآخر الذي يزيد من خطر الإصابة بالشفة الأرنبية هو الدواء. مضادات الاكتئاب هي الأكثر خطورة ( فلوكستين) ، مضادات الاختلاج ( الفينيتوين) ، أدوية تثبيط الخلايا ( ميثوتريكسات). حتى لو تناولت الأم الأدوية المذكورة قبل الحمل ، فلا يزال من الممكن أن يكون لها تأثير سلبي على الجنين. هذا بسبب إفراز الأدوية على المدى الطويل من الجسم ، وكذلك تأثيرها المسخ على خلايا الجسم.
وتجدر الإشارة إلى أن الحد الأقصى لخطر الإصابة بالشفة الأرنبية يتم ملاحظته مع التأثير المتزامن لعدة أسباب.
هل الشفة الأرنبية وراثية؟
 وفقًا للنظريات الحديثة حول أسباب تطور الشفة الأرنبية ، فإن هذا العيب موروث. ومع ذلك ، فإن طريقة الميراث غير معروفة حاليًا. هذا المرض. من الممكن أن يكون هذا نوعًا وراثيًا سائدًا من الوراثة ، حيث ينتقل الشذوذ من جيل إلى جيل. من المعروف أن خطر وراثة الشفة الأرنبية يزيد إذا عانى كلا الوالدين من عيوب في جهاز الوجه والفكين.
وفقًا للنظريات الحديثة حول أسباب تطور الشفة الأرنبية ، فإن هذا العيب موروث. ومع ذلك ، فإن طريقة الميراث غير معروفة حاليًا. هذا المرض. من الممكن أن يكون هذا نوعًا وراثيًا سائدًا من الوراثة ، حيث ينتقل الشذوذ من جيل إلى جيل. من المعروف أن خطر وراثة الشفة الأرنبية يزيد إذا عانى كلا الوالدين من عيوب في جهاز الوجه والفكين. إذا كان الزوجان قد أنجبا بالفعل طفلًا مصابًا بمرض مماثل ، فإن خطر نموه لطفل لاحق يتراوح من 8 إلى 10 بالمائة. إذا عانى الوالدان من هذا الشذوذ ، فإن الاحتمال يزيد إلى 50 بالمائة. ومع ذلك ، لا يوجد خطر بنسبة 100٪ لوراثة الشفة الأرنبية. وجد العلماء أن المرض يظهر بسبب التفاعل المعقد بين الاستعداد الوراثي والمتطلبات البيئية. لذلك ، يمكن تقليل خطر إنجاب طفل بهذا الشذوذ ، على الرغم من الاستعداد الوراثي ، إلى الصفر ، إذا تم أخذ جميع العوامل التي تثير تكوين الخلل في الاعتبار. من الضروري الخضوع لفحوصات لوجود التهابات مزمنة ، وأخذ العناصر النزرة اللازمة ( على سبيل المثال، حمض الفوليك ) حتى أثناء التخطيط للحمل وكذلك استبعاد التدخين وشرب الكحوليات خلال فترة توقع الطفل.
كيف تبدو الشفة الأرنبية بعد الجراحة؟
 العملية التي يتم إجراؤها بشفة أرنبية تعيد تشوه الأنسجة بغض النظر عن نوع الجراحة التجميلية المستخدمة. بعد تنفيذه ، يتم استعادة السلامة التشريحية للشفة وإزالة التشوهات المصاحبة لها.
العملية التي يتم إجراؤها بشفة أرنبية تعيد تشوه الأنسجة بغض النظر عن نوع الجراحة التجميلية المستخدمة. بعد تنفيذه ، يتم استعادة السلامة التشريحية للشفة وإزالة التشوهات المصاحبة لها. أثناء العملية ، يقوم الجراح باستعادة الوضع الصحيح للأنسجة وربطها. بعد ذلك ، تبقى ندبة غير واضحة بعد العملية الجراحية في منطقة المثلث الأنفي. يعتمد موقع الندبة على نوع العملية التي يتم إجراؤها. لذلك ، إذا تم إجراء الجراحة التجميلية بطريقة خطية ، فستبقى ندبة بالكاد ملحوظة في منطقة الشفاه. إذا تم تطبيق طريقة السديلة المثلثة ، فسيتم وضع ندبة مستعرضة على التجعد بين الفم والأنف. عدد الندبات يتوافق مع عدد الشقوق. إذا كان هناك شق ثنائي ، فإن الندبة تبقى على جانبي خط الوسط.
في حالة العيوب العميقة ، عندما يصل تشريح الشفة إلى جناحي الأنف ، يتم أيضًا إجراء جراحة تجميل الأنف. في هذه الحالة ، يتم تقشير اللوحات من الأنسجة المخاطية على جانبي الفجوة ، والتي تذهب إلى بلاستيك فتحة الأنف في منطقة انقسام العملية السنخية. مدى الندبة بعد ذلك يعتمد على احترافية الجراح ونوعية فترة إعادة التأهيل. كقاعدة عامة ، إذا لم تكن هناك مضاعفات ، فإن الندبات تبدو وكأنها شرائح رفيعة تشبه الخيوط تكاد تكون غير مرئية.
وتجدر الإشارة إلى أن اليوم بفضل التقنيات الحديثةيمكن القضاء على الندبات ( أو جعلها أقل وضوحًا) من أي حجم.
هل الشفة الأرنبية مرئية في الموجات فوق الصوتية؟
 يمكن تشخيص الشفة الأرنبية عن طريق الموجات فوق الصوتية في وقت مبكر من الأسبوع السادس عشر من الحمل. يجادل بعض الخبراء بأن Cheiloschisis يمكن رؤيتها على الموجات فوق الصوتية قبل ذلك بكثير ، أي من 14 أسبوعًا. ومع ذلك ، غالبًا ما يتم اكتشاف هذا الشذوذ في الفترة من 4 إلى 5 أشهر من التطور داخل الرحم.
يمكن تشخيص الشفة الأرنبية عن طريق الموجات فوق الصوتية في وقت مبكر من الأسبوع السادس عشر من الحمل. يجادل بعض الخبراء بأن Cheiloschisis يمكن رؤيتها على الموجات فوق الصوتية قبل ذلك بكثير ، أي من 14 أسبوعًا. ومع ذلك ، غالبًا ما يتم اكتشاف هذا الشذوذ في الفترة من 4 إلى 5 أشهر من التطور داخل الرحم. من المهم ملاحظة أن أول فحص بالموجات فوق الصوتية مجدول أثناء الحمل يتم إجراؤه في وقت مبكر إلى حد ما ( من 12 إلى 14 أسبوعًا). لذلك ، من المستحيل رؤية العيب المتشكل خلال هذه الفترة. ومع ذلك ، حتى بعد ذلك ، فإن التشخيص بالموجات فوق الصوتية ليس صحيحًا بنسبة 100 ٪. يفسر ذلك نسبة كبيرة من الأخطاء ، حيث يتم تفسير الصور على الشاشة من قبل متخصصين مختلفين بطرق مختلفة. والدليل على ذلك هو حقيقة أنه يتم اكتشاف 5 إلى 10 بالمائة فقط من الحالات الشاذة أثناء نمو الجنين. في الأساس ، يتعلم الآباء عن هذا العيب بعد الولادة.
متى تكون جراحة شق الشفة ضرورية؟
 يتم تحديد وقت العلاج الجراحي للشفة الأرنبية من قبل الطبيب المعالج. ويعتقد أن الوقت الأمثلبالنسبة للعملية - هذه هي السنة الأولى من عمر الطفل ، وهي الفترة ما بين 6 و 8 أشهر. بالطبع درجة ومدى الخلل وطبيعة الشذوذ تؤخذ بعين الاعتبار ( موقع) ، ووزن الطفل وخصائص أخرى لنموه ، فضلاً عن وجود المضاعفات المصاحبة.
يتم تحديد وقت العلاج الجراحي للشفة الأرنبية من قبل الطبيب المعالج. ويعتقد أن الوقت الأمثلبالنسبة للعملية - هذه هي السنة الأولى من عمر الطفل ، وهي الفترة ما بين 6 و 8 أشهر. بالطبع درجة ومدى الخلل وطبيعة الشذوذ تؤخذ بعين الاعتبار ( موقع) ، ووزن الطفل وخصائص أخرى لنموه ، فضلاً عن وجود المضاعفات المصاحبة. موانع الجراحة في السنة الأولى من العمر هي:
- الطفل الخداج وانخفاض وزنه ؛
- أمراض القلب والأوعية الدموية.
- مشاكل في التنفس
- العيوب الخلقية المصاحبة.
يحدث أن الشفة الأرنبية تتطلب تدخل جراحي متعدد المراحل. يحدث هذا عندما يتم دمجه مع الحنك المشقوق وعيوب أخرى في الوجه. في هذه الحالة ، يتم تمديد توقيت التدخل الجراحي. بالنظر إلى هذا ، يجب أن تعرف أن تصحيح الخلل يكون أفضل عند بلوغ سن الثالثة ، أي قبل تكوين الكلام.
إذا كان الخلل يؤثر على بنية العظام والغضاريف في الوجه ، يتم وصف العملية لمدة 4-6 سنوات. من الأفضل إجراء التصحيح الجراحي النهائي للفك والأنف بعد سن 16 عامًا ، عندما يتوقف نمو عظام الوجه.








