التهوية الرئوية الاصطناعية (ALV) هي حقن الهواء الاصطناعي في الرئتين. يتم استخدامه كإجراء إنعاش في حالة حدوث ضعف خطير في التنفس التلقائي للشخص، وكذلك كوسيلة للحماية من نقص الأكسجين الناجم عن استخدام تخدير عامأو الأمراض المرتبطة بضعف التنفس التلقائي.
أحد الأشكال التنفس الاصطناعي- الحقن المباشر للهواء أو خليط الغازات المخصصة للتنفس في الجهاز التنفسي باستخدام جهاز التنفس الصناعي. يتم نفخ الهواء المخصص للاستنشاق من خلال الأنبوب الرغامي. شكل آخر من أشكال التنفس الاصطناعي لا يتضمن نفخ الهواء مباشرة إلى الرئتين. في هذه الحالة، يتم ضغط الرئتين بشكل إيقاعي وغير مقيدتين، مما يسبب الشهيق والزفير السلبي. عند استخدام ما يسمى بـ”الرئة الكهربائية”، يتم تحفيز عضلات التنفس عن طريق نبضة كهربائية. عندما تضعف وظيفة الجهاز التنفسي لدى الأطفال، وخاصة الأطفال حديثي الولادة، يتم استخدام نظام خاص يحافظ باستمرار على الضغط الإيجابي في الشعب الهوائية من خلال أنابيب يتم إدخالها في الأنف.
مؤشرات للاستخدام
- الأضرار التي لحقت الرئتين والدماغ و الحبل الشوكينتيجة لحادث.
- تساعدك على التنفس مع مشاكل التنفس المرتبطة بتلف الأعضاء الجهاز التنفسيأو التسمم.
- عملية طويلة.
- دعم وظيفة الجسم لشخص فاقد الوعي.
المؤشر الرئيسي هو العمليات المعقدة طويلة المدى. من خلال جهاز التنفس الصناعي، لا يدخل الأكسجين إلى جسم الإنسان فحسب، بل أيضًا الغازات اللازمة لإدارة وصيانة التخدير العام، وكذلك لضمان وظائف معينة في الجسم. يتم استخدام التهوية الاصطناعية عندما تضعف وظائف الرئة، على سبيل المثال، في الالتهاب الرئوي الحاد، وتلف الدماغ (شخص في غيبوبة) و/أو الرئتين نتيجة لحادث. في حالة تلف جذع الدماغ، الذي يحتوي على المراكز التي تنظم التنفس والدورة الدموية، يمكن أن تطول عملية التهوية الميكانيكية.
كيف يتم تنفيذ التهوية الميكانيكية؟
عن طريق القيام تهوية صناعيةتستخدم الرئتان جهاز التنفس الصناعي. يمكن للطبيب ضبط وتيرة وعمق التنفس بدقة باستخدام هذا الجهاز. بالإضافة إلى ذلك، تحتوي جهاز التنفس الصناعي على نظام إنذار يقوم على الفور بالإبلاغ عن أي انتهاك لعملية التهوية. إذا تم تهوية المريض بمزيج من الغازات، فإن جهاز التنفس الصناعي يضبط ويتحكم في تركيبته. ويدخل خليط التنفس عبر خرطوم متصل بأنبوب القصبة الهوائية يوضع في القصبة الهوائية للمريض. لكن في بعض الأحيان، بدلاً من الأنبوب، يتم استخدام قناع لتغطية الفم والأنف. إذا كان المريض يحتاج إلى تهوية طويلة الأمد، يتم إدخال الأنبوب الرغامي من خلال ثقب مصنوع في الجدار الأمامي للقصبة الهوائية، أي في الجدار الأمامي للقصبة الهوائية. يتم إجراء ثقب القصبة الهوائية.
أثناء العملية، يقوم طبيب التخدير برعاية جهاز التنفس الصناعي والمريض. تُستخدم أجهزة التنفس الصناعي فقط في غرفة العمليات أو في وحدات العناية المركزة، وكذلك في سيارات الإسعاف الخاصة.
إذا كانت هناك أي مضاعفات سابقة أثناء استخدام التخدير (على سبيل المثال، الغثيان الشديد، وما إلى ذلك)، فيجب عليك إبلاغ طبيبك بذلك.
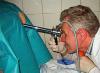
يجب أن تبدأ التهوية في أقرب وقت ممكن، لأن حتى ثواني تحدد نجاح الإنعاش. في حالة عدم وجود جهاز تنفس أو كيس تنفس أو قناع أكسجين، يبدأ التنفس الاصطناعي على الفور باستخدام الطرق الأساسية - "من الفم إلى الفم" أو "من الفم إلى الأنف" (الشكل 32.4).
طريقة الفم إلى الفم. يتم تقويم رأس المريض، ووضع يد واحدة على خط فروة الرأس، مع الضغط على فتحتي الأنف بالإصبعين الأول والثاني من هذه اليد. وتوضع اليد الأخرى على طرف الذقن، ويفتح الفم بمقدار الإصبع. يأخذ الشخص الذي يقدم المساعدة نفسًا عميقًا، ويغطي فم الضحية بإحكام بفمه وينفخ الهواء، بينما يراقب صدر المريض - يجب أن يرتفع عند نفخ الهواء.

أرز. 32.4.طرق التهوية الزفيرية.
أ - "من الفم إلى الفم"؛ ب - "من الفم إلى الأنف".
طريقة الفم إلى الفم دون تقويم الرأس. في الحالات التي يشتبه فيها بوجود ضرر في العمود الفقري العنقي، يتم إجراء التهوية الميكانيكية دون تقويم رأس الضحية. وللقيام بذلك، يركع الشخص الذي يقدم المساعدة خلفه، ويمسك بزوايا الفك السفلي ويدفعه للأمام. استخدم إبهامك على ذقنك لفتح فمك. عند نفخ الهواء في فم الضحية، امنع تسرب الهواء عبر الأنف عن طريق الضغط على خدك على فتحتي أنفه.
طريقة الفم إلى الأنف. يضع جهاز الإنعاش إحدى يديه على فروة الرأس، والأخرى تحت الذقن. يجب تقويم رأس المريض، وتحريك الفك السفلي للأمام، وإغلاق الفم. يتم وضع الإبهام بين الشفة السفلىوذقن المريض لضمان إغلاق الفم. يأخذ المنقذ نفسًا عميقًا ويضغط على شفتيه بإحكام ويغطي بها أنف المريض وينفخ الهواء في الأنف. الابتعاد عن الأنف وانتظار نهاية الزفير، ينفخ الهواء مرة أخرى.
تستخدم هذه الطريقة عندما يكون من المستحيل التنفس من الفم إلى الفم. وميزته أن الشعب الهوائية تكون مفتوحة عند إغلاق الفم. تكون مقاومة التنفس وخطر الانتفاخ الزائد في المعدة والقلس أقل من التنفس من الفم إلى الفم.
قواعد التهوية. عند إجراء الإنعاش القلبي الرئوي، يبدأ التنفس الاصطناعي بنفسين. يجب أن يستمر كل نفس لمدة 1.5-2 ثانية على الأقل. زيادة مدة الاستنشاق تزيد من فعاليته من خلال توفير الوقت الكافي لتوسع الصدر. لتجنب الإفراط في نفخ الرئتين، يبدأ التنفس الثاني فقط بعد حدوث الزفير، أي. غادر الهواء المنفوخ الرئتين. BH 12 في 1 دقيقة، أي. دورة تنفس واحدة كل 5 ثواني. إذا تم إجراء تدليك القلب غير المباشر، فيجب توفير وقفة (1-1.5 ثانية) بين الضغطات للتهوية، وهو أمر ضروري لمنع ارتفاع الضغط في الجهاز التنفسي وإمكانية دخول الهواء إلى المعدة.
وعلى الرغم من ذلك، لا يزال انتفاخ المعدة ممكنًا. يتم تحقيق الوقاية من هذه المضاعفات في غياب التنبيب الرغامي من خلال الحفاظ على الجهاز التنفسيفي حالة مفتوحة ليس فقط أثناء الاستنشاق، ولكن أيضًا أثناء الزفير السلبي. عند إجراء التهوية الميكانيكية، لا ينبغي الضغط على المنطقة الشرسوفية: عندما تكون المعدة ممتلئة، فإنها تسبب القيء. ومع ذلك، إذا حدث ارتجاع لمحتويات المعدة إلى البلعوم الفموي، فمن المستحسن قلب الشخص الذي يتم إنعاشه على جانبه، وتنظيف فمه، ثم إعادته على ظهره ومواصلة الإنعاش القلبي الرئوي.
يعتمد حجم الهواء المحقون على عمر المريض وخصائصه البنيوية ويتراوح من 600 إلى 1200 مل للبالغين. يؤدي استنشاق الكثير من الهواء إلى زيادة الضغط في البلعوم الفموي، مما يزيد من خطر انتفاخ المعدة والقلس والرشف؛
حجم المد والجزر الصغير جدًا لا يوفر تهوية مناسبة للرئتين. يمكن أن يؤدي الإفراط في RR والكميات الكبيرة من الهواء المنفوخ إلى تعب مقدم الرعاية وأعراض فرط التنفس. ومن أجل ضمان التهوية الكافية، يجب على جهاز الإنعاش أن يضع شفتيه بإحكام حول فم المريض أو أنفه. إذا لم يتم تمديد رأس المريض بما فيه الكفاية، يتم انسداد مجرى الهواء ويدخل الهواء إلى المعدة.
علامات التهوية الكافية. ومع نفخ الهواء إلى الرئتين، يرتفع الصدر ويتوسع. أثناء الزفير، يخرج الهواء من الرئتين (استمع بالأذن)، ويعود الصدر إلى وضعه السابق.
يوصى بالضغط على الغضروف الحلقي لمنع دخول الهواء إلى المعدة والتسبب في القلس (مناورة السيليكا) فقط للأفراد الحاصلين على تدريب طبي.
يجب إجراء التنبيب الرغامي على الفور. هذه هي المرحلة النهائية من الترميم وتوفير سالكية مجرى الهواء بشكل كامل: حماية موثوقة ضد الطموح، ومنع توسع المعدة، والتهوية الفعالة. إذا لم يكن التنبيب ممكنًا، فيمكن استخدام مجرى الهواء الأنفي أو الفموي البلعومي (مجرى جويدل الهوائي)، أو في حالات استثنائية، سدادة المريء من قبل شخص مدرب.
يتم إجراء التهوية بعناية فائقة وبشكل منهجي لتجنب المضاعفات. يوصى بشدة باستخدام معدات الحماية لتقليل خطر انتقال المرض. عند التنفس من "الفم إلى الفم" أو "من الفم إلى الأنف"، استخدم قناعًا أو طبقة واقية للوجه. في حالة الاشتباه في استخدام المريض للسموم التلامسية أو إصابته بأمراض معدية، يجب على مقدم المساعدة حماية نفسه من الاتصال المباشر بالضحية وللتهوية الميكانيكية استخدام أجهزة إضافية (مجاري الهواء، كيس الأمبو، الأقنعة) التي تحتوي على صمامات لتوجيه الزفير بشكل سلبي الهواء بعيدا عن جهاز الإنعاش. أثناء التنفس من الفم إلى الفم، تكون احتمالية الإصابة بفيروس التهاب الكبد B أو فيروس نقص المناعة البشرية نتيجة للإنعاش القلبي الرئوي ضئيلة؛ وهناك خطر انتقال فيروس الهربس البسيط والمكورات السحائية والسل المتفطرة وبعض الالتهابات الرئوية الأخرى، على الرغم من أنها أيضًا غير مهمة جدًا.
يجب أن نتذكر أن التهوية الميكانيكية، خاصة أثناء توقف التنفس الأولي، يمكن أن تنقذ الأرواح (الرسم البياني 32.1).
مخطط 32.1. خوارزمية التنفس الاصطناعي

الالتهاب الرئوي منتشر على نطاق واسع و مرض خطيرالجهاز التنفسي، وجود الطبيعة المعدية. مع هذا المرض، يتلف أنسجة الرئة، ويتراكم السائل الالتهابي في الحويصلات الهوائية.
الالتهاب الرئوي هو الثالث الأكثر شيوعا المضاعفات المعديةوتصل إلى 15-18%. العدوى الوحيدة الأكثر شيوعًا هي التهابات الأنسجة الرخوة وأمراض الجهاز البولي. وخاصة في كثير من الأحيان أولئك الذين هم في الأقسام يعانون من الالتهاب الرئوي عناية مركزةالملف الجراحي: يتم ملاحظة علم الأمراض في كل رابع. ترتبط هذه المشكلة بمدة إقامة المرضى في وحدة العناية المركزة.
العلاقة بين التهوية الميكانيكية والالتهاب الرئوي
الالتهاب الرئوي أثناء التهوية الميكانيكية هو عدوى مكتسبة من المستشفى من المجموعة. وهو يمثل خمس جميع حالات الالتهاب الرئوي في المؤسسات الطبية. بسبب أمراض مماثلةتزداد تكلفة ومدة العلاج.
 بالإضافة إلى ذلك، من بين جميع أمراض المستشفيات، يعد الالتهاب الرئوي السبب الرئيسي للوفاة. لذا عواقب خطيرةترتبط بحقيقة أن المرض يؤدي إلى تعقيد الحالة الحرجة الحالية للمريض، والتي يتطلب علاجها تهوية ميكانيكية.
بالإضافة إلى ذلك، من بين جميع أمراض المستشفيات، يعد الالتهاب الرئوي السبب الرئيسي للوفاة. لذا عواقب خطيرةترتبط بحقيقة أن المرض يؤدي إلى تعقيد الحالة الحرجة الحالية للمريض، والتي يتطلب علاجها تهوية ميكانيكية.
باللغة الإنجليزية الكتب المرجعية الطبيةيُشار إلى الالتهاب الرئوي الناتج عن التهوية الميكانيكية بمصطلح الالتهاب الرئوي المرتبط بجهاز التنفس الصناعي أو اختصارًا VAP. ويستخدم بعض المؤلفين المحليين ترجمتها في أعمالهم: "إصابة الرئة المرتبطة بجهاز التنفس الصناعي".
يمكن أن يحدث الالتهاب الرئوي أثناء وبعد استخدام التهوية الميكانيكية. عادةً ما يكون تشخيص الالتهاب الرئوي الذي يحدث بعد استخدام جهاز التنفس الصناعي مناسبًا. ويصعب ذلك على الأشخاص الذين تزيد أعمارهم عن 65 عامًا، والذين قد يتعرضون لمضاعفات بعد المرض.
الأسباب الرئيسية للتهوية الميكانيكية للالتهاب الرئوي
في بعض الأمراض، التهوية الاصطناعية للرئتين - التدبير اللازملكن استخدامه على المدى الطويل يمكن أن يؤدي إلى مضاعفات. كيف شخص أطولإنفاقه على جهاز التنفس الصناعي، كلما زاد احتمال الإصابة بالالتهاب الرئوي.
يحدث التهاب الرئتين بعد التهوية الميكانيكية للأسباب التالية:
- رطوبة الخليط التنفسي التي تؤثر على الجهاز التنفسي تؤدي إلى إتلاف الظهارة، مما يؤدي إلى موت الحويصلات الهوائية.
- يمكن أن يؤدي مستوى الضغط غير الصحيح في الجهاز إلى تلف الرئتين والتسبب في تمزق الحويصلات الهوائية والشعب الهوائية؛
- يؤدي الإفراط في إمداد الأكسجين إلى إصابة الغشاء الموجود في الرئتين.
- المريض يدخن كثيرا.
- تم تركيب ثقب القصبة الهوائية.
- مريض يزيد عمره عن 65 عامًا ؛
- العلاج المزمن لأمراض الجهاز التنفسي أو عيوب خلقيةالجهاز التنفسي؛
- وجود بؤر العدوى التي تنتشر عبر الدورة الدموية.
- تاريخ جراحة الصدر.
- الإنتان البطني
- فشل معوي يؤدي إلى عدوى الرئة.
- استخدامها في العلاج بالمضادات الحيوية.
- التدخلات الجراحية المتعددة.
- أن يكون المريض على التهوية الميكانيكية لأكثر من ثلاثة أيام.








خلال الأيام الثلاثة الأولى، يكون خطر الإصابة بالالتهاب الرئوي عند استخدام جهاز التنفس الصناعي ضئيلًا جدًا. بعد 72 ساعة، يزداد بشكل حاد، وبحلول اليوم الرابع تكون فرصة الإصابة بالمرض حوالي 50٪، وفي اليوم العاشر - بالفعل 80٪. بعد أسبوعين من استخدام التهوية الميكانيكية، يعاني جميع المرضى تقريبًا من الالتهاب الرئوي.
أظهرت الدراسات أن العوامل التي تحدد خطر الإصابة بالالتهاب الرئوي تزيد أيضًا من احتمال الوفاة. معدل الوفيات أعلى في المرضى الذين يعانون من أمراض القلب والأوعية الدموية أمراض الرئةبؤر التهابية قيحية في تجويف البطن.
العوامل المسببة لعلم الأمراض
وفقا للإحصاءات، فإن العوامل المسببة للالتهاب الرئوي بعد التهوية الاصطناعية غالبا ما تنتمي إلى مجموعة البكتيريا سالبة الجرام. هم المسببون للمرض في حوالي 60٪ من الحالات. ومن أمثلة هذه البكتيريا عصية فريدلاندر، والإشريكية القولونية، والمتقلبة الرائعة، وعصية فايفر، والبكتيريا، والزائفة الزنجارية.

في كل حالة خامسة، العامل المسبب للالتهاب الرئوي هو البكتيريا إيجابية الجرام من جنس المكورات العنقودية، وهي المكورات العنقودية الذهبيةوالمكورات الرئوية.
في بعض الأحيان، يحدث المرض بسبب الكائنات الحية الدقيقة الفطرية (المبيضات البيضاء، الرشاشيات)، والفيروسات (الأنفلونزا، الفيروس الغدي) والبكتيريا من فئة الميكوبلازما.
ل الاختيار الصحيح التكتيكات العلاجيةمن المهم معرفة الكائنات الحية الدقيقة التي تسبب الالتهاب الرئوي أثناء التهوية الميكانيكية. لكل مؤسسة طبية بكتيريا خاصة بها تختلف في مقاومة المضادات الحيوية. وبناءً على هذه المعرفة، يمكن للطبيب تخمين البكتيريا المسببة للالتهاب الرئوي واختيار المضادات الحيوية المناسبة لمكافحة هذا العامل الممرض بالتحديد.
طرق التشخيص
عند تشخيص إصابة الرئة المرتبطة بجهاز التنفس الصناعي، يسترشد الطبيب بشكاوى المريض وحالته الحالة الفيزيائيةبعد التهوية الميكانيكية ونتائج الاختبار.
تشمل الأعراض التي تشير إلى احتمال حدوث الالتهاب الرئوي ما يلي:

- سعال منتج للبلغم؛
- ألم في تجويف الصدر;
- وضيق في التنفس.
- بَصِير توقف التنفس;
- تسمم الجسم.
عند الاستماع إلى المريض باستخدام المنظار الصوتي، يسمع الطبيب خشخيشات جافة أو رطبة وصوت الاحتكاك الجنبي.
هناك حاجة إلى النتائج لإجراء التشخيص. التحليل البكتريولوجيتحليل الدم والبلغم. سوف تحتاج أيضا إلى الأشعة السينية صدروالتي سوف تظهر مدى تأثير المرض على الرئتين: يتم تحديد وجود المتسللين وموقعهم، ووجود الارتشاح الجنبي وتشكيل بؤر مرضية في الرئتين.
طرق العلاج
يتم استخدامها كعلاج للالتهاب الرئوي التهوية. وبمجرد اكتشاف المرض، يصف الطبيب الطيف العام بالجرعة القصوى المسموح بها، حتى لا ننتظر نتائج الاختبار. عند اختيار المضاد الحيوي، يجب مراعاة حساسية المريض و آثار جانبية. بعد الفحص البكتريولوجي، يوصف المريض المضادات الحيوية مع عمل أضيق. عادة ما تنقسم الأدوية إلى المجموعات التالية: 
- البنسلين.
- السيفالوسبورينات.
- الماكروليدات.
- أمينوغليكوزيدات.
- لينكوساميدات.
- الكاربابينيمات.
يصف الطبيب طرق العلاج بناءً على حالة المريض وشدة المرض. إذا فشل الاختبار البكتريولوجي في تحديد العامل المسبب للالتهاب الرئوي، يتم وصف عدة أدوية للمريض في وقت واحد.
وبعد اسبوعين من الاستخدام يتم تغيير المضاد الحيوي لزيادة فعالية العلاج.
بالإضافة إلى المضادات الحيوية، يتم أيضًا إجراء علاج إزالة السموم بهدف إزالة السموم المتراكمة من الجسم. يوصف للمريض أدوية تقوي جهاز المناعة وتخفض الحمى. إذا لوحظ السعال المنتج، فسيتم وصف مقشع لإزالة البلغم من الرئتين.
 يتم العلاج المضاد للبكتيريا حتى الشفاء التام، أي حتى إجراء أشعة سينية على الصدر، الحالة العامةولن يعود المريض والفحوصات إلى طبيعتها.
يتم العلاج المضاد للبكتيريا حتى الشفاء التام، أي حتى إجراء أشعة سينية على الصدر، الحالة العامةولن يعود المريض والفحوصات إلى طبيعتها.
بالإضافة إلى المضادات الحيوية، فمن المستحسن أن يصف الأدوية المضادة للفطرياتوالفيتامينات.
في بعض الأحيان يتكرر الالتهاب الرئوي عدة مرات. إذا تأثرت نفس المنطقة من الرئة، استخدم الطرق الجراحيةعلاج.
الوقاية من الأمراض
لتقليل خطر الإصابة بالالتهاب الرئوي بعد استخدام جهاز التنفس الصناعي، يلجأ الأطباء إلى التدابير التالية:

- التطهير الإلزامي لجهاز التنفس الصناعي بعد استخدامه من قبل المريض السابق؛
- تغيير وتعقيم أنابيب التنبيب كل 48 ساعة؛
- الصرف الصحي للشعب الهوائية بعد إزالة الأنبوب الرغامي.
- تناول الأدوية التي تقلل من إنتاج عصير المعدة.
- مزيج من التغذية الوريدية والمعوية.
- تركيب أنبوب أنفي معدي.
إذا التزم الأطباء بالقواعد المذكورة أعلاه، فسيتم تقليل خطر الإصابة بالالتهاب الرئوي على جهاز التنفس الصناعي بشكل كبير.
إذا ضعف التنفس لدى الإنسان بسبب بعض الظروف، يتم إعطاؤه تهوية صناعية. يتم استخدام هذه التقنية عندما لا يستطيع المريض التنفس من تلقاء نفسه، وكذلك أثناء ذلك تدخل جراحي. في هذه الحالة، بسبب التخدير، يتم انتهاك إمدادات الأكسجين إلى الجسم. يمكن أن تكون التهوية إما يدوية بسيطة أو أجهزة. الأول متاح لكل شخص تقريبًا، والثاني يتطلب معرفة بتصميم الأجهزة الطبية.
آلية التهوية
تتضمن التهوية الاصطناعية الحقن القسري لخليط الغاز في الرئتين لتطبيع تبادل الغازات بيئة خارجيةوالحويصلات الهوائية. يمكن استخدام هذه التقنية أثناء إجراءات الإنعاش عندما يكون المريض يعاني من ضعف في التنفس التلقائي، ولحماية الجسم من نقص الأكسجين. غالبًا ما تحدث الحالات الأخيرة أثناء التخدير أو أثناء الأمراض الحادة العفوية.
يمكن أن تكون التهوية أجهزة أو مباشرة. في الحالة الأولى، يتم استخدام خليط غاز خاص للاستنشاق، والذي يتم إدخاله إلى الرئتين من خلال أنبوب القصبة الهوائية. مع التهوية المباشرة، يتم تدليك الرئتين بشكل غير مباشر للمريض، مما يؤدي إلى ضغطهما وفتحهما. وبالإضافة إلى ذلك، يتم استخدام ما يسمى "الرئة الكهربائية"، وفي هذه الحالة يتم تحفيز الشهيق والزفير بواسطة نبضة كهربائية.
أنواع التهوية
هناك طريقتان لإجراء التهوية الاصطناعية. يتم تنفيذ فترة التوقف في حالات طارئة، ولا يمكن تنفيذ الأجهزة إلا في المستشفى، في وحدة العناية المركزة. يمكن للجميع تقريبًا إتقان تقنيات بسيطة، ولا تتطلب مثل هذه التلاعبات معرفة طبية خاصة. ل طرق بسيطةتنفيذ التهوية الميكانيكية وتشمل:
- نفخ الهواء في الفم أو الأنف. يتم وضع المريض بشكل مريح ويتم إمالة الرأس إلى الخلف قدر الإمكان. في هذه الوضعية تنفتح الحنجرة قدر الإمكان ولا تعيق قاعدة اللسان مرور الهواء. يقف الشخص الذي يقدم المساعدة بجانب المريض، ويغطي أنفه بأصابعه، ويبدأ في نفخ الهواء بفعالية، ويضغط بشفتيه بقوة على شفتي المريض. وفي الوقت نفسه، يتم إجراء تدليك القلب غير المباشر دائمًا تقريبًا. يقوم الإنسان بالزفير بسبب مرونة أنسجة الرئتين والقص؛
- يمكن استخدام مجرى هواء خاص أو كيس روبن. للبدء، يتم تنظيف الجهاز التنفسي للمريض بشكل جيد، ثم يتم تطبيق القناع بإحكام.
تم تصميم قسم التهوية الرئوية الاصطناعية لتقديم المساعدة للمرضى الذين يعانون من ضعف في التنفس التلقائي. يستخدم القسم أجهزة خاصة يتم توصيل المرضى بها. تتكون هذه الأجهزة من جهاز تنفس خاص وأنبوب القصبة الهوائية، وفي بعض الحالات يتم استخدام قنية القصبة الهوائية.
للبالغين والأطفال استخدام أجهزة مختلفةالتنفس الاصطناعي. تختلف هنا معلمات خصائص الجهاز وتكرار التنفس. يتم تنفيذ تهوية الأجهزة دائمًا في وضع خاص عالي التردد، حيث يتم تنفيذ أكثر من 60 دورة في دقيقة واحدة. يعد ذلك ضروريًا لتقليل حجم الرئة وتقليل الضغط في أعضاء الجهاز التنفسي وتحسين تدفق الدم إلى الرئتين.
تتم التهوية البسيطة للرئتين إذا كانت حالة المريض خطيرة ولا يوجد وقت لانتظار سيارة الإسعاف.

دواعي الإستعمال
تُستخدم طرق التهوية الاصطناعية للرئتين في الحالات التي تكون فيها حالة الأشخاص شديدة ويكون التنفس المستقل صعبًا أو غائبًا تمامًا. المؤشرات الرئيسية لأداء التهوية الميكانيكية هي:
- التوقف التلقائي للدورة الدموية.
- الاختناق.
- إصابات شديدة في الرأس والقص.
- التسمم الشديد
- انخفاض كبير ضغط الدم;
- نوبة ربو حادة؛
- صدمة قلبية؛
- عملية طويلة.
في أغلب الأحيان، يتم اللجوء إلى التهوية لفترات طويلة من الزمن. العمليات الجراحية. في هذه الحالة، لا يدخل الأكسجين فحسب، بل أيضًا الغازات الخاصة اللازمة للحفاظ على التخدير وضمان وظائف معينة للأعضاء، إلى جسم الإنسان من خلال الجهاز. يتم استخدام التهوية في جميع الحالات التي تضعف فيها وظيفة الرئة. يحدث هذا غالبًا مع الالتهاب الرئوي وأمراض القلب والرأس الشديدة وأيضًا نتيجة لحادث.
إذا كان المريض يعاني من تلف في جزء الدماغ الذي ينظم التنفس والدورة الدموية، فيمكن أن تكون التهوية الاصطناعية طويلة جدًا.
ملامح الإجراء بعد الجراحة
يمكن البدء بالتهوية الاصطناعية للرئتين بعد الجراحة في غرفة العمليات أو في وحدة العناية المركزة. الأهداف الرئيسية للتهوية الميكانيكية بعد الجراحة هي:
- منع المريض من سعال المخاط من الرئتين، مما يقلل من احتمالية حدوث مضاعفات؛
- يقلل من الحاجة للصيانة من نظام القلب والأوعية الدمويةويقلل من احتمالية الإصابة بتجلط الأوردة السفلية.
- يساعد على خلق الظروف المثلىلتغذية المريض من خلال الأنبوب. هذا يقلل من احتمال حدوث اضطراب الجهاز الهضميويحسن التمعج.
- يقلل من التأثير السلبي على عضلات الهيكل العظمي، وهو أمر مهم بشكل خاص بعد التخدير لفترة طويلة.
تساعد التهوية الاصطناعية على تطبيع فترات النوم واليقظة، وكذلك تطبيع بعض الوظائف العقلية.
تستخدم أجهزة التهوية الميكانيكية في غرف العمليات ووحدات العناية المركزة ووحدات العناية المركزة. وبالإضافة إلى ذلك، فإن بعض سيارات الإسعاف مجهزة بمثل هذه الأجهزة.
ملامح علاج الالتهاب الرئوي
يمكن أن تكون نتيجة الالتهاب الرئوي الحاد فشلاً حادًا في الجهاز التنفسي. المؤشرات الرئيسية لربط المريض المصاب بالالتهاب الرئوي بجهاز التنفس الصناعي هي الحالات التالية:
- اضطرابات ملحوظة في الوعي والنفسية في بعض الأحيان.
- خفض ضغط الدم إلى مستويات خطيرة؛
- التنفس غير مستقر، أكثر من 40 دورة في الدقيقة.
إجراء تهوية صناعية على المراحل الأوليةالأمراض. وهذا يقلل من احتمالية الوفاة. يمكن أن تكون مدة تنفيذه من 10 إلى 14 يومًا. بعد 3 ساعات من إدخال الأنبوب الرغامي إلى الرئتين، يخضع المريض لعملية ثقب القصبة الهوائية. إذا كان الالتهاب الرئوي شديدًا جدًا، ففي نهاية الاستنشاق يصبح الضغط إيجابيًا. وهذا يساعد على تقويم أنسجة الرئة بشكل أفضل ويقلل التحويل الوريدي.
يتم دائمًا إجراء العلاج المضاد للبكتيريا بالتزامن مع التهوية الميكانيكية للالتهاب الرئوي.
ملامح الإجراء أثناء السكتة الدماغية
في حالة السكتة الدماغية، يمكن إجراء التهوية الميكانيكية كما حدث إعادة التأهيل. يوصف هذا الإجراء للإشارات التالية:
- في حالة الهزيمة أنسجة الرئة;
- في حالة الاشتباه بوجود نزيف داخلي.
- لمختلف أمراض الجهاز التنفسي.
- إذا كان المريض في حالة غيبوبة.
إذا أصيب المريض بنوبة، يصبح التنفس صعبًا للغاية. وفي هذه الحالة يساعد جهاز التنفس الصناعي على ترميم خلايا الدماغ ويزود الجسم بكمية كافية من الأكسجين. في حالة السكتة الدماغية، يمكن أن تستمر التهوية الاصطناعية للرئتين لمدة تصل إلى أسبوعين. خلال هذه الفترة عادة مرحلة حادةيمر المرض، ويقل تورم الدماغ. لا يمكن تأخير التهوية الميكانيكية، ويتم فصل المريض عن الجهاز في أسرع وقت ممكن.
تقنيات
يمكن إجراء التهوية عالية التردد بثلاث طرق. يحدد الطبيب مدى استصواب تقنية معينة اعتمادًا على حالة المريض:
- الحجمي. في هذه الحالة يكون معدل تنفس المريض 80-100 دورة في الدقيقة.
- تذبذبي. أكثر من 600 دورة في الدقيقة. في هذه الحالة، يتناوب التدفق المتقطع والمستمر.
- طائرة نفاثة. لا يزيد عن 300 في الدقيقة. هذه التقنية هي الأكثر شيوعا. في هذه الحالة، يتم نفخه في الجهاز التنفسي الأكسجين النقيأو خليط خاص من الغازات من خلال أنبوب رفيع. يمكن استخدام أنبوب القصبة الهوائية أو فغر القصبة الهوائية.

بالإضافة إلى ذلك، يتم تقسيم طرق إجراء التهوية الميكانيكية حسب نوع الجهاز المستخدم.
- آلي. وبهذه الطريقة يتم التنفس للمريض عن طريق الأدوية. يتنفس المريض فقط عن طريق الضغط.
- مساعد. هنا يتم الحفاظ على التنفس، ويتم توفير الأكسجين أو خليط من الغازات أثناء الشهيق؛
- القسري الدوري. تُستخدم هذه التقنية أثناء الانتقال من التهوية الميكانيكية إلى التنفس الطبيعي. بمرور الوقت، ينخفض \u200b\u200bتكرار الأنفاس الاصطناعية، بحيث يبدأ الشخص في التنفس بشكل مستقل؛
- مع PEEP (ضغط الزفير النهائي الإيجابي). في هذه الحالة الضغط الرئوييظل إيجابيا فيما يتعلق بالخارج. ونتيجة لذلك، يتم توزيع الأكسجين بشكل أفضل في الرئتين ويقل التورم.
- التحفيز الكهربائي. هنا، بمساعدة أقطاب كهربائية صغيرة، يتم تهيج الأعصاب الموجودة على الحجاب الحاجز، بسبب تقلصها بنشاط.
يحدد طبيب الإنعاش أو طبيب التخدير الطريقة التي يجب استخدامها في حالة معينة. في بعض الأحيان يتم استبدال أحد أنواع التهوية الميكانيكية بمرور الوقت بنوع آخر.
يقوم المتخصص باختيار خليط الغاز للاستنشاق. جهاز التنفس الصناعي مزود بنظام إنذار للإبلاغ عن انتهاك عملية التنفس.
ما هي المشاكل التي تنشأ
قد ينشأ عدد من المشاكل أثناء التهوية الميكانيكية.
- معاناة المريض مع الجهاز. في هذه الحالة يتم التخلص من نقص الأكسجة وتصحيح جميع الأنابيب وفحص تشغيل الجهاز.
- التنفس غير المتزامن مع الشافطة. وهذا يؤدي إلى انخفاض حجم المد والجزر وسوء التهوية. قد يكون السبب في ذلك هو تشنج قصبي، أو حبس النفس، أو تركيب جهاز بشكل غير صحيح؛
- زيادة الضغط في أعضاء الجهاز التنفسي. يحدث بسبب وذمة أنسجة الرئة ونقص الأكسجة وتعطيل بنية الأنبوب.
يجب مراقبة المريض المتصل بجهاز التنفس الصناعي بشكل مستمر. في حالة وجود ضعف في التنفس، يتم تصحيح الأنابيب وضبط الجهاز على التردد المطلوب.
عواقب سلبية
بعد إجراء التهوية الاصطناعية، قد يحدث عدد من العواقب السلبية.
- التهاب الشعب الهوائية، والنواسير، وكذلك التقرحات الصغيرة في الغشاء المخاطي القصبي.
- التهاب الرئتين، وغالباً ما يكون مصحوباً بنزيف رئوي.
- انخفاض ضغط الدم والسكتة القلبية العفوية.
- وذمة في أنسجة الرئة.
- مشاكل بولية
- أمراض عقلية.
أثناء التهوية الميكانيكية، غالبا ما تتفاقم حالة المريض إلى حد ما. قد يحدث استرواح الصدر أو ضغط الرئتين. بالإضافة إلى ذلك، يمكن للأنبوب الذي تم إدخاله أن ينزلق إلى القصبات الهوائية ويؤدي إلى تلفها.
يتم إجراء التهوية الاصطناعية للرئتين حسب المؤشرات الحيوية. يشار إلى هذا التلاعب في إصابات الرأس والصدر، وكذلك السكتة الدماغية. المؤشر الرئيسي هو العمليات طويلة المدى التي ينقطع خلالها إمداد الجسم بالأكسجين.
يتم استخدام التهوية الاصطناعية ليس فقط عند التوقف المفاجئ للدورة الدموية، ولكن أيضًا في حالات أخرى الدول الطرفيةعندما يتم الحفاظ على نشاط القلب، ولكن يتم انتهاك وظيفته بشكل حاد التنفس الخارجي (الاختناق الميكانيكي، صدمة واسعة النطاق في الصدر، الدماغ، التسمم الحاد، انخفاض ضغط الدم الشرياني الشديد، صدمة قلبية نشطة، حالة الربو وغيرها من الحالات التي يتطور فيها الحماض الأيضي والغازي).
قبل البدء في استعادة التنفس، من المستحسن التأكد من أن المسالك الهوائية نظيفة. للقيام بذلك، من الضروري فتح فم المريض (إزالة أطقم الأسنان) واستخدام أصابعك ومشبك منحني وقطعة شاش لإزالة بقايا الطعام وغيرها من الأجسام الغريبة المرئية.
إذا أمكن، يتم استخدام شفط المحتويات باستخدام الشفط الكهربائي من خلال تجويف واسع من الأنبوب الذي يتم إدخاله مباشرة في تجويف الفم، ثم من خلال قسطرة الأنف. في حالات القلس وطموح محتويات المعدة، من الضروري تنظيف تجويف الفم تمامًا، لأنه حتى الحد الأدنى من الارتجاع إلى القصبات الهوائية يسبب مضاعفات شديدة بعد الإنعاش (متلازمة مندلسون).
مريض نوبة قلبية حادةيجب على مرضى عضلة القلب الحد من تناول الطعام، لأن الإفراط في تناول الطعام، خاصة في اليوم الأول من المرض، غالبا ما يكون السبب المباشر للتوقف المفاجئ للدورة الدموية. ويصاحب تنفيذ تدابير الإنعاش في هذه الحالات قلس وطموح محتويات المعدة. لمنع هذه المضاعفات الخطيرة، تحتاج إلى إعطاء المريض وضعية مرتفعة قليلاً، أو رفع طرف رأس السرير، أو إنشاء وضعية Trendelenburg. في الحالة الأولى، يتم تقليل خطر ارتداد محتويات المعدة إلى القصبة الهوائية، على الرغم من أنه أثناء التهوية الميكانيكية، يدخل جزء معين من الهواء المستنشق إلى المعدة، ويحدث انتفاخه وعندما التدليك غير المباشريحدث قلس القلب عاجلاً أم آجلاً. في وضعية Trendelenburg، من الممكن تفريغ محتويات المعدة المتسربة باستخدام الشفط الكهربائي يليه إدخال مسبار في المعدة. يتطلب تنفيذ هذه التلاعبات وقتًا معينًا ومهارات مناسبة. لذلك، تحتاج أولاً إلى رفع طرف الرأس قليلاً، ثم إدخال مسبار لإزالة محتويات المعدة.
إن الطريقة المطبقة بالضغط القوي على المنطقة الشرسوفية للمريض لمنع التمدد الزائد للمعدة يمكن أن تسبب إخلاء الهواء ومحتويات المعدة، يليها الشفط الفوري.
من المعتاد أن تبدأ التهوية الميكانيكية مع استلقاء المريض على ظهره ورأسه مرفوع إلى الخلف. وهذا يعزز الفتح الكامل للجهاز التنفسي العلوي، حيث يتحرك جذر اللسان بعيدًا عنه الجدار الخلفيالحناجر. إذا لم يكن هناك جهاز تنفس صناعي في مكان الحادث، يجب أن تبدأ على الفور في التنفس من الفم إلى الفم أو من الفم إلى الأنف. يتم تحديد اختيار تقنية التهوية الميكانيكية بشكل أساسي من خلال استرخاء العضلات ونفاذية الجزء المقابل من الجهاز التنفسي العلوي. بالقدر الكافي استرخاء العضلاتوتجويف الفم حر (مسموع للهواء)، فمن الأفضل أن تتنفس من الفم إلى الفم. للقيام بذلك، يقوم جهاز الإنعاش، بإمالة رأس المريض للخلف، بيد واحدة يدفع للأمام الفك الأسفل، والفهرس و إبهاماليد الأخرى تغطي أنف الضحية بإحكام. بعد خذ نفس عميقيقوم جهاز الإنعاش، الذي يضغط فمه بقوة على فم المريض نصف المفتوح، بالزفير القسري (خلال ثانية واحدة). في هذه الحالة، يرتفع صدر المريض بحرية وسهولة، وبعد فتح الفم والأنف، يتم إجراء الزفير السلبي بالصوت النموذجي لهواء الزفير.
في بعض الحالات يكون من الضروري إجراء تهوية ميكانيكية في وجود علامات تشنج عضلات المضغ (في الثواني الأولى بعد التوقف المفاجئ للدورة الدموية). لا يُنصح بقضاء بعض الوقت في إدخال موسع الفم، لأن هذا ليس ممكنًا دائمًا. ينبغي البدء بالتهوية من الفم إلى الأنف. كما هو الحال مع التنفس من الفم إلى الفم، يتم إرجاع رأس المريض إلى الخلف، وبعد أن قام مسبقًا بإغلاق منطقة الممرات الأنفية السفلية للمريض بشفتيه، يتم إجراء زفير عميق.
في هذا الوقت، يغطي إبهام أو سبابة يد الإنعاش، التي تدعم الذقن، فم الضحية. يتم الزفير السلبي بشكل رئيسي من خلال فم المريض. عادةً، عند التنفس من الفم إلى الفم أو من الفم إلى الأنف، يتم استخدام قطعة من الشاش أو منديل. وهي، كقاعدة عامة، تتداخل مع التهوية الميكانيكية، لأنها تصبح مبللة بسرعة، وتسقط وتمنع مرور الهواء إلى الجهاز التنفسي العلوي للمريض.
في العيادة، يتم استخدام أنابيب الهواء والأقنعة المختلفة على نطاق واسع للتهوية الميكانيكية. من الأكثر فسيولوجية استخدام أنبوب على شكل حرف S لهذا الغرض، والذي يتم إدخاله في تجويف الفم فوق اللسان قبل الدخول إلى الحنجرة. يتم إمالة رأس المريض للخلف، ويتم إدخال أنبوب على شكل حرف S بطول 8-12 سم مع ثني باتجاه البلعوم ويتم تثبيته في هذا الوضع بشفة خاصة على شكل كوب. هذا الأخير، الموجود في منتصف الأنبوب، يضغط بإحكام على شفاه المريض ويضمن التهوية الكافية للرئتين. يقع جهاز الإنعاش خلف رأس المريض بأصابعه الصغيرة و أصابع البنصريدفع الفك السفلي للأمام بكلتا يديه، ويضغط بإحكام على شفة الأنبوب على شكل حرف S بأصابع السبابة، ويغلق أنف المريض بالإبهام. يقوم الطبيب بالزفير بعمق في لسان الأنبوب، وبعد ذلك يتم ملاحظة رحلة في صدر المريض. إذا كان هناك شعور بالمقاومة عند الاستنشاق لدى المريض أو يتم رفع المنطقة الشرسوفية فقط، فمن الضروري تشديد الأنبوب قليلاً، لأنه ربما يكون لسان المزمار مثبتًا فوق مدخل الحنجرة أو الطرف البعيد للأنبوب يقع فوق مدخل المريء.
في هذه الحالة، مع استمرار التهوية، لا يمكن استبعاد إمكانية قلس محتويات المعدة.
من الأسهل والأكثر موثوقية في حالات الطوارئ استخدام قناع التنفس التقليدي للتخدير، عندما يتم نفخ هواء الزفير الخاص بجهاز الإنعاش من خلال تركيبه. يتم تثبيت القناع بإحكام على وجه الضحية، ويرمي الرأس للخلف بنفس الطريقة، ويدفع الفك السفلي للخارج، كما هو الحال عند التنفس عبر أنبوب على شكل حرف S. تذكرنا هذه الطريقة بالتهوية من الفم إلى الأنف، لأنه عندما يتم تثبيت قناع التنفس المخدر بإحكام، عادة ما يتم إغلاق فم الضحية. بمهارة معينة، يمكن وضع القناع بحيث يفتح تجويف الفم قليلاً: ولهذا يتم دفع الفك السفلي للمريض للأمام. للحصول على تهوية أفضل للرئتين باستخدام قناع التنفس المخدر، يمكنك أولاً إدخال مجرى الهواء الفموي البلعومي؛ ثم يتم التنفس من خلال فم وأنف الضحية.
يجب أن نتذكر أنه في جميع طرق التهوية الزفيرية القائمة على نفخ هواء الإنعاش إلى الضحية، يجب أن يكون تركيز الأكسجين في هواء الزفير 17-18% على الأقل. إذا تم تنفيذ إجراءات الإنعاش من قبل شخص واحد، ثم مع زيادة النشاط البدنيينخفض تركيز الأكسجين في هواء الزفير إلى أقل من 16٪، وبطبيعة الحال، تنخفض نسبة الأكسجين في دم المريض بشكل حاد. بالإضافة إلى ذلك، على الرغم من أنه عند إنقاذ حياة المريض، فإن الاحتياطات الصحية أثناء التهوية الميكانيكية باستخدام طريقة الفم إلى الفم أو الفم إلى الأنف تتلاشى في الخلفية، إلا أنه لا يمكن إهمالها، خاصة إذا تم إجراء إنعاش للمرضى المصابين بالعدوى . لهذه الأغراض في أي قسم مؤسسة طبيةيجب أن تكون هناك أجهزة للتهوية اليدوية. تسمح هذه الأجهزة بالتهوية من خلال قناع التنفس المخدر (وكذلك من خلال أنبوب القصبة الهوائية) مع الهواء المحيط أو الأكسجين من نظام الأكسجين المركزي أو من أسطوانة الأكسجين المحمولة إلى صمام الشفط في خزان الخزان. من خلال ضبط إمدادات الأكسجين، يمكنك تحقيق تركيزه في الهواء المستنشق من 30 إلى 100٪. إن استخدام أجهزة التهوية اليدوية يجعل من الممكن تثبيت قناع التخدير والتنفس بشكل موثوق على وجه المريض، حيث يتم الاستنشاق النشط للمريض والزفير السلبي من خلال صمام تنفس غير قابل للانعكاس. يتطلب استخدام جهاز التنفس هذا للإنعاش مهارات معينة. يميل رأس المريض إلى الخلف، ويتم دفع الفك السفلي للأمام بالإصبع الصغير ويمسك الذقن بالإصبعين البنصر والوسطى، ويتم تثبيت القناع بيد واحدة، ويمسكه بالإبهام والسبابة؛ وباليد الأخرى يقوم جهاز الإنعاش بالضغط على منفاخ التنفس. من الأفضل اختيار موضع خلف رأس المريض.
في بعض الحالات، وخاصة عند كبار السن الذين يعانون من فقدان الأسنان وضمورها العمليات السنخيةالفكين، ليس من الممكن تحقيق إغلاق محكم بين قناع التخدير والتنفس ووجه الضحية. في مثل هذه الحالة، يُنصح باستخدام مجرى الهواء الفموي البلعومي أو إجراء تهوية ميكانيكية بعد إغلاق القناع فقط مع أنف المريض مع إغلاق تجويف الفم بإحكام. وبطبيعة الحال، في الحالة الأخيرة، يتم اختيار قناع تنفس أصغر حجمًا، وتكون حافته المغلقة (السدادة) نصف مملوءة بالهواء. كل هذا لا يستبعد الأخطاء عند إجراء التهوية الميكانيكية ويتطلب تدريبًا أوليًا. العاملين في المجال الطبيعلى العارضات الخاصة ل الإنعاش القلبي. وبالتالي، بمساعدتهم، يمكنك ممارسة تدابير الإنعاش الأساسية، والأهم من ذلك، تعلم كيفية تحديد سالكية الشعب الهوائية مع رحلة الصدر الكافية، وتقدير كمية الهواء المستنشق. بالنسبة للضحايا البالغين، يتراوح الحجم المدي المطلوب من 500 إلى 1000 مل. إذا تم نفخ الهواء بشكل مفرط، فمن الممكن أن يحدث تمزق في الرئة، في أغلب الأحيان في حالات انتفاخ الرئة، حيث يدخل الهواء إلى المعدة، يليه قلس وشفط محتويات المعدة. صحيح أن أجهزة التهوية اليدوية الحديثة تحتوي على صمام أمان يطلق الهواء الزائد في الغلاف الجوي. ومع ذلك، فإن هذا ممكن أيضًا مع عدم كفاية تهوية الرئتين بسبب انسداد المسالك الهوائية. لتجنب ذلك، من الضروري المراقبة المستمرة لرحلة الصدر أو تسمع أصوات التنفس (بالضرورة على كلا الجانبين).
في حالات الطوارئ، عندما تتوقف حياة المريض على بضع دقائق، فمن الطبيعي أن نسعى جاهدين لتقديم المساعدة بأسرع ما يمكن وبكفاءة. وهذا يستلزم في بعض الأحيان حركات مفاجئة وغير مبررة. وبالتالي، فإن رمي رأس المريض بقوة شديدة يمكن أن يؤدي إلى حدوث انتهاك الدورة الدموية الدماغية، وخاصة في المرضى الذين يعانون من الأمراض الالتهابيةالدماغ، إصابات الدماغ المؤلمة. يمكن أن يؤدي حقن الهواء الزائد، كما ذكرنا أعلاه، إلى تمزق الرئة واسترواح الصدر والتهوية الميكانيكية القسرية، إذا الهيئات الأجنبيةفي تجويف الفم يمكن أن تساهم في تفككها في الشعب الهوائية. في مثل هذه الحالات، حتى لو كان من الممكن استعادة نشاط القلب والتنفس، قد يموت المريض من المضاعفات المرتبطة بالإنعاش (تمزق الرئة، الدموي واسترواح الصدر، طموح محتويات المعدة، الالتهاب الرئوي الطموح، متلازمة مندلسون).
الطريقة الأكثر ملاءمة لإجراء التهوية الميكانيكية هي بعد التنبيب الرغامي. وفي الوقت نفسه هناك مؤشرات وموانع للقيام بهذا التلاعب في حالة التوقف المفاجئ للدورة الدموية. ومن المقبول عموما ذلك المراحل الأولىلا ينبغي أن يضيع الإنعاش القلبي الرئوي الوقت في هذا الإجراء: يتوقف التنفس أثناء التنبيب، وإذا كان تنفيذه صعبًا من الناحية الفنية ( رقبة قصيرةالضحية لديه تصلب في الفقرات العنقية العمود الفقري)، ثم بسبب تفاقم نقص الأكسجة، قد تحدث الوفاة. ومع ذلك، إذا كان ذلك لعدد من الأسباب، على وجه الخصوص بسبب وجود أجسام غريبة والقيء الخطوط الجويةمن المستحيل إجراء تهوية ميكانيكية، ويصبح التنبيب الرغامي ضروريًا للغاية. في هذه الحالة، بمساعدة منظار الحنجرة، يتم إجراء التحكم البصري والإخلاء الشامل للقيء والأجسام الغريبة الأخرى من تجويف الفم. بالإضافة إلى ذلك، فإن إدخال أنبوب القصبة الهوائية في القصبة الهوائية يجعل من الممكن إنشاء تهوية ميكانيكية كافية مع شفط لاحق للمحتويات من خلال الأنبوب القصبات الهوائيةوالعلاج المرضي المناسب. يُنصح بإدخال أنبوب داخل الرغامى في الحالات التي يستمر فيها الإنعاش أكثر من 20-30 دقيقة أو عند استعادة نشاط القلب، ولكن التنفس ضعيف للغاية أو غير كافٍ. بالتزامن مع التنبيب الرغامي، يتم إدخال أنبوب المعدة في تجويف المعدة. لهذا الغرض، وتحت سيطرة منظار الحنجرة، يتم أولاً إدخال أنبوب القصبة الهوائية في المريء، ومن خلاله يتم إدخال أنبوب معدي رفيع إلى المعدة؛ ثم تتم إزالة الأنبوب الرغامي، و النهاية القريبة أنبوب المعدةوباستخدام القسطرة الأنفية، يتم إزالتها عبر الممر الأنفي.
من الأفضل إجراء التنبيب الرغامي بعد التهوية الميكانيكية الأولية باستخدام جهاز تنفس يدوي مزود بالأكسجين بنسبة 100%. من أجل التنبيب، من الضروري إمالة رأس المريض إلى الخلف بحيث يشكل البلعوم والقصبة الهوائية خطًا مستقيمًا، وهو ما يسمى "وضعية جاكسون الكلاسيكية". ومن الأنسب وضع المريض في "وضعية جاكسون المحسنة" حيث يتم إرجاع الرأس إلى الخلف ولكن يتم رفعه فوق مستوى السرير بمقدار 8-10 سم مع فتح فم المريض بإصبع السبابة والإبهام. اليد اليمنى، اليد اليسرى، دفع اللسان تدريجيا بالأداة قليلا إلى اليسار وما فوق من الشفرة، يتم إدخال منظار الحنجرة في تجويف الفم. ومن الأفضل استخدام شفرة منظار الحنجرة المنحنية (نوع ماكينتوش)، ووضع نهايتها بين الجدار الأمامي للبلعوم وقاعدة لسان المزمار. عن طريق رفع لسان المزمار بالضغط على نهاية النصل على الجدار الأمامي للبلعوم في موقع الطية اللسانية لسان المزمار، تصبح المزمار مرئية. في بعض الأحيان يتطلب ذلك بعض الضغط الخارجي على الجدار الأمامي للحنجرة. اليد اليمنىتحت المراقبة البصرية، يتم إدخال أنبوب القصبة الهوائية في القصبة الهوائية من خلال المزمار. في أماكن العناية المركزة، يُنصح باستخدام أنبوب داخل الرغامى مزود بكفة قابلة للنفخ لمنع تدفق محتويات المعدة من تجويف الفم إلى القصبة الهوائية. لا ينبغي إدخال الأنبوب الرغامي خارج المزمار بعد نهاية الكفة القابلة للنفخ.
في الموقع الصحيحترتفع الأنابيب الموجودة في القصبة الهوائية بالتساوي أثناء التنفس، وكلا نصفي الصدر يرتفعان، ولا يسبب الشهيق والزفير شعوراً بالمقاومة: أثناء التسمع فوق الرئتين، يتم التنفس بالتساوي على كلا الجانبين. إذا تم إدخال الأنبوب الرغامي عن طريق الخطأ إلى المريء، فمع كل نفس ترتفع المنطقة الشرسوفية، ولا توجد أصوات تنفس أثناء تسمع الرئتين، ويكون الزفير صعبًا أو غائبًا.
في كثير من الأحيان يتم تمرير الأنبوب الرغامي إلى القصبة الهوائية اليمنى، مما يعيقه، ثم لا يسمع التنفس على اليسار، ولا يمكن استبعاد السيناريو المعاكس لتطوير مثل هذه المضاعفات. في بعض الأحيان، إذا كانت الكفة منتفخة بشكل زائد، فقد تغطي فتحة الأنبوب الرغامي.
في هذا الوقت، مع كل شهيق، تدخل كمية إضافية من الهواء إلى الرئتين، ويكون الزفير صعبًا للغاية. لذلك، عند نفخ الكفة، من الضروري التركيز على بالون التحكم المتصل بالكفة السدادية.
كما سبقت الإشارة، في بعض الحالات يكون التنبيب الرغامي صعبًا من الناحية الفنية. يكون هذا صعبًا بشكل خاص إذا كان لدى المريض رقبة قصيرة وسميكة وحركة محدودة في العمود الفقري العنقي، حيث أنه مع تنظير الحنجرة المباشر لا يمكن رؤية سوى جزء من المزمار. في مثل هذه الحالات، من الضروري إدخال سلك توجيه معدني (مع وجود زيتونة في نهايته البعيدة) في الأنبوب الرغامي وثني الأنبوب بشكل أكثر حدة، مما يسمح بإدخاله في القصبة الهوائية.
لتجنب ثقب القصبة الهوائية بواسطة دليل معدني، يتم إدخال أنبوب القصبة الهوائية مع دليل في القصبة الهوائية مسافة قصيرة(بمسافة 2-3 سم) خلف المزمار ويتم إزالة الموصل على الفور، ويتم تمرير الأنبوب إلى القصبة الهوائية للمريض بحركات تقدمية لطيفة.
يمكن أيضًا إجراء التنبيب الرغامي بشكل أعمى باستخدام المؤشر و الأصابع الوسطىباليد اليسرى يقومون بإدخاله بعمق على طول جذر اللسان، ويدفعون لسان المزمار للأمام بالإصبع الأوسط، ويستخدمون السبابة لتحديد مدخل المريء. يتم تمرير الأنبوب الرغامي إلى القصبة الهوائية بين السبابة والإصبع الأوسط.
تجدر الإشارة إلى أنه يمكن إجراء التنبيب الرغامي في ظل ظروف استرخاء العضلات الجيد، والذي يحدث بعد 20-30 ثانية من السكتة القلبية. في حالة تشنج (تشنج) عضلات المضغ، عندما يكون من الصعب فتح الفكين ووضع شفرة منظار الحنجرة بين الأسنان، يمكن إجراء التنبيب الرغامي التقليدي بعد الإدارة الأولية لمرخيات العضلات، وهو أمر غير مرغوب فيه تمامًا (التوقف لفترة طويلة التنفس بسبب نقص الأكسجة، وصعوبة استعادة الوعي، وزيادة انخفاض نشاط القلب) أو محاولة إدخال أنبوب القصبة الهوائية في اللعنة من خلال الأنف. يتم إدخال أنبوب أملس بدون كفة مع انحناء واضح، مشحم بالفازلين المعقم، عبر الممر الأنفي باتجاه القصبة الهوائية تحت التحكم البصري أثناء تنظير الحنجرة المباشر باستخدام ملقط التنبيب الموجه أو الملقط.
إذا لم يكن تنظير الحنجرة المباشر ممكنًا، فيجب محاولة إدخال الأنبوب الرغامي إلى القصبة الهوائية عن طريق الأنف، وذلك باستخدام التحكم في ظهور أصوات الجهاز التنفسي في الرئتين عند نفخ الهواء فيها.
وبالتالي، أثناء الإنعاش القلبي الرئوي، يمكن استخدام جميع طرق التهوية بنجاح. وبطبيعة الحال، يجب استخدام طرق التهوية الزفيرية مثل التنفس من الفم إلى الفم أو من الفم إلى الأنف فقط في حالة عدم وجود أجهزة تهوية يدوية في مكان الحادث.
يجب أن يتعرف كل طبيب على تقنية التنبيب الرغامي، لأنه في بعض الحالات فقط إدخال أنبوب القصبة الهوائية في القصبة الهوائية يمكن أن يوفر تهوية ميكانيكية كافية ويمنع حدوث ذلك. مضاعفات هائلةيرتبط بالقلس وطموح محتويات المعدة.
للتهوية الميكانيكية لفترات طويلة، يتم استخدام أجهزة التنفس الحجمي من أنواع RO-2، RO-5، RO-6. وكقاعدة عامة، يتم إجراء التهوية الميكانيكية من خلال أنبوب القصبة الهوائية. يتم تحديد وضع التهوية اعتمادا على التوتر الجزئي لثاني أكسيد الكربون والأكسجين في الدم الشرياني. يتم تنفيذ التهوية الميكانيكية في وضع فرط التنفس المعتدل. لمزامنة تشغيل جهاز التنفس الصناعي مع التنفس التلقائي للمريض، يتم استخدام هيدروكلوريد المورفين (1 مل من محلول 1٪)، والسيدوكسين (1-2 مل من محلول 0.5٪)، وهيدروكسي بويترات الصوديوم (10-20 مل من محلول 20٪) مستخدم. صحيح أنه ليس من الممكن دائمًا تحقيق التأثير المطلوب. قبل إعطاء مرخيات العضلات، تأكد من سلامة مجرى الهواء. وفقط مع الانفعالات الحادة للمريض (غير المرتبطة بنقص الأكسجة بسبب أخطاء في التهوية الميكانيكية)، متى المخدراتلا تؤدي إلى إيقاف التنفس التلقائي، ويمكن استخدام مرخيات العضلات قصيرة المفعول (ديتيلين 1-2 ملغم / كغم من وزن الجسم). يعد استخدام Tubocurarine وغيره من مرخيات العضلات غير المستقطبة أمرًا خطيرًا بسبب احتمال حدوث انخفاض إضافي في ضغط الدم.
البروفيسور منظمة العفو الدولية. جريتسيوك
"في أي الحالات يتم إجراء التهوية الاصطناعية للرئتين وطرق التهوية الميكانيكية"قسم