بعد سقوط بقايا السرة، يبقى جرح سري، والذي يتحول إلى ظهارة بنهاية 2-3 أسابيع.
التهاب السرة -العملية الالتهابية في المنطقة الجرح السري. الجرح السري هو بوابة الدخول لاختراق الكائنات الحية الدقيقة المسببة للأمراض في جسم الوليد.
تسليط الضوء النماذج التاليةالتهاب السرة :
1. التهاب السرة النزلي (البكاء السرة)
2. فطريات السرة
3. التهاب السرة قيحي
4. بلغم
5. نخرية
عندما تتأثر الأوعية السرية، يتحدثون عن التهاب الوريد والتهاب الشرايين.
المسببات:
1. النباتات إيجابية الجرام (St، Str)
2. النباتات سالبة الجرام (الإشريكية القولونية، المتقلبة، الزائفة الزنجارية، إلخ).
1) التهاب السرة النزلي
الشكل الأكثر شيوعًا والمفيد للمرض هو عندما يظهر جرح حبيبي طويل الأمد غير قابل للشفاء مع إفرازات مصلية هزيلة على السرة. حالة الطفل مرضية . بشكل دوري، يصبح الجرح مغطى بقشرة، ويمكن أن تنمو التحبيب بشكل مفرط، وتشكل نتوء على شكل فطر (فطر سري).
التهاب السرة النزلي –(السرة الرطبة)، يحدث هذا الشكل من المرض، كقاعدة عامة، مع تأخر ظهارة الجرح السري. في كثير من الأحيان عند الأطفال ذوي الوزن الكبير، مع حلقة سرية واسعة.
عيادة:
يتبلل الجرح السري باستمرار، ويتم إطلاق إفرازات مصلية، ويتم تغطية الجزء السفلي من الجرح بالحبيبات، وقد تتشكل قشور دموية؛
هناك احتقان خفيف وتسلل معتدل الحلقة السرية;
مع عملية الظهارة المطولة، قد تظهر حبيبات على شكل فطر (فطر) في الجزء السفلي من الجرح السري - يكون التكوين كثيفًا وغير مؤلم وشاحب - اللون الزهري(كي باستخدام قلم اللازورد أو استئصاله جراحيا)؛
الأوعية السرية ليست واضحة.
حالة الوليد ليست ضعيفة، ودرجة الحرارة طبيعية؛
يحدث الشفاء على مدى عدة أسابيع.
السرة الطويلة المبللة يجب أن تنبهك لوجود ناسور قيحي !!! استشارة الجراح!
علاج:علاج جرح السرة ببيروكسيد الهيدروجين بنسبة 3٪، وتجفيفه باستخدام قطعة من الشاش مع الإيثيل. الكحول، الكي بمحلول 1٪ أخضر لامع، 5٪ برمنجنات البوتاسيوم؛
يتم رش Xeroform في الجرح.
منطقة الأورال الفيدرالية المحلية؛
لا ضمادات!
التهاب السرة قيحي
التهاب السرة قيحي –تتميز بالانتشار العملية الالتهابيةعلى الأنسجة المحيطة بالحلقة السرية (الجلد، الأنسجة تحت الجلد، الأوعية السرية) و أعراض حادةتسمم.
عيادة:
الجلد حول السرة مفرط ومتورم.
الجرح السري عبارة عن قرحة مغطاة بطبقة ليفية، عند الضغط عليها، يتم إطلاق إفرازات قيحية من السرة؛
تدريجيا، تبدأ المنطقة السرية في الانتفاخ فوق سطح البطن، حيث تشارك الأنسجة العميقة في العملية الالتهابية؛
الأوعية الدموية الملتهبة (سميكة وملموسة على شكل عاصبة) ؛
وأشار التوسع الشبكة الوريديةعلى جدار البطن الأمامي.
الحالة شديدة، وأعراض التسمم واضحة: الطفل خامل، يمتص بشكل سيء، يتقيأ بشكل متكرر، ترتفع درجة الحرارة، ولا يوجد زيادة في الوزن.
العلاج : دخول المستشفى قسم الجراحة;
العلاج المحلي - الجرح السري المراحل الأولىحقن بالمضادات الحيوية.
بمجرد ظهور إفرازات قيحية، يتم استنزاف الجرح السري، ويتم تطبيق ضمادة بمحلول مفرط التوتر، ثم مرهم Vishnevsky؛
UHF، منطقة الأورال الفيدرالية؛
العلاج العام: المضادات الحيوية، وإزالة السموم، والعلاج المناعي. الفيتامينات وعلاج الأعراض.
3) التهاب السرة البلغم
ويحدث نتيجة لانتشار العملية الالتهابية إلى منطقة السرة. ويلاحظ الوذمة، تسلل الأنسجة، احتقان الجلد، وبروز المنطقة السرية. قد تتشكل قرحة في الجزء السفلي من الجرح السري. ينتشر الالتهاب عبر الأوعية الليمفاوية، ويمتد التورم والارتشاح إلى ما هو أبعد من منطقة السرة، ويلاحظ في بعض الأحيان تمدد الأوردة الأمامية جدار البطن(فلغمون جدار البطن الأمامي). حالة الطفل مضطربة، خمول، انخفاض الشهية، قلس، انخفاض أو عدم زيادة الوزن، جلدشاحب أو رمادي شاحب، ترتفع درجة الحرارة إلى مستويات الحموية.
4). التهاب السرة الناخر -من المضاعفات الشديدة للغاية للشكل البلغمي عند الأطفال المبتسرين والضعفاء بشدة. تمتد العملية إلى عمق أكبر. يصبح الجلد أرجوانيًا مزرقًا، ويحدث نخر وانفصال عن الأنسجة الأساسية. هذا يخلق جرحا كبيرا. تتعرض العضلات واللفافة في جدار البطن. وفي وقت لاحق، قد يحدث حدث معوي. هذا الشكل هو الأكثر خطورة وغالباً ما يؤدي إلى الإنتان.
لالتهاب الوريد الخثاري الوريد السرييتم تحسس شريط مطاطي فوق السرة. لالتهاب الخثاري الشرايين السريةواضح تحت الحلقة السرية، شعاعيا. مع تطور التهاب محيط الوريد والتهاب محيط الشريان، يكون الجلد فوق الأوعية المصابة منتفخًا ومفرطًا في الدم، ومن الممكن حدوث توتر في عضلات جدار البطن الأمامي. مع حركات التدليك الخفيفة من محيط الوعاء المصاب إلى الحلقة السرية، يظهر تصريف قيحي في الجزء السفلي من الجرح السري.
حملات المستخدم العامة- في الأشكال الشديدة: كثرة الكريات البيضاء، كثرة العدلات، تحول الصيغة إلى اليسار، زيادة ESR.
الرعاية والعلاج:
1. لالتهاب السرة النزلي وفطريات السرة بالملاحظة اليومية وجيدة الحالات الإجتماعيةفي الأسرة، ليس من الضروري دخول المستشفى. في أشكال أخرى من التهاب السرة والتهاب الأوعية السرية، من الضروري إدخال الطفل إلى المستشفى.
2. محلي العلاج من الإدمانيعتمد على شكل المرض.
ü للنزلات والتهاب السرة القيحي - علاج الجرح السري بمحلول 3٪ من بيروكسيد الهيدروجين ثم 70٪ الكحول الإيثيليثم بمحلول KMnO4 5% أو محلول بريل 2%. أخضر.
ü للفطريات - كي التحبيبات بمحلول الفضة 5%، اللازورد.
ü بالنسبة للشكل البلغمي - ضمادات بمحلول مفرط التوتر بنسبة 5-10٪ كلوريد الصوديوم مع المراهم (ليفوسين، ليفوميكول).
ü للنخرية – بعد تدخل جراحي(استئصال الرحم) – الرصاص طريقة مفتوحةباستخدام المراهم ماء.
3. العلاج العام: المضادات الحيوية، والأعراض.
4. متى بالطبع شديدتواليت الجلد باستخدام مناديل مبللة، في حالة التدفق المعتدل، يشار إلى الحمامات الصحية بمحلول برمنجنات البوتاسيوم 1:10000، ومغلي الخيط، والبابونج.
التشخيص مناسب للأشكال غير الشديدة مع العلاج في الوقت المناسب. وفي حالات أخرى، قد تتطور المضاعفات، بما في ذلك الإنتان والوفاة.
الإنتان
في العقود الأخيرة، أصبحت مشكلة الإنتان الوليدي ذات صلة مرة أخرى. كما هو معروف، في الثمانينات من القرن العشرين، كان هناك انخفاض في عدد حالات هذا المرض الرهيب بسبب توسيع نطاق العلاج المضاد للبكتيريا والمناعة. ومع ذلك، فقد زاد الآن معدل الإنتان عند الأطفال حديثي الولادة وهو 0.1-0.2% في فترة الحمل الكاملة و1-1.5% عند الأطفال المبتسرين.
تم نشر أحدث تعريف للإنتان الوليدي في القيادة الوطنية"طب حديثي الولادة" في نهاية عام 2007
الإنتان هو مرض يعتمد على عدوى التهابية قيحية معممة تسببها البكتيريا البكتيرية الانتهازية، أساس التسبب فيها هو خلل في الجهاز المناعي، البلعمي في الغالب، في الجسم مع تطور استجابة التهابية جهازية غير كافية (SIR) ، التركيز (ق) التهاب قيحيأو تجرثم الدم وفشل الأعضاء المتعددة.
(عند الأطفال حديثي الولادة، يتم التمييز بين الإنتان المبكر والمتأخر. الإنتان الوليدي المبكر هو الإنتان عند الأطفال في الأيام الثلاثة الأولى من الحياة. يتميز الإنتان المبكر بالعدوى داخل الرحم أو بعد الولادة المبكرة. وفي هذا الصدد، ليس لدى الطفل تركيز قيحي أساسي ولكن غالبًا ما يتم اكتشاف ما يسمى بالالتهاب الرئوي داخل الرحم.
مع المظاهر السريرية للإنتان في أكثر من مواعيد متأخرةمن المعتاد خلال حياة الطفل الحديث عن الإنتان الوليدي المتأخر. في الإنتان المتأخر، تحدث إصابة الوليد بعد الولادة. الموقع الرئيسي للعدوى عادة ما يكون موجودا. يتم تسجيل تسمم الدم في أغلب الأحيان، أي. يحدث الإنتان مع تكوين بؤر إنتانية قيحية أو نقيلية أو التهابية قيحية أو أكثر. الآفة النقيلية النموذجية هي التهاب السحايا القيحي.)
الإنتان البكتيري لحديثي الولادة- هذا تعميم عدوى بكتيرية، تتميز باختراق الحواجز الوقائية المحلية والإقليمية، وإطلاق العامل الممرض في مجرى الدم العام، وتطور التسمم وفشل الأعضاء المتعددة على خلفية إعادة الهيكلة المناعية وقمع المقاومة غير المحددة للجسم.
-الإنتان– مرض معدي عام خطير يسببه انتشار النباتات البكتيرية من بؤرة العدوى المحلية إلى قاع الدم والطريق اللمفاوي ومنها إلى جميع أعضاء وأنسجة الجسم، وينشأ بسبب نقص المناعة في الجسم.
المسببات.العامل المسبب للإنتان الوليدي هو سلالات مختلفة من الكائنات الحية الدقيقة المسببة للأمراض والممرضة بشكل مشروط، سواء سلبية الجرام (الإشريكية القولونية، الزائفة الزنجارية، الكلبسيلة، الأمعاء، بروتيوس) وإيجابية الجرام (المكورات العنقودية، العقدية، اللاهوائية، كلوستريديا)، الخ.
· النباتات سالبة الجرام
§ العوامل المؤهبة للإنتان هي العوامل التي تقلل من الخصائص الوقائية للمسارات الطبيعية - القسطرة المتكررة للأوردة السرية والمركزية، التنبيب الرغامي، تهوية صناعيةرئتين، عيوب خلقية، الجهاز التنفسي الحاد اصابات فيروسية، الآفات الجلدية؛ العوامل التي تمنع التفاعل المناعي لحديثي الولادة هي فترة ما قبل الولادة المعقدة، والمسار المرضي للعمل الذي يؤدي إلى الاختناق، ونقص الأكسجة داخل الرحم، وعدم نضج الوليد، وصدمات الولادة داخل الجمجمة. العوامل التي تزيد من خطر التلوث الجرثومي الهائل للطفل هي فترة طويلة بدون ماء، خاصة إذا كانت الأم لديها بؤر مزمنة للعدوى، والوضع الصحي والوبائي غير المواتي في مستشفى الولادة.
طريقة تطور المرض:
§ بوابة دخول العدوى هي الجرح السري والجلد المصاب والأغشية المخاطية وكذلك الجلد السليم والأغشية المخاطية العلوية الجهاز التنفسي، الجهاز الهضمي.
§ يمكن أن تحدث عدوى الطفل داخل الرحم وأثناء الولادة وبعد الولادة. في موقع الإصابة، يتم تشكيل التركيز الالتهابي الأساسي، وتتأثر الأوعية والأنسجة المجاورة. تتطور التغيرات التنكسية النخرية في جدران الأوعية الدموية، حيث تنتشر الميكروبات المسببة للأمراض بشكل دموي في جميع أنحاء جسم الوليد، مما يؤدي إلى تأثير ضار على الأنسجة والأعضاء بسبب إنزيماتها وسمومها، مما يسبب مضاعفات خطيرة. عملية مرضيةمع انتهاكات عميقةالتوازن. تحت تأثير إنزيمات الكائنات الحية الدقيقة، يحدث تحلل الخلايا، مما يؤدي إلى زيادة التسمم.
العوامل التي تساهم في تطور الإنتان
1. الأمراض المعدية والتهابات الجهاز البولي التناسلي لدى المرأة الحامل (التهاب الحويضة والكلية، التهاب الملحقات، التهاب القولون)، أمراض خارج الأعضاء التناسلية.
2. الالتهابات التي تصيب المرأة بعد الولادة (التهاب بطانة الرحم، التهاب الضرع).
3. علم الأمراض أثناء الولادة (المخاض الطويل، فترة اللامائية أثناء المخاض > 6 ساعات، الماء "القذر"، رواسب المشيمة).
4. الولادة خارج المستشفى.
5. الاختناق الشديد أثناء الولادة على خلفية نقص الأكسجة المزمن داخل الرحم.
6. الخداج< 32 недель гестационного возраста
7. الوزن عند الولادة< 1500 г.
8. إصابات الولادة.
9. عيوب النمو والأمراض الوراثية.
11. التلاعب العلاجي والتشخيصي أثناء تقديم رعاية الإنعاش مما يؤدي إلى انتهاك سلامة الجلد والأغشية المخاطية:
ü التهوية الميكانيكية (التنبيب الرغامي) > 3 أيام.
ü قسطرة الأوردة الطرفية > 3 مرات.
ü مدة الحقن الوريدي > 10 أيام.
ü التدخلات الجراحية.
عوامل خطر عالية للإصابة بالعدوى البكتيرية للجنين وحديثي الولادة
12. الأمراض المعدية والالتهابية لدى المرأة الحامل (التهاب الحويضة والكلية، التهاب الملحقات، التهاب القولون).
13. الالتهابات التي تصيب الأم بعد الولادة (التهاب بطانة الرحم، التهاب الضرع).
14. فترة اللامائية أثناء المخاض > 6 ساعات.
15. علامات إصابة السلى (ماء "قذر"، رواسب على المشيمة).
16. الولادة خارج المستشفى.
عوامل الخطر العالية لتعميم العدوى البكتيرية
(عوامل الكائنات الحية الدقيقة)
1. الاختناق الشديد أثناء الولادة على خلفية نقص الأكسجة المزمن داخل الرحم.
2. إصابات الولادة.
3. عيوب النمو والأمراض الوراثية.
5. الخداج< 32 недель гестационного возраста.
6. الوزن عند الولادة< 1500 г.
ولوحظ وجود خطر كبير بشكل خاص لتطوير عملية الصرف الصحي في مجموعة الأطفال ذوي الوزن المنخفض للغاية عند الولادة. وهكذا، في الأطفال الذين يتراوح وزنهم بين 500 و750 جرامًا، يمكن أن تصل نسبة الإصابة بالإنتان إلى 30-33٪، وهو ما يرتبط أيضًا بزيادة معدل البقاء على قيد الحياة لهؤلاء الأطفال بعد فترة ما بعد الولادة المبكرة.
العوامل علاجية المنشأ من ارتفاع خطر تعميم العدوى البكتيرية عند الأطفال حديثي الولادة
1. التهوية الميكانيكية الميكانيكية (التنبيب الرغامي) > 3 أيام.
2. قسطرة الأوردة الطرفية > 3 مرات.
3. مدة الحقن الوريدي > 10 أيام.
4. التدخلات الجراحية.
عيادة:متنوع. تحتاج الممرضة للبحث عن علامات العدوى المبكرة
· تأخر سقوط الحبل السري، بطء شفاء الجرح السري، تقيح الجلد
قلس مستمر
· استمرار اليرقان على المدى الطويل.
هناك نوعان من الإنتان:
1. تسمم الدم (شكل من أشكال الإنتان بدون بؤر قيحية واضحة، يتجلى في التسمم، تلف الأعضاء الداخلية، والتفاعل الالتهابي). في كثير من الأحيان عند الأطفال الخدج.
2. تسمم الدم (شكل من أشكال الإنتان الذي يحدث مع تكوين بؤر التهابية قيحية واحدة أو أكثر مع أعراض تسمم حادة (عادةً التهاب السحايا القيحي والالتهاب الرئوي والتهاب الأمعاء والقولون والتهاب العظم والنقي وما إلى ذلك).
عيادة:
هناك مسار حاد (في غضون 3 - 6 أسابيع)، وتحت الحاد (1.5 - 3 أشهر)، وطويل الأمد (أكثر من 3 أشهر) ومسار مداهم للمرض. اعتمادا على بوابة دخول العدوى، يتم تمييز الإنتان السري، الجلدي، الرئوي، المعوي، والإنتان الأذني.
إذا حدثت عملية الإنتان في فترة ما قبل الولادة وولد الطفل مريضًا بالفعل، فإن حالته خطيرة: هناك زيادة في درجة الحرارة، والجلد رمادي شاحب اللون مع التهاب جلدي واسع النطاق، وطفح جلدي نزفي، وتورم، وإفراز، وقلس، وقيء ، اليرقان، تضخم الكبد والطحال، فقدان أولي كبير لوزن ثالا، تلون أخضر بالقرب من السائل الجنيني.
غالبًا ما يتجلى الإنتان الذي تطور أثناء الولادة وبعدها في البداية التدريجية للمرض - وهو ما يتفاقم الحالة العامةفي الأسبوع الأول أو الثاني من حياة الطفل، حمى منخفضة، شحوب الجلد مع اكتساب تدريجي للون الرمادي أو الترابي، والخمول، ورفض الرضاعة الطبيعية، والقلس، والقيء، وفقدان الوزن، وتسطيح منحنى وزن الجسم، وزيادة مدة وزيادة شدة اليرقان، والظواهر النزفية على الأغشية المخاطية ، تقيح الجلد، وذمة في جدار البطن الأمامي والأطراف.
هناك تأخير في التحنيط وفصل بقايا السرة، نزيف طويل للجرح السري مع ظهارة متأخرة، قشرة دموية طويلة الأمد في وسط السرة، من أعراض السرة المفتوحة حديثًا، التهاب السرة، الركود غير المستقر، الخلالي الالتهاب الرئوي، الخ.
إضعاف ردود الفعل الفسيولوجية، عسر الهضم، انخفاض ضغط الدم في العضلات، القلق، البراز مع المخاط والخضر، الانتفاخ، تورم أو عجين في جدار البطن، احتقان الجلد فوق الشرايين، زيادة شبكة الأوعية الدموية تحت الجلد الأوعية الوريدية، سماكة الوريد أو الشريان السري، وزيادة نزيف الجرح السري.
يتميز الشكل الإنتاني الدمي بظهور بؤر قيحية، في أغلب الأحيان في الدماغ مع تطور التهاب السحايا قيحي. تطور الالتهاب الرئوي والتهاب الأمعاء والقولون التقرحي الناخر والتهاب الحويضة والكلية والتهاب الأذن الوسطى والتهاب الملتحمة وما إلى ذلك.
يعتمد التشخيص على الصورة السريريةوالبيانات المختبرية. في الدم المحيطي هناك فقر الدم، كثرة الكريات البيضاء العدلة مع التحولات صيغة الكريات البيضإلى اليسار، كثرة الوحيدات، قلة الصفيحات، زيادة مستويات البيليروبين في مصل الدم، الفوسفاتيز القلوية، اختبار الثيمول، انتهاك نسبة الترانساميناسات الأسبارتيك والألانين. في البول - بيلة زلالية عابرة، بيلة بكتيرية وكريات الدم البيضاء. يعد عزل العامل الممرض من دم الطفل معيارًا تشخيصيًا قيمًا ولكنه اختياري.
بغض النظر عن شكل الإنتان، فإن شدة الحالة العامة للطفل مميزة. معظم الأعراض المبكرة– علامات التسمم وتلف الجهاز العصبي المركزي.
الجهاز العصبي المركزي: القمع، والانخفاض النشاط الحركي، ردود الفعل، توتر العضلات، الإثارة، التشنجات.
الجهاز التنفسي: تسرع النفس، انقطاع النفس، التراجع الأماكن المثمرةصدر.
بحرارة - نظام الأوعية الدموية : تسرع/بطء القلب، نقص/ارتفاع ضغط الدم، أصوات القلب مكتومة، نبض خيطي.
جلد: شحوب، صبغة رمادية/ يرقانية، طفح جلدي، تورم، تصلب، رخامي، زرقة، نخر، أعراض "البقعة البيضاء".
الجهاز الهضمي: رفض الامتصاص، شلل جزئي في الأمعاء، إسهال، فقدان الوزن المرضي، تضخم الكبد الطحال.
الجهاز البولي: قلة-/انقطاع البول.
نظام الارقاء: النزيف والتخثر.
عند فحص الطفل، يجب على الممرضة أن تشتبه في الإصابة بالإنتان من خلال إيجاد العناصر السبعة:
- ضعف
- عودة
- بشرة رمادية
- درجة حرارة تحت الصفر على المدى الطويل
- تقليل تورم الأنسجة الرخوة وتوتر العضلات
- يستحق الوزن
- الكرسي غير مستقر
إذا كانت الدورة مواتية، فإن مدة المرض أثناء العلاج هي 8-10 أسابيع. تتجلى الفترة الحادة لمدة 10-14 يومًا، ثم تتلاشى أعراض التسمم، ويتم استعادة وظيفة الأعضاء والأنظمة تدريجيًا، ويتم تطهير البؤر القيحية. خلال هذه الفترة، يمكن أن تحدث العدوى المتصالبة بسهولة.
CBC في الفترة الحادة - كثرة الكريات البيضاء الواضحة (أقل شيوعًا قلة الكريات البيض ، قلة الكريات البيض) ، التحول إلى اليسار ، فقر الدم ، م. قلة الصفيحات.
قد يكون هناك مسار سريع للإنتان لمدة 1-7 أيام، وتطور الصدمة الإنتانية.
تسمم الدم,الناجمة عن المكورات العنقودية الذهبية يحدث مع مسار خبيث سريع، مع التطور السريعفشل الأعضاء المتعددة، والإرهاق السريع، وعدم تعويض جميع أنواع التمثيل الغذائي، والهذيان السام، التهاب الشغاف الإنتاني، متلازمة الكبد الكبدي، التهاب الكلية المعدي السام، صدمة التسمم الداخلي.
عيادة:أعراض التسمم هي السائدة. إرهاق عام، اصفرار الجلد والأغشية المخاطية، نزيف على الجلد، الأغشية المخاطية، الأغشية المصلية، نزيف في تجويف المعدة، اعضاء داخليةوالغدد الكظرية. من جانب الجهاز العصبي المركزي – اضطرابات. يتميز تسمم الدم بتسمم الجسم دون وجود بؤر التهابية قيحية محلية، بينما في حالة تسمم الدم يتم اكتشاف بؤر تقيحية (الخراجات، البلغم، التهاب السحايا، التهاب الأذن الوسطى، الالتهاب الرئوي المدمر مع المضاعفات الجنبية، إلخ.).
1. CBC - في الفترة الحادة - كثرة الكريات البيضاء الواضحة (أقل شيوعًا قلة الكريات البيض ، قلة الكريات البيض) ، التحول إلى اليسار ، فقر الدم ، ربما. قلة الصفيحات.
2. الفحص البكتريولوجي للدم والبول والبراز والقيح من البؤر القيحية (الثقافات المتكررة)
التشخيص: خطير. معدل الوفيات 25 – 55%.
الرعاية والعلاج
رعاية:
1. الاستشفاء العاجل في غرفة منفصلة، إلتزام صارمالعقيم، النظام الصحي (نظافة الجلد والأغشية المخاطية)
2. توفير نظام علاجي ووقائي مع التخدير للتلاعبات الغازية
3. الالتزام بالشروط الحرارية والرطوبة: حضانة الأطفال حديثي الولادة (خاصة الخدج)، درجة حرارة لا تقل عن +30، رطوبة لا تقل عن 60٪.
4. تنظيم التغذية العقلانية للطفل (الأولوية الرضاعة الطبيعية- الثدي، من الزجاجة، من خلال أنبوب)، إذا لم يكن متوفرا - مع تركيبات مكيفة لتغذية الأطفال حديثي الولادة، غنية بالبيفيدوباكتيريا. زيادة وتيرة التغذية بنسبة 1-2. حسب المؤشرات - التغذية الوريدية الجزئية أو الكاملة (حلول AA).
3. خلال فترة الهبوط الاعراض المتلازمةيبدأ الإنتان بالاستخدام الدقيق التدليك العلاجي، الغمر الجاف، التمارين في الماء.
5. رعاية الأم مطلوبة في الرضاعة والحفاظ على حالة عاطفية إيجابية، وفي منع انتقال العدوى، وتبريد، وتنظيف الجلد والأغشية المخاطية.
علاج:
الهدف من العلاج هو منع النتيجة القاتلة للمرض، الذي يتطور في غياب العلاج أو العلاج غير المناسب. يجب أن نتذكر أنه يجب البدء بالحجم الكامل للعلاج الدوائي في أقرب وقت ممكن.
علاج. أدخل المستشفى على وجه السرعة في أقسام أمراض الأطفال حديثي الولادة المتخصصة إذا كان التدخل الجراحي ضروريًا. الرضاعة بحليب الأم (ثدي الأم أو حليب الثدي المستخرج من خلال أنبوب، من الحلمة).
يتم علاج الأعراض بالمضادات الحيوية مدى واسعالإجراءات بالاشتراك مع الأدوية التي تحفز الات دفاعيةواستعادة التوازن البيولوجي.
عندما تتحسن حالة المريض، يتم استخدام عوامل التحصين النشطة - ذوفان المكورات العنقودية، واللقاحات الذاتية، وبكتيريا المكورات العنقودية، والأدوية التي تحفز تكوين المناعة. كل هذا يستخدم بالاشتراك مع مثل هذا بيولوجيا المواد الفعالة، مثل اللاكتوباكتيرين والبيفيدومباكترين والفيتامينات.
علاج بالعقاقيرالإنتانيتضمن مزيجًا من العلاج الأساسي الموجه للسبب مع التصحيح المرضي للاضطرابات الأيضية والمناعية والأعضاء
1. العلاج الموجه للسبب:
مضادات حيوية:في الوقت الحالي لا يوجد دواء عالمي، مجموعة من الأدوية التي يمكن استخدامها بنفس القدر من الفعالية لعلاج أي طفل حديث الولادة مصاب بالإنتان. توصف المضادات الحيوية تجريبيًا، مع الأخذ في الاعتبار النطاق الأكثر احتمالية للعوامل المعدية المحتملة لدى مريض معين، اعتمادًا على نوع الإنتان. يكون العلاج غير فعال إذا حدثت زيادة في شدة الحالة وفشل الأعضاء خلال 48 ساعة. وهذا هو الأساس للتحول إلى العلاج البديل المضاد للبكتيريا. إذا نجحت العلاج المضاد للبكتيريامدته لا تقل عن 4 أسابيع، و(باستثناء الأمينوغليكوزيدات، التي يجب ألا تتجاوز مدة الدورة 10 أيام) يمكن أن تصل دورة نفس الدواء، بفعاليته الواضحة، إلى 3 أسابيع. أسباب الإلغاء الأدوية المضادة للبكتيرياهي إعادة تأهيل البؤر الأولية والبؤر القيحية، وغياب بؤر نقيلية جديدة، وتخفيف علامات الاستجابة الالتهابية الجهازية (SIR)، والزيادة المستمرة في وزن الجسم، وتطبيع تعداد الدم المحيطي وعدد الصفائح الدموية.
3. البنسلين شبه الاصطناعي (الأمبيسلين، أوكساسيلين) + أمينوغليكوزيدات (أميكاسين، نتيلميسين)
4. السيفالوسبورينات 1-2-3 أجيال (سيفازولين، سيفوروكسيم، سيفترياكسون، سيفاتوكسيم) + أمينوغليكوزيدات
2. نظرا للحاجة إلى العلاج المضاد للبكتيريا على المدى الطويل والمكثف، يتم تصحيح دسباقتريوز: يوصف في وقت واحد البروبيوتيك(بكتيريا بيفيدوم، لاكتوباكتيرين، لينيكسا، وما إلى ذلك) و مضادات الفطريات(ديفلوكان، ميدوفلوكون، فوركان، الخ.)
3. العلاج بالتسريب
ابدأ بالمحاليل الغروية ( البلازما الطازجة المجمدة، الجيلاتينول، ديكستران، ولكن ليس الألبومين، الذي عند تناوله يدخل إلى أنسجة الجسم)، والتي يتم إعطاؤها بمعدل 20 مل/كجم من وزن جسم الطفل في أول 5-10 دقائق من العلاج بالتسريب كبلعة أو بالتنقيط . ثم يتم حقن البلورات قطرة قطرة بمعدل 40-60 مل/كجم من وزن الجسم، ولكن يمكن إعطاؤها عند اللزوم (على سبيل المثال، في حالات الاستئصال) وبكميات كبيرة. تحتوي البلازما الطازجة المجمدة على أجسام مضادة وبروتينات، بالإضافة إلى أنها مانحة لمضاد الثرومبين III، الذي ينخفض مستواه بشكل ملحوظ مع تطور الإنتان، والذي بدوره يسبب اكتئاب انحلال الفيبرين وتطور متلازمة التخثر المنتشر داخل الأوعية (DIC) متلازمة)، لذلك يشار بشكل خاص إلى البلازما الطازجة المجمدة في متلازمة DIC. يشمل العلاج بالتسريب أيضًا محاليل البوتاسيوم والكالسيوم والمغنيسيوم، وإذا لزم الأمر، التغذية الوريدية- محاليل الأحماض الأمينية.
4. العلاج بالأكسجين
§ قناع وجه
§ القسطرة الأنفية
5. العلاج المضاد للصدمات متى الصدمة الإنتانيةوقصور الغدة الكظرية، يشار إلى الجلايكورتيكويدات.
6. العلاج المناعي
§ تعليق الكريات البيض
(في حالة الإنتان المصحوب بقلة العدلات المطلقة (أقل من 1.5 * 10 9 / لتر من العدلات في تحليل الدم المحيطي)، وكذلك مع زيادة في مؤشر العدلات لأكثر من 0.5، لغرض التصحيح المناعي، عمليات نقل الدم يستخدم من معلق الكريات البيض بمعدل 20.0 مل/كجم من وزن جسم الطفل كل 12 ساعة حتى يصل مستوى الكريات البيض إلى 4.0×109/لتر في الدم المحيطي، وترجع طريقة العلاج هذه إلى الأهمية الرئيسية للعدلات في الدم. التسبب في SVR في الإنتان).
§ الغلوبولين المناعي (مستحضرات الغلوبولين المناعي مع زيادة عيار IgM (البنتاغلوبين). – ل الوريد. (تركيزات IgM وIgA في فترة حديثي الولادة منخفضة للغاية وتبدأ في الزيادة فقط من عمر 3 أسابيع و3 أشهر على التوالي).
§ لايكوبيد
§ الإنترفيرونات المؤتلفة (فايفيرون)
§ إنترفيرون الكريات البيض البشرية
7. تطبيع عملية التمثيل الغذائي
§ الفيتامينات
§ أحماض أمينية
§ الانزيمات
8. علاج الأعراض والمتلازمة
9. العلاج المحلي للبؤر القيحية
مراقبة المستوصف
1. المراقبة في العيادة لمدة ثلاث سنوات
2. الفحص من قبل طبيب أطفال، طبيب أعصاب (أخصائيين آخرين حسب الإشارة)
3. العلاج التصالحي المخطط له
4. الإعفاء الطبي من التطعيمات المهنية واستشارة طبيب المناعة
وقاية
1. ما قبل الولادة:
ü تحديد وعلاج بؤر العدوى المزمنة و الأمراض الحادةفي النساء الحوامل
ü التنظيم السليم للروتين اليومي والتغذية والمشي
ü الوقاية والعلاج من مضاعفات الحمل
2. ما بعد الولادة:
ü مراعاة التعقيم بعناية أثناء الولادة وعند رعاية المولود الجديد
ü المحافظة على نظافة الأم ومقدمي الرعاية للطفل
ü الرضاعة الطبيعية المبكرة
ü الكشف في الوقت المناسبوعلاج الأمراض الالتهابية القيحية الموضعية
بعد الخروج من المستشفى، تتم المراقبة في العيادة لمدة ثلاث سنوات من قبل طبيب أطفال وطبيب أعصاب وغيرهم من المتخصصين، حسب طبيعة المرض.
في حالة الخلل الوظيفي الدماغي ، يشار إلى فينيبوت وأمينالون وإنسيفابول وما إلى ذلك لمدة ستة أشهر.
الوقاية - الالتزام الصارم باللوائح الصحية والوبائية في مؤسسات الولادة وأقسام الأطفال حديثي الولادة في مستشفيات المدينة.
صينية معقمة
صينية لمواد النفايات.
حقيبة حرفية تحتوي على كرات قطنية وفرش ومناديل شاش؛
ملاقط في التطهير حل؛
الأدوية: محلول بيروكسيد الهيدروجين 3%، محلول برمنجنات البوتاسيوم 5%، كحول 70%.
التحقق من وجود حفاضات نظيفة؛
مقبض محلول مطهر(ماكروسيد-ليكويد، تيرالين، سايدكس) تغيير مرتبة؛
افتح صندوق النفايات.
اغسل يديك وجففها، وارتدي القفازات.
ضع الحفاضات على طاولة التغيير.
قم بفك الطفل في السرير. (اغسله وجفف الجلد إذا لزم الأمر).
9. ضعي الطفل على طاولة التغيير المجهزة. إجراء التلاعب
بيدك اليسرى، انشر حواف الحلقة السرية.
بلل الفرشاة بمحلول بيروكسيد الهيدروجين 3٪ عن طريق سكبه فوق صينية المواد المستخدمة.
قم بتغطية الجرح السري بسخاء ببيروكسيد الهيدروجين في حركة واحدة، مع إدخال فرشاة الحلاقة بشكل عمودي على السرة، وتدوير فرشاة الحلاقة 360 درجة في حركة تشبه الفاصلة.
بيدك اليسرى، انشر حواف الحلقة السرية، وجفف الجرح بفرشاة حلاقة جافة (أدخل فرشاة الحلاقة بشكل عمودي على السرة في الجرح بحركة مشابهة للفاصلة).
قم برمي فرشاة الحلاقة في سلة المهملات.
بلل فرشاة الحلاقة الجديدة بالكحول الإيثيلي بنسبة 70%.
بيدك اليسرى، افردي حواف الحلقة السرية، وعالجي الجرح بحركة تشبه النقطة، مع إدخال فرشاة الحلاقة بشكل عمودي على السرة.
قم برمي فرشاة الحلاقة في سلة المهملات.
حسب وصفة الطبيب: استخدم فرشاة مبللة بمحلول 5% من برمنجنات البوتاسيوم لعلاج الجرح فقط دون ملامسة الجلد؛ حركة النقطة. تخلص من فرشاة الحلاقة.
المرحلة النهائية من التلاعب
قماط الطفل.
ضعه في السرير.
عالج طاولة التغيير بمطهر. حل.
انزع القفازات واغسل يديك وجففها.
التمثيل التخطيطي للتلاعب
1) H2O2 2) جاف 3)● الكحول 70° 4 ) ● كمناو4 5%
إعطاء حمام صحي للطفل حديث الولادة
يتم إجراء الحمام الصحي الأول في اليوم الثاني بعد الخروج من المستشفى. قبل أن يشفى الجرح السري، استخدم الماء المغلي أو محلول برمنجنات
البوتاسيوم (2-3 أسابيع)؛
في النصف الأول من العام، يستحمون يوميا لمدة 5-10 دقائق، في النصف الثاني من العام، يمكنك الاستحمام كل يوم.
درجة حرارة الماء في الحمام 37-38.0 درجة مئوية، ويستخدم الصابون مرة واحدة في الأسبوع.
درجة حرارة الهواء في الغرفة 22-24 درجة مئوية.
استحم قبل الرضاعة قبل الأخيرة.
التدريب الفني
حاويتين - مع البرد و الماء الساخن(أو ماء الصنبور).
محلول برمنجنات البوتاسيوم (95 مل من الماء - 5 جم من بلورات K Mn O4، يتم ترشيح المحلول المحضر من خلال القماش القطني، ويجب ألا تكون البلورات
ادخل الحمام).
شطف إبريق.
حمام.
ميزان حرارة الماء.
"القفاز" مصنوع من قماش تيري (الفانيلا).
7.صابون الأطفال (شامبو الأطفال).
8. الزيت المعقم (كريمة الأطفال، الخضار).
9. الحفاضات والسترات. 10. طاولة التغيير.
11.ديس. حل
المرحلة التحضيرية
اغسل وجفف يديك.
ضعي الحفاضات على طاولة التغيير.
ضع الحمام في وضع مستقر (معالج مسبقًا بمحلول مطهر أو مغسول بصابون الأطفال).
يمتلئ الحمام إلى نصف أو ثلث حجمه.
أضف محلول 5٪ من برمنجنات البوتاسيوم إلى محلول وردي قليلاً.
قم بقياس درجة حرارة الماء باستخدام مقياس الحرارة.
إجراء التلاعب:
خلع ملابس الطفل. بعد التبرز، يغسل بالماء الجاري. رمي الغسيل القذر في سلة المهملات.
خذ الطفل بكلتا يديك: ضع الطفل عليه اليد اليسرىشخص بالغ، عازمة على الكوع، بحيث يكون رأس الطفل على الكوع؛ بنفس اليد أمسك كتف الطفل الأيسر.
ضعي الطفل في الحمام بدءاً من القدمين حتى يصل الماء إلى خط حلمة الطفل.
تبقى الأرجل حرة بعد الغوص. مستوى الغمر - حتى خط الحلمة.
اغسلي رقبة الطفل وصدره لعدة دقائق.
غسل الجسم:
ارتدي القفاز
قم برغوة القفاز بالهلام أو الصابون أو الشامبو.
صابون جسم الطفل بلطف؛
اغسل ثنيات الطفل باستخدام القفاز الصابوني؛
شطف الطفل.
رأس الغسيل:
يُنصح بغسل شعرك أخيرًا، لأن هذا الإجراء قد يسببه رد فعل سلبيطفل).
بلل شعرك (من الجبهة إلى مؤخرة الرأس) بسكب الماء من مغرفة (إبريق)؛
تطبيق الشامبو أو الرغوة على الشعر.
قم بتدليك رأسك بلطف، ثم قم برغوة الشامبو أو الرغوة؛
اشطف رغوة الصابون بالماء من الجبهة إلى مؤخرة الرأس حتى لا يدخل الماء والصابون إلى العينين؛
اقلب الطفل فوق الحمام مع ظهره للأعلى ؛
شطف الطفل بالماء من إبريق
أخرج الطفل من الماء بوضعية وجهه للأسفل.
شطف بالماء من إبريق واغسل.
قم برمي منشفة أو حفاضة على الطفل، ثم ضعها على طاولة التغيير وجفف الجلد. حفاضات مبللةرمي في الخزان.
المرحلة النهائية
علاج طيات الجلد بالزيت النباتي.
علاج الجرح السري، وتطهير الممرات الأنفية والسمعية.
قماط الطفل.
استنزاف الماء وعلاج الحمام.
اغسل وجفف يديك.
إشارة:
الجرح السري "المفتوح".
معدات:
مسحات القطن المعقمة.
صينية للمواد المعالجة؛
3٪ محلول بيروكسيد الهيدروجين.
70٪ كحول إيثيلي؛
5٪ محلول برمنجنات البوتاسيوم.
ماصة معقمة؛
مجموعة أدوات التغيير مُجهزة على طاولة التغيير؛
كفوف مطاطية؛
- حاوية بمحلول مطهر وخرق.
الشرط المطلوب:
عند علاج الجرح السري، تأكد من تمديد حوافه (حتى لو تشكلت القشرة).
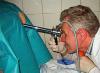
علاج الجرح السري لالتهاب السرة.
يتم إجراؤها في كثير من الأحيان بواسطة m/s، ولكن يمكن تدريب الأم، لأن يتم علاج الجرح السري 3-4 مرات في اليوم.
الخوارزمية:
1) تحضير: الأدوية:
5% محلول برمنجناتالبوتاسيوم
3% محلول بيروكسيدهيدروجين
70٪ كحول
1% محلول أخضر لامع
العصي
فرش التمشيط
مادة معقمة
2) الحفاظ على العقيم: اغسل يديك أو ارتدي القفازات
3) اقلب الطفل
4) بيدك اليسرى، انشر حواف الجرح السري
5) خذ فرشاة الحلاقة بيدك اليمنى، وقم بترطيبها بمحلول بيروكسيد الهيدروجين بنسبة 3٪ وقم بتغطية الجرح بسخاء بالبيروكسيد. ثم عالج الجرح فقط، بلل المسحة بمحلول برمنجنات البوتاسيوم أو المحلول الأخضر اللامع
6) حسب وصفة الطبيب، يمكن وصف ضمادات بمحلول مفرط التوتر وتقطير محلول الكلوروفيليبت في الجرح لالتهاب السرة القيحي.
مصدر: الدليل المنهجي للطلاب. عملية التمريض لأمراض الأطفال حديثي الولادة (أمراض الجلد، السرة، الإنتان). 2007 (إبداعي)
عادة ما يحدث التهاب السرة عند الأطفال حديثي الولادة قبل عمر شهر واحد. في بعض الأحيان يصاب الأطفال الأكبر سنا وحتى البالغين بالمرض، ولكن مثل هذه الحالات نادرة جدا. يعد التهاب السرة أحد أكثر الأمراض المكتسبة شيوعًا التي يتم تشخيصها عند الأطفال في الأسابيع الثلاثة الأولى من الحياة. إذا بدأت في علاجه في الوقت المناسب، فسوف ينحسر المرض بسرعة ولن يترك أي عواقب.
ما هو التهاب السرة؟
هذا هو التهاب الجرح السري والحبل السري الذي يؤثر على الجلد و الأنسجة تحت الجلد. تؤدي المشكلة إلى تعطيل عمليات تكون الظهارة ويصاحبها أعراض غير سارة. لا داعي للذعر عند تشخيص التهاب السرة عند الأطفال حديثي الولادة، لكن لا ينصح بترك المرض يأخذ مجراه. العلاج المختص وفي الوقت المناسب هو مفتاح الشفاء الناجح والسريع للطفل.
أسباب التهاب السرة
السبب الرئيسي لتطور التهاب السرة عند الأطفال هو دخول الكائنات الحية الدقيقة المسببة للأمراض إلى الجرح السري. يحدث هذا، كقاعدة عامة، مع رعاية الأطفال غير المؤهلة بشكل كاف. يمكن أن تنتقل العدوى عن طريق الأيدي القذرةالوالدين أو العاملين في المجال الطبي. هناك عوامل أخرى تسبب أيضًا التهاب السرة عند الأطفال حديثي الولادة:
- الولادة المبكرة؛
- ضعف جسم الطفل.
- وجود التهابات داخل الرحم.
- وجود الأمراض المعدية المصاحبة.
أعراض التهاب السرة

تختلف مظاهر المرض قليلاً اعتمادًا على شكل التهاب السرة. عادة ما يتم تقسيم جميع العلامات إلى عامة ومحلية. والأخيرة هي الأعراض التي تظهر مباشرة في المنطقة المحيطة بالسرة. وتشمل هذه:
- إفرازات من الجرح (قد تكون ملونة لون مختلففي بعض الأحيان يحتوي السائل الناز على دم)؛
- رائحة كريهة;
- احمرار وارتفاع حرارة الجلد.
- تورم الجلد بالقرب من السرة.
- ظهور خطوط حمراء على البشرة.
الأعراض العامة هي علامات غير محددة تشير إلى وجود عدوى وعملية التهابية في الجسم:
- حرارة عالية؛
- البكاء.
- الخمول.
- تدهور وفقدان كامل للشهية.
- انخفاض ملحوظ في زيادة الوزن.
التهاب السرة النزلي
يحدث هذا النموذج في معظم الحالات ويعتبر الأكثر ملاءمة. يُطلق أيضًا على التهاب السرة النزلي عند الأطفال حديثي الولادة اسم السرة البكاء. من الناحية المثالية، يجب أن تسقط بقايا الحبل السري من تلقاء نفسها في الأيام الأولى من الحياة. يبقى في هذا الموقع جرح صغير مغطى بالجرب، والذي يشفى خلال 10-15 يومًا. التهاب السرة النزلي عند الأطفال حديثي الولادة يؤخر فترة الظهارة ويسبب ظهور إفرازات من السرة.
إذا لم يختفي البكاء لفترة طويلة - أسبوعين أو أكثر - فقد يبدأ النسيج الحبيبي في النمو - وينتشر الالتهاب إلى الأنسجة السليمة. وتبقى أعراض المرض غير واضحة. فقط في بعض الحالات لوحظ ارتفاع طفيف في درجة الحرارة. يحدث التهاب السرة النزلي عند الأطفال حديثي الولادة دون مضاعفات، وبعد ظهوره العلاج المحلييتعافى الطفل بسرعة.
التهاب السرة قيحي
هذا الشكل من المرض عادة ما يكون أحد مضاعفات مرض النزلة. يؤدي التهاب السرة القيحي عند الأطفال حديثي الولادة إلى زيادة الوذمة ومنطقة احتقان الدم. ويؤثر المرض على الأوعية اللمفاوية، ولهذا تظهر بقعة حمراء حول السرة تشبه في مظهرها قنديل البحر أو الأخطبوط. يصبح الإفراز قيحيًا وغالبًا ما تكون رائحته كريهة. التهاب السرة القيحي عند الأطفال حديثي الولادة له أعراض وأعراض أخرى:
- زيادة؛
- أهواء؛
- فقدان الشهية.
التهاب السرة - المضاعفات

إذا تم تجاهل علامات التهاب السرة، فقد يؤدي ذلك إلى مضاعفات. ليس من السهل التعامل مع هذا الأخير مثل الشكل المعتاد للمرض. وبالإضافة إلى ذلك، فإنها لا تؤدي إلى تفاقم نوعية الحياة فحسب، بل تشكل في بعض الأحيان خطراً على صحة الطفل. قد يكون لالتهاب السرة البلغم مضاعفات مثل:
- فلغمون من جدار البطن الأمامي.
- خراج الكبد.
- التهاب الصفاق الاتصالي.
- إن انتشار العامل الممرض عبر مجرى الدم محفوف بتطور الإنتان.
- التهاب العظم والنقي.
- الالتهاب الرئوي المدمر.
تؤدي المضاعفات في معظم الحالات إلى تدهور صحة الطفل بشكل ملحوظ، فهو يتصرف بقلق ويرفض الرضاعة الطبيعية. يمكن أن ترتفع درجة الحرارة إلى 39 درجة أو أكثر. يتحول الجرح الموجود في السرة إلى قرحة مفتوحة تبكي باستمرار بسبب الإفرازات القيحية. في الأكثر الحالات الشديدةيتطور نخر الأنسجة.
التهاب السرة عند الأطفال حديثي الولادة - العلاج
تتطور المشكلة بسرعة، ولكن يمكن إيقاف التقدم إذا تم تشخيص التهاب السرة، وبدأ العلاج في الوقت المناسب. سيساعد طبيب حديثي الولادة في التعرف على الالتهاب في المراحل المبكرة. لتأكيد التشخيص تحتاج إلى الخضوع للاختبارات. للقتال مع شكل نزلييمكن علاج المرض في المنزل تحت الإشراف المستمر لطبيب الأطفال. يجب أن يتم علاج التهاب السرة القيحي وأنواع أخرى من المرض فقط في المستشفى. خلاف ذلك عواقب وخيمةسيكون من الصعب تجنبه.
علاج الجرح السري لالتهاب السرة

على المراحل الأوليةيجب معالجة موقع الالتهاب عدة مرات في اليوم. إن خوارزمية علاج الجرح السري بالتهاب السرة بسيطة: أولاً، يجب غسل المنطقة المصابة ببيروكسيد الهيدروجين، وعندما تجف بمحلول مطهر. لهذا الإجراء تحتاج إلى استخدام الصوف القطني المعقم. يوصى بمعالجة الجلد حول السرة أولاً ثم إلى الداخل فقط. يمكنك تحميم طفلك أثناء العلاج ماء دافئمع برمنجنات البوتاسيوم أو مغلي الأعشاب. في أشكال أكثر شدة من المرض، بعد العلاج، يتم تطبيق ضغط مع الأدوية المضادة للالتهابات على الجلد.
التهاب السرة - مرهم
استخدام المراهم ضروري فقط في الحالات الصعبة، حيث يتم علاج التهاب السرة عادة بالمطهرات. تستخدم العوامل القوية، كقاعدة عامة، للكمادات. أشهر المراهم التي توصف عادة لالتهاب السرة:
- بوليميكسين.
- باسيتراسين.
الوقاية من التهاب السرة
يعد التهاب الجرح السري أحد تلك المشاكل التي يسهل الوقاية منها بدلاً من علاجها.
يمكنك الوقاية من التهاب السرة وحماية طفلك من المعاناة باتباع قواعد بسيطة:- يجب معالجة الجرح السري 2-3 مرات يوميا حتى يشفى تماما. حتى لو بقي عليه عدد قليل من القشور، لا يمكنك إيقاف الإجراءات.
- أولاً يجب مسح السرة بمحلول البيروكسيد، وعندما يجف الجلد تتم معالجته بالكحول الأخضر اللامع أو 70 بالمائة.
- يمنع منعا باتا تمزيق القشور من الجرح. بغض النظر عن مدى غرابة الأمر، فإن الجرب هو الضمادة الأكثر موثوقية. يمنع الكائنات الحية الدقيقة المسببة للأمراض من دخول الجرح ويسقط من تلقاء نفسه عندما لا يحتاج الجلد إلى الحماية.
- لا ينبغي تغطية السرة بحفاضات أو شريط أو ضمادات. إذا كان الجرح مغلقا، فإنه يمكن أن يصبح مغلقا وملتهبا. بالإضافة إلى ذلك، يمكن أن تلتصق المادة بالجرب وتمزيقها، مما قد يسبب عدم ارتياحسوف يعرض السرة غير المعالجة ويفتح الوصول إلى البكتيريا والجراثيم.
- إذا ظهرت فجأة إفرازات قيحيةأو رائحة كريهة، يوصى بطلب المساعدة بشكل عاجل من أخصائي - طبيب أطفال أو جراح أطفال.