العمل الديناميكي الدوائي مثبطات إيسيرتبط بحجب الإنزيم المحول للأنجيوتنسين (ACE)، الذي يحول الأنجيوتنسين I إلى أنجيوتنسين II في الدم والأنسجة، مما يؤدي إلى التخلص من الضغط والتأثيرات العصبية الهرمونية الأخرى لـ ATII، ويمنع أيضًا تعطيل نشاط البراديكينين، مما يعزز تأثير توسع الأوعية.
معظم مثبطات الإنزيم المحول للأنجيوتنسين هي عقاقير أولية (باستثناء الكابتوبريل والليزينوبريل)، ويتم عملها بواسطة مستقلبات نشطة. تختلف مثبطات الإنزيم المحول للأنجيوتنسين في تقاربها مع الإنزيم المحول للأنجيوتنسين، وتأثيرها على الأنسجة RAAS، وحب الدهون، وطرق التخلص منها.
التأثير الدوائي الرئيسي هو الدورة الدموية المرتبطة بتوسع الأوعية الدموية الشريانية والوريدية الطرفية، والتي، على عكس موسعات الأوعية الدموية الأخرى، لا يصاحبها زيادة في معدل ضربات القلب بسبب انخفاض نشاط SAS. ترتبط التأثيرات الكلوية لمثبطات الإنزيم المحول للأنجيوتنسين بتمدد الشرايين الكبيبية وزيادة إدرار البول واحتباس البوتاسيوم نتيجة لانخفاض إفراز الألدوستيرون.
تكمن التأثيرات الديناميكية الدموية لمثبطات الإنزيم المحول للأنجيوتنسين في تأثيرها الخافض لضغط الدم. في المرضى الذين يعانون من قصور القلب الاحتقاني - في الحد من توسع القلب وزيادة القلب الناتج.
مثبطات الإنزيم المحول للأنجيوتنسين لها تأثيرات وقائية عضوية (للقلب والأوعية الدموية والكلى). يكون لها تأثير مفيد على استقلاب الكربوهيدرات (تقليل مقاومة الأنسولين) و التمثيل الغذائي للدهون(يزيد من مستويات HDL).
تستخدم مثبطات الإنزيم المحول للأنجيوتنسين في العلاج ارتفاع ضغط الدم الشرياني، وتستخدم لضعف البطين الأيسر وفشل القلب نوبة قلبية حادةعضلة القلب ومرض السكري واعتلال الكلية والبيلة البروتينية.
فئة محددة آثار جانبية- السعال، انخفاض ضغط الدم بالجرعة الأولى، وذمة وعائية، آزوتيميا.
الكلمات الدالة: أنجيوتنسين II، مثبطات الإنزيم المحول للأنجيوتنسين، تأثير خافض للضغط، تأثير وقائي عضوي، تأثير وقائي للقلب، تأثير وقائي للكلية، الديناميكا الدوائية، الحرائك الدوائية، الآثار الجانبية، التفاعلات الدوائية.
هيكل ووظائف نظام الرينين-أنجيوتنسينال الدوستيرون
نظام الرينين-أنجيوتنسين-الألدوستيرون (RAAS) له تأثيرات خلطية مهمة على الجهاز القلبي الوعائي ويشارك في تنظيم ضغط الدم. الرابط المركزي لـ RAAS هو الأنجيوتنسين II (AT11) (المخطط 1)، والذي له تأثير مضيق للأوعية مباشر قوي بشكل رئيسي على الشرايين وتأثير غير مباشر على الجهاز العصبي المركزي، حيث يطلق الكاتيكولامينات من الغدد الكظرية ويسبب زيادة في الضغط المحيطي. مقاومة الأوعية الدموية، وتحفيز إفراز الألدوستيرون وتؤدي إلى احتباس السوائل وزيادة حجم الدم. ) ، يحفز إطلاق الكاتيكولامينات (النورإبينفرين) والهرمونات العصبية الأخرى من النهايات الودية. يرجع تأثير AT11 على مستويات ضغط الدم إلى تأثيره على قوة الأوعية الدموية، وكذلك من خلال إعادة الهيكلة الهيكلية وإعادة تشكيل القلب والأوعية الدموية (الجدول 6.1). على وجه الخصوص، يعد ATII أيضًا عامل نمو (أو مُعدِّل نمو) للخلايا العضلية القلبية وخلايا العضلات الملساء الوعائية.
مخطط 1.هيكل نظام الرينين أنجيوتنسين-الألدوستيرون
وظائف الأشكال الأخرى من الأنجيوتنسين.ليس للأنجيوتنسين I أهمية كبيرة في نظام RAAS، لأنه يتحول بسرعة إلى ATP، بالإضافة إلى أن نشاطه أقل 100 مرة من نشاط ATP. يعمل الأنجيوتنسين III بشكل مشابه للـATP، لكن نشاطه الضاغط أضعف بأربع مرات من الـATP. يتم تشكيل الأنجيوتنسين 1-7 نتيجة لتحويل الأنجيوتنسين I. وهو يختلف بشكل كبير عن ATP من حيث وظائفه: فهو لا يسبب تأثيرًا ضاغطًا، بل على العكس يؤدي إلى انخفاض في ضغط الدم بسبب لإفراز ADH، وتحفيز تخليق البروستاجلاندين، وإدرار البول.
إن RAAS له تأثير تنظيمي على وظيفة الكلى. يسبب ATP تشنجًا قويًا للشرايين الواردة وانخفاض الضغط في الشعيرات الدموية في الكبيبة، وانخفاض في الترشيح في النيفرون. نتيجة لانخفاض الترشيح، يتناقص إعادة امتصاص الصوديوم في النيفرون القريب، مما يؤدي إلى زيادة تركيز الصوديوم في الأنابيب البعيدة وتنشيط مستقبلات البقعة الكثيفة الحساسة للصوديوم في النيفرون. بواسطة الفراء
الأعضاء والأنسجة | تأثيرات |
تضيق الأوعية (إطلاق NA، فازوبريسين، إندوثيلين-I)، تثبيط NO، قمع tPA |
|
تأثيرات مؤثرة في التقلص العضلي وموجهة للزمن تشنج الشرايين التاجية |
|
التشنج الوعائي الكلوي (الشرينات الصادرة أكثر) تقليل وتكاثر خلايا مسراق الكبيبة إعادة امتصاص الصوديوم وإفراز البوتاسيوم انخفاض إفراز الرينين |
|
الغدد الكظرية | إفراز الألدوستيرون والأدرينالين |
مخ | إفراز فازوبريسين، الهرمون المضاد لإدرار البول، تنشيط الجهاز العصبي المركزي، تحفيز مركز العطش |
الصفائح | تحفيز الالتصاق والتجميع |
اشتعال | تفعيل وهجرة البلاعم التعبير عن عوامل الالتصاق والكيميائي والعوامل السيتوكينية |
العوامل الغذائية | تضخم الخلايا العضلية القلبية، الخلايا الجذعية السرطانية الوعائية، تحفيز الجينات المسرطنة، عوامل النمو، زيادة تخليق مكونات المصفوفة خارج الخلية والبروتينات المعدنية |
انخفاض تعليقويصاحب ذلك تثبيط إطلاق الرينين وزيادة معدل الترشيح الكبيبي.
يرتبط عمل RAAS بالألدوستيرون ومن خلال آلية التغذية الراجعة. الألدوستيرون هو المنظم الأكثر أهمية لحجم السائل خارج الخلية وتوازن البوتاسيوم. فعل مباشرلا يؤثر الألدوستيرون على إفراز الرينين والـ ATP، لكن قد يكون له تأثير غير مباشر من خلال احتباس الصوديوم في الجسم. يشارك ATP والكهارل في تنظيم إفراز الألدوستيرون، ويحفز ATP، ويقلل الصوديوم والبوتاسيوم تكوينه.
يرتبط توازن الإلكتروليت ارتباطًا وثيقًا بنشاط RAAS. لا يؤثر الصوديوم والبوتاسيوم على نشاط الرينين فحسب، بل يغيران أيضًا حساسية الأنسجة تجاه ATP. وفي الوقت نفسه، في تنظيم النشاط
الرينين، يلعب الصوديوم دورًا رئيسيًا، وفي تنظيم إفراز الألدوستيرون، يكون للبوتاسيوم والصوديوم نفس التأثير.
لوحظ التنشيط الفسيولوجي لـ RAAS مع فقدان الصوديوم والسوائل، وانخفاض كبير في ضغط الدم، مصحوبًا بانخفاض في ضغط الترشيح في الكلى، وزيادة في النشاط الودي. الجهاز العصبي، وكذلك تحت تأثير العديد من العوامل الخلطية (فاسوبريسين، الهرمون الأذيني المدر للصوديوم، الهرمون المضاد لإدرار البول).
خط كامل أمراض القلب والأوعية الدمويةقد يساهم في التحفيز المرضي لـ RAAS، خاصة في ارتفاع ضغط الدم وقصور القلب الاحتقاني واحتشاء عضلة القلب الحاد.
ومن المعروف الآن أن RAS لا يعمل فقط في البلازما (وظيفة الغدد الصماء)، ولكن أيضًا في العديد من الأنسجة (الدماغ، جدار الأوعية الدموية، القلب، الكلى، الغدد الكظرية، الرئتين). يمكن أن تعمل أنظمة الأنسجة هذه بشكل مستقل عن البلازما المستوى الخلوي(تنظيم الباراكرين). لذلك، يتم التمييز بين التأثيرات قصيرة المدى لـ ATII، الناتجة عن الجزء المنتشر بحرية في الدورة الدموية الجهازية، والتأثيرات المتأخرة، التي يتم تنظيمها من خلال RAS الأنسجة وتؤثر على الآليات الهيكلية والتكيفية لتلف الأعضاء (الجدول 6.2).
الجدول 6.2
أجزاء مختلفة من RAAS وتأثيراتها
الإنزيم الرئيسي لـ RAAS هو الإنزيم المحول للأنجيوتنسين (ACE)، والذي يضمن تحويل ATI إلى ATII. الكمية الرئيسية من ACE موجودة في الدورة الدموية النظامية، مما يوفر تكوين ATII المتداول والتأثيرات الجيوديناميكية قصيرة المدى. يمكن إجراء تحويل AT إلى ATII في الأنسجة ليس فقط بمساعدة ACE، ولكن أيضًا باستخدام إنزيمات أخرى.
تامي (الكيماس، إندوبيروكسيدات، كاتيبسين جي، وما إلى ذلك)؛ نعتقد أنهم يلعبون دورًا رائدًا في عمل أنسجة RAS وتطوير التأثيرات طويلة المدى لنمذجة وظيفة وبنية الأعضاء المستهدفة.
إن ACE مطابق لإنزيم كينيناز II المتورط في تحلل البراديكينين (المخطط 1). البراديكينين هو موسع وعائي قوي يشارك في تنظيم دوران الأوعية الدقيقة ونقل الأيونات. براديكينين لديه جدا فترة قصيرةالحياة وهو موجود في مجرى الدم (الأنسجة) بتركيزات منخفضة. وبالتالي، فإنه سوف يمارس آثاره كهرمون محلي (باراكرين). يعزز البراديكينين زيادة الكالسيوم داخل الخلايا، وهو عامل مساعد لإنزيم NO المخلق في تكوين عامل استرخاء البطانة (أكسيد النيتريك أو NO). عامل الاسترخاء البطاني، الذي يمنع تقلص العضلات الوعائية وتراكم الصفائح الدموية، هو أيضًا مثبط للانقسام الفتيلي وانتشار العضلات الملساء الوعائية، مما يوفر تأثيرًا مضادًا للتصلب. يحفز البراديكينين أيضًا تخليق PGE في بطانة الأوعية الدموية 2 وPGI 2 (بروستاسيكلين) - موسعات الأوعية الدموية القوية والعوامل المضادة للصفيحات الدموية.
وبالتالي، فإن البراديكينين ونظام الكينين بأكمله يتعارضان مع RAAS. من المحتمل أن يؤدي حجب الإنزيم المحول للأنجيوتنسين إلى زيادة مستوى الأقارب في أنسجة القلب وجدار الأوعية الدموية، مما يوفر تأثيرات مضادة للتكاثر ومضادة للإقفار ومضادة للتصلب ومضادة للصفيحات. يساعد الكينين على زيادة تدفق الدم وإدرار البول وإدرار البول دون تغيير معدل الترشيح الكبيبي بشكل ملحوظ. بي جي إي 2 وPGI 2 لها أيضًا تأثيرات مدرة للبول ومدر للصوديوم وتزيد من تدفق الدم الكلوي.
الإنزيم الرئيسي لـ RAAS هو الإنزيم المحول للأنجيوتنسين (ACE)، وهو يضمن تحويل ATI إلى ATII، ويشارك أيضًا في تحلل البراديكينين.
آلية العمل والصيدلة لمثبطات الإنزيم المحول للأنجيوتنسين
ترتبط التأثيرات الديناميكية الدوائية لمثبطات الإنزيم المحول للأنجيوتنسين بحجب الإنزيم المحول للأنجيوتنسين وتقليل تكوين المنشطات الأمفيتامينية في الدم والأنسجة.
القضاء على ضاغطه والتأثيرات العصبية الهرمونية الأخرى. في الوقت نفسه، وفقًا لآلية التغذية الراجعة، قد يرتفع مستوى الرينين في البلازما وATI، كما قد ينخفض مستوى الألدوستيرون بشكل عابر. تمنع مثبطات الإنزيم المحول للأنجيوتنسين تدمير البراديكينين، الذي يكمل ويعزز تأثيرها الموسع للأوعية الدموية.
هناك العديد من مثبطات الإنزيم المحول للأنجيوتنسين المختلفة والعديد من الخصائص المهمة التي تميز الأدوية في هذه المجموعة (الجدول 6.3):
1) التركيب الكيميائي(وجود مجموعة SFF، مجموعة الكربوكسيل، المحتوية على الفوسفور)؛
2) النشاط الطبي (صديقأو عقار أولي)؛
3) التأثير على الأنسجة RAAS.
4) الخصائص الدوائية (حب الدهون).
الجدول 6.3
خصائص مثبطات الإنزيم المحول للأنجيوتنسين
المخدرات | المجموعة الكيميائية | نشاط المخدرات | التأثير على الأنسجة RAAS |
كابتوبريل | الدواء | ||
إنالابريل | كربوكسي- | عقار أولي | |
بينازيبريل | كربوكسي- | عقار أولي | |
كينابريل | كربوكسي- | عقار أولي | |
ليزينوبريل | كربوكسي- | الدواء | |
موكسيبريل | كربوكسي- | عقار أولي | |
بيريندوبريل | كربوكسي- | عقار أولي | |
راميبريل | كربوكسي- | عقار أولي | |
تراندولابريل | كربوكسي- | عقار أولي | |
فوسينوبريل | عقار أولي | ||
سيلزابريل | كربوكسي- | عقار أولي |
تعتمد طبيعة توزيع الأنسجة (خصوصية الأنسجة) لمثبطات الإنزيم المحول للأنجيوتنسين على درجة محبة الدهون، والتي تحدد اختراق الأنسجة المختلفة، وعلى قوة الارتباط بمثبطات الإنزيم المحول للأنجيوتنسين في الأنسجة. تمت دراسة الفعالية النسبية (الألفة) لمثبطات الإنزيم المحول للأنجيوتنسين في المختبر.يتم عرض البيانات المتعلقة بالفعالية المقارنة لمثبطات الإنزيم المحول للأنجيوتنسين المختلفة أدناه:
كوينابريلات = بينازيبريلات = تراندالوبريلات = سيلازابريلات = راميبريلات = بيريندوبريلات > ليزينوبريل > إنالابريلات > فوسينوبريلات > كابتوبريل.
لا تحدد قوة الارتباط بـ ACE قوة عمل مثبطات الإنزيم المحول للأنجيوتنسين فحسب، بل تحدد أيضًا مدة تأثيرها.
إن التأثيرات الديناميكية الدوائية لمثبطات الإنزيم المحول للأنجيوتنسين خاصة بفئة محددة وترتبط بمنع الإنزيم المحول للأنجيوتنسين وتقليل تكوين الـATP في الدم والأنسجة مع التخلص من ضواغطه والتأثيرات العصبية الهرمونية الأخرى، فضلاً عن منع تدمير البراديكينين، الذي يعزز تكوين الـ ACE. عوامل توسع الأوعية (PG، NO)، تكمل تأثير توسع الأوعية.
الديناميكيات الدوائية لمثبطات الإنزيم المحول للأنجيوتنسين
التأثير الدوائي الرئيسي لمثبطات الإنزيم المحول للأنجيوتنسين هو ديناميكي الدورة الدموية، المرتبط بتوسع الأوعية الدموية الشريانية والوريدية المحيطية ويتطور نتيجة للتغيرات المعقدة في التنظيم العصبي الهرموني لنظام القلب والأوعية الدموية (قمع نشاط RAAS وSAS). وفقا لآلية العمل، فهي تختلف جوهريا عن كل من موسعات الأوعية الدموية المباشرة ومضادات الكالسيوم، التي تعمل مباشرة على جدار الأوعية الدموية، وعن موسعات الأوعية المستقبلة (حاصرات ألفا وبيتا). إنها تقلل من مقاومة الأوعية الدموية الطرفية، وتزيد من النتاج القلبي ولا تؤثر على معدل ضربات القلب بسبب القضاء على التأثير المحفز لـ ATP على SAS. لوحظ تأثير الدورة الدموية لمثبطات الإنزيم المحول للأنجيوتنسين بغض النظر عن نشاط الرينين في الدم. يتجلى تأثير توسع الأوعية لمثبطات الإنزيم المحول للأنجيوتنسين في تحسن تدفق الدم الإقليمي في أعضاء وأنسجة المخ والقلب والكلى. في أنسجة الكلى، يكون لمثبطات الإنزيم المحول للأنجيوتنسين تأثير موسع على الشرايين الكبيبية الصادرة (الصادرة) وتقليل ارتفاع ضغط الدم داخل الكبيبات. كما أنها تسبب إدرار البول واحتباس البوتاسيوم نتيجة لانخفاض إفراز الألدوستيرون.
التأثيرات الديناميكية الدموية لمثبطات الإنزيم المحول للأنجيوتنسين هي أساس تأثيرها الخافض لضغط الدم
لا يرجع التأثير الخافض لضغط الدم إلى انخفاض تكوين ATP فحسب، بل أيضًا إلى منع تدهور البراديكينين، الذي يحفز استرخاء العضلات الملساء الوعائية المعتمد على البطانة من خلال تكوين البروستالاندين الموسع للأوعية الدموية وعامل الاسترخاء البطاني (NO). .
بالنسبة لمعظم مثبطات الإنزيم المحول للأنجيوتنسين، يبدأ التأثير الخافض لضغط الدم بعد 1-2 ساعة، ويتطور الحد الأقصى للتأثير في المتوسط بعد 2-6 ساعات، وتصل مدة التأثير إلى 24 ساعة (باستثناء المثبطات ذات المفعول الأقصر - كابتوبريل وإنالابريل، فإن تأثير والتي تستمر من 6 إلى 12 ساعة) (الجدول 6.4). يؤثر معدل ظهور التأثير الديناميكي للمثبطات بشكل مباشر على تحمل وشدة انخفاض ضغط الدم في "الجرعة الأولى".
الجدول 6.4
مدة التأثير الخافض لضغط الدم لمثبطات الإنزيم المحول للأنجيوتنسين
لا يعتمد توزيع التأثير الخافض لضغط الدم لمثبطات الإنزيم المحول للأنجيوتنسين بمرور الوقت دائمًا على الحرائك الدوائية، ولا تتميز جميع الأدوية، حتى الأدوية طويلة المفعول، بمؤشر T/p مرتفع (الجدول 6.5).
الجدول 6.5
نسبة T/p لمثبطات الإنزيم المحول للأنجيوتنسين
تقلل مثبطات الإنزيم المحول للأنجيوتنسين من إطلاق النورإبينفرين وتفاعل جدار الأوعية الدموية مع التنشيط الودي المضيق للأوعية، والذي يستخدم في المرضى الذين يعانون من مرض القلب التاجي أثناء احتشاء عضلة القلب الحاد وتهديد عدم انتظام ضربات القلب ضخه. في المرضى الذين يعانون من قصور القلب الاحتقاني، انخفاض في المقاومة الجهازية الطرفية (الحمل اللاحق)، الرئوية المقاومة الوعائيةويؤدي الضغط الشعري (التحميل المسبق) إلى انخفاض توسع تجاويف القلب، وتحسين الامتلاء الانبساطي، وزيادة النتاج القلبي، وزيادة تحمل الأوعية الدموية. النشاط البدني. بالإضافة إلى ذلك، فإن التأثيرات العصبية الهرمونية لمثبطات الإنزيم المحول للأنجيوتنسين تبطئ عملية إعادة تشكيل القلب والأوعية الدموية.
عن طريق منع التأثيرات العصبية الهرمونية لـ ATII، يكون لمثبطات الإنزيم المحول للأنجيوتنسين تأثير وقائي عضوي واضح: واقي للقلب، وواقي للأوعية الدموية، وواقي للكلى؛ أنها تسبب عددا من التأثيرات الأيضية المفيدة، وتحسين التمثيل الغذائي للكربوهيدرات والدهون. يتم عرض التأثيرات المحتملة لمثبطات الإنزيم المحول للأنجيوتنسين في الجدول. 6.6.
تظهر مثبطات الإنزيم المحول للأنجيوتنسين تأثيرًا وقائيًا للقلب، مما يتسبب في تراجع LVH، ويمنع إعادة التشكيل والتلف الإقفاري وإعادة ضخ عضلة القلب. التأثير الوقائي للقلب خاص بفئة جميع مثبطات الإنزيم المحول للأنجيوتنسين ويرجع، من ناحية، إلى القضاء على التأثير الغذائي لـ AT11 على عضلة القلب، ومن ناحية أخرى، إلى تعديل النشاط الودي، حيث أن AT11 هو عامل مهم. منظم الافراج
الجدول 6.6
التأثيرات الديناميكية الدوائية لمثبطات الإنزيم المحول للأنجيوتنسين
 الكاتيكولامينات، وتثبيط ATP يؤدي إلى انخفاض في التأثير الودي على القلب والأوعية الدموية. في تنفيذ التأثيرات الوقائية للقلب لمثبطات الإنزيم المحول للأنجيوتنسين، ينتمي الأقارب إلى مكان معين. البراديكينين والبروستاجلاندينات بسبب تأثيرهما المضاد لنقص التروية وتوسع الشعيرات الدموية وزيادة
الكاتيكولامينات، وتثبيط ATP يؤدي إلى انخفاض في التأثير الودي على القلب والأوعية الدموية. في تنفيذ التأثيرات الوقائية للقلب لمثبطات الإنزيم المحول للأنجيوتنسين، ينتمي الأقارب إلى مكان معين. البراديكينين والبروستاجلاندينات بسبب تأثيرهما المضاد لنقص التروية وتوسع الشعيرات الدموية وزيادة
يساهم توصيل الأكسجين إلى عضلة القلب في زيادة دوران الأوعية الدقيقة واستعادة التمثيل الغذائي ووظيفة ضخ عضلة القلب على خلفية تراجع LVH وفي فترة ما بعد الاحتشاء.
لقد تم إثبات الدور المهيمن لمثبطات الإنزيم المحول للأنجيوتنسين في تقليل تضخم البطين الأيسر مقارنة بالفئات الأخرى من الأدوية الخافضة لضغط الدم، ولا توجد علاقة بين شدة التأثير الخافض لضغط الدم وتراجع تضخم البطين الأيسر (يمكن أن تمنع تطور تضخم البطين الأيسر وتليف عضلة القلب حتى في غيابه). من انخفاض في ضغط الدم).
تُظهر مثبطات الإنزيم المحول للأنجيوتنسين تأثيرًا وقائيًا للأوعية عن طريق إلغاء تأثيرات ATII على مستقبلات الأوعية الدموية AT 1، من ناحية، ومن ناحية أخرى، تنشيط نظام البراديكينين، وتحسين وظيفة بطانة الأوعية الدموية وممارسة تأثير مضاد للتكاثر على العضلات الملساء الوعائية.
مثبطات الإنزيم المحول للأنجيوتنسين لها تأثير مضاد للتصلب، وآلية ذلك هي تأثيرات مضادة للتكاثر ومضادة للهجرة على خلايا العضلات الملساء الوعائية وحيدات، وانخفاض في تكوين مصفوفة الكولاجين، وتأثيرات مضادة للأكسدة ومضادة للالتهابات. يتم استكمال التأثير المضاد للتصلب عن طريق تقوية انحلال الفيبرين الداخلي وتأثير مضاد للصفيحات (تثبيط تراكم الصفائح الدموية) بواسطة مثبطات الإنزيم المحول للأنجيوتنسين. انخفاض في تصلب الشرايين في البلازما (خفض LDL والدهون الثلاثية و زيادة في HDL); أنها تمنع تمزق اللويحة تصلب الشرايين وتجلط الشرايين. لقد تم إظهار خصائص مضادة للتصلب في الدراسات السريرية للراميبريل والكينابريل.
مثبطات الإنزيم المحول للأنجيوتنسين لها تأثير وقائي كلوي مهم، وتمنع تطور الفشل الكلوي وتقلل من البيلة البروتينية. التأثير الوقائي الكلوي خاص بفئة معينة وهو مميز لجميع الأدوية. يصاحب توسع الشرايين الصادرة في الغالب من الكبيبة الكلوية انخفاض في ضغط الترشيح داخل الكبيبة وكسر الترشيح وفرط الترشيح، مما يؤدي إلى انخفاض في بروتينية (البروتينات ذات الوزن الجزيئي المنخفض بشكل رئيسي) في المرضى الذين يعانون من اعتلال الكلية السكري وارتفاع ضغط الدم. تظهر التأثيرات الكلوية، بسبب الحساسية العالية للأوعية الكلوية للتأثير الموسع للأوعية لمثبطات الإنزيم المحول للأنجيوتنسين، في وقت أبكر من انخفاض مقاومة الأوعية الدموية الطرفية ويتم توسطها جزئيًا فقط من خلال التأثير الخافض لضغط الدم. آلية التأثير المضاد للبروتين لمثبطات الإنزيم المحول للأنجيوتنسين هي التأثير المضاد للالتهابات على الغشاء القاعدي الكبيبي والتأثير المضاد للتكاثر
على خلايا مسراق الكبيبة، مما يقلل من نفاذيتها للبروتينات ذات الوزن الجزيئي المتوسط والعالي. بالإضافة إلى ذلك، فإن مثبطات الإنزيم المحول للأنجيوتنسين تقضي على التأثيرات الغذائية لـ ATII، والتي، من خلال تحفيز نمو خلايا مسراق الكبيبة، وإنتاج الكولاجين وعامل نمو البشرة الأنبوبي الكلوي، يسرع من تطور تصلب الكلية.
لقد ثبت أن محبة مثبطات الإنزيم المحول للأنجيوتنسين للدهون تحدد التأثير على الأنسجة RAS، وربما التأثيرات الوقائية للعضوية (الجدول 6.8).
يتم عرض الحرائك الدوائية المقارنة لمثبطات الإنزيم المحول للأنجيوتنسين في الجدول. 6.9.
السمة الدوائية المميزة لمعظم مثبطات الإنزيم المحول للأنجيوتنسين (باستثناء كابتوبريل وليسينوبريل) هي
الجدول 6.8
مؤشر محبة الدهون أشكال نشطةمثبطات الإنزيم المحول للأنجيوتنسين الرئيسية
 ملحوظة.تشير القيمة السلبية إلى المحبة للماء.
ملحوظة.تشير القيمة السلبية إلى المحبة للماء.
التمثيل الغذائي الواضح في الكبد، بما في ذلك ما قبل النظامية، مما يؤدي إلى تكوين المستقلبات النشطة ويرافقه تقلب فردي كبير. هذه الحركية الدوائية تجعل مثبطات الإنزيم المحول للأنجيوتنسين مشابهة لـ "الأدوية الأولية" التأثير الدوائيوالذي يتم بعد تناوله عن طريق الفم بسبب تكوين المستقلبات النشطة في الكبد. تم تسجيل الشكل الحقني للإنالابريل في روسيا - وهو نظير اصطناعي للإنالابريلات، والذي يستخدم لتخفيف أزمات ارتفاع ضغط الدم.
يتم الوصول إلى الحد الأقصى لتركيز مثبطات الإنزيم المحول للأنجيوتنسين في بلازما الدم بعد 1-2 ساعة ويؤثر على معدل تطور انخفاض ضغط الدم. تتمتع مثبطات الإنزيم المحول للأنجيوتنسين بدرجة عالية من الارتباط ببروتينات البلازما (70-90%). عمر النصف متغير: من 3 ساعات إلى 24 ساعة أو أكثر، على الرغم من أن الحرائك الدوائية لها تأثير أقل على مدة تأثير الدورة الدموية. هناك ثلاث مراحل من الجرح
وانحدارها السريع الذي يعكس مرحلة التوزيع (ت1/2أ)؛ المرحلة الأولية من الإزالة، والتي تعكس إزالة الجزء الذي لا علاقة له بالأنسجة ACE (T 1/2 b)؛ مرحلة إزالة نهائية طويلة، تعكس إزالة الجزء المنفصل من المستقلبات النشطة من المركب مع الإنزيم المحول للأنجيوتنسين، والتي يمكن أن تصل إلى 50 ساعة (للراميبريل) وتحدد الفاصل الزمني بين الجرعات.
يتم استقلاب الأدوية أيضًا لتكوين الجلوكورونيدات (باستثناء ليزينوبريل وسيلازابريل). أعظم أهمية سريريةلديك طرق للقضاء على مثبطات الإنزيم المحول للأنجيوتنسين:
في الغالب الكلوي (أكثر من 60٪) - يسينوبريل، سيلازابريل، إنالابريل، كينابريل، بيريندوبريل. الصفراوية (سبيرابريل، تراندولابريل) أو مختلطة. يعد إفراز الصفراء بديلاً مهمًا للتخلص الكلوي، خاصة في حالة الفشل الكلوي المزمن.
دواعي الإستعمال
ارتفاع ضغط الدم الشرياني(الجدول 6.9). مثبطات الإنزيم المحول للأنجيوتنسين لها تأثير خافض للضغط في جميع أشكال ارتفاع ضغط الدم تقريبًا، بغض النظر عن نشاط الرينين في البلازما. لا يتغير منعكس الضغط وغيره من ردود الفعل القلبية الوعائية، ولا يوجد انخفاض في ضغط الدم الانتصابي. تُصنف هذه الفئة من الأدوية كأدوية الخط الأول في علاج ارتفاع ضغط الدم. العلاج الأحادي فعال في 50٪ من مرضى ارتفاع ضغط الدم. بالإضافة إلى تأثيرها الخافض لضغط الدم، فإن مثبطات الإنزيم المحول للأنجيوتنسين في المرضى الذين يعانون من ارتفاع ضغط الدم تقلل من خطر حدوث مضاعفات القلب والأوعية الدموية (ربما أكثر من الأدوية الخافضة للضغط الأخرى). مثبطات الإنزيم المحول للأنجيوتنسين هي الأدوية المفضلة لمزيج من ارتفاع ضغط الدم و السكرىبسبب الانخفاض الكبير في مخاطر القلب والأوعية الدموية.
ضعف البطين الأيسر الانقباضي وفشل القلب المزمن.ينبغي وصف مثبطات الإنزيم المحول للأنجيوتنسين لجميع المرضى الذين يعانون من خلل في البطين الأيسر، بغض النظر عن وجود أعراض قصور القلب. تمنع مثبطات الإنزيم المحول للأنجيوتنسين (ACE) تطور مرض القصور القلبي الاحتقاني وتبطئه، وتقلل من خطر الإصابة بـ AMI والموت المفاجئ، وتقلل من الحاجة إلى العلاج في المستشفى. مثبطات الإنزيم المحول للأنجيوتنسين تقلل من توسع البطين الأيسر وتمنع إعادة تشكيل عضلة القلب وتقلل من تصلب القلب. تزداد فعالية مثبطات الإنزيم المحول للأنجيوتنسين مع شدة خلل البطين الأيسر.
فشل قلبي حاد.استخدام مثبطات الإنزيم المحول للأنجيوتنسين (ACE) في مواعيد مبكرةفي احتشاء عضلة القلب الحاد أنها تقلل من وفيات المرضى. تعتبر مثبطات الإنزيم المحول للأنجيوتنسين فعالة بشكل خاص على خلفية ارتفاع ضغط الدم ومرض السكري والمرضى المعرضين لمخاطر عالية.
داء السكري واعتلال الكلية السكري.تعمل جميع مثبطات الإنزيم المحول للأنجيوتنسين على إبطاء تطور تلف الكلى لدى مرضى السكري من النوع الأول والثاني، بغض النظر عن مستويات ضغط الدم. تعمل مثبطات الإنزيم المحول للأنجيوتنسين على إبطاء تطور الفشل الكلوي المزمن في أمراض الكلى الأخرى. ويصاحب الاستخدام طويل الأمد لمثبطات الإنزيم المحول للأنجيوتنسين انخفاض في حدوث مرض السكري ومضاعفات القلب والأوعية الدموية
الجدول 6.9
مؤشرات لاستخدام مثبطات الإنزيم المحول للأنجيوتنسين
المضاعفات. يترافق استخدام مثبطات الإنزيم المحول للأنجيوتنسين مع انخفاض معدل حدوث حالات مرض السكري الجديدة مقارنة بالأدوية الخافضة للضغط الأخرى (مدرات البول، حاصرات بيتا، مضادات الكالسيوم).
موانع
يمنع استخدام مثبطات الإنزيم المحول للأنجيوتنسين (ACE) في المرضى الذين يعانون من تضيق ثنائي الجانب الشرايين الكلويةأو تضيق في كلية واحدة، وكذلك بعد زرع الكلى (خطر الإصابة بالفشل الكلوي). في المرضى الذين يعانون من الفشل الكلوي الحاد. فرط بوتاسيوم الدم. مع تضيق الأبهر الشديد (مع اضطرابات الدورة الدموية) ؛ مع الوذمة الوعائية، بما في ذلك بعد استخدام أي مثبط للإنزيم المحول للأنجيوتنسين.
يمنع استخدام مثبطات الإنزيم المحول للأنجيوتنسين أثناء الحمل. يؤدي استخدام مثبطات الإنزيم المحول للأنجيوتنسين أثناء الحمل إلى تأثيرات سامة للأجنة: في الأشهر الثلاثة الأولى، يتم وصف تشوهات القلب والأوعية الدموية والكلى والدماغ. في الثلث الثاني والثالث - يؤدي إلى انخفاض ضغط الدم لدى الجنين، ونقص تنسج عظام الجمجمة، والفشل الكلوي، وانقطاع البول، وحتى وفاة الجنين، لذلك يجب التوقف عن مثبطات الإنزيم المحول للأنجيوتنسين مباشرة بعد إثبات الحمل.
الحذر مطلوب عندما أمراض المناعة الذاتية، داء الكولاجين، وخاصة الذئبة الحمامية الجهازية أو تصلب الجلد
(يزيد من خطر الإصابة بقلة العدلات أو ندرة المحببات)؛ اكتئاب نخاع العظم.
مبادئ الجرعات. تتميز جرعات مثبطات الإنزيم المحول للأنجيوتنسين بخصائصها الخاصة المرتبطة بخطر حدوث تأثير ديناميكي دموي واضح (انخفاض ضغط الدم) وتتضمن استخدام طريقة معايرة الجرعة - باستخدام جرعة أولية منخفضة من الدواء تليها زيادتها على فترات أسبوعين حتى المتوسط. يتم الوصول إلى الجرعة العلاجية (الهدف). من المهم تحقيق الجرعة المستهدفة لكل من علاج ارتفاع ضغط الدم، وقصور القلب الاحتقاني، واعتلالات الكلى، لأنه في هذه الجرعات يتم ملاحظة الحد الأقصى من التأثير الوقائي العضوي لمثبطات الإنزيم المحول للأنجيوتنسين.
الجدول 6.10
جرعات مثبطات الإنزيم المحول للأنجيوتنسين (ACE)
الآثار الجانبية لمثبطات الإنزيم المحول للأنجيوتنسين
مثبطات الإنزيم المحول للأنجيوتنسين (ACE)، بسبب آلية مشتركةالإجراءات المرتبطة بالحجب غير الانتقائي لإنزيم ACE لها نفس الآثار الجانبية الخاصة بالفئة (AE). فئة K محددة
تشمل بعض الآثار الجانبية لمثبطات الإنزيم المحول للأنجيوتنسين ما يلي: 1) أكثرها شيوعًا هي انخفاض ضغط الدم والسعال والطفح الجلدي وفرط بوتاسيوم الدم. 2) أقل شيوعا - وذمة وعائية، واضطرابات تكون الدم، والذوق، وضعف وظائف الكلى (على وجه الخصوص، في المرضى الذين يعانون من تضيق الشريان الكلوي الثنائي وفشل القلب الاحتقاني الذين يتلقون مدرات البول).
يعتبر انخفاض ضغط الدم "الجرعة الأولى" والدوخة المصاحبة من سمات جميع مثبطات الإنزيم المحول للأنجيوتنسين. إنها مظهر من مظاهر تأثير الدورة الدموية (تردد يصل إلى 2٪، في قصور القلب - ما يصل إلى 10٪). شائع بشكل خاص بعد تناول الجرعة الأولى، في المرضى المسنين، في المرضى الذين يعانون من ارتفاع نشاط الرينين في البلازما، مع قصور القلب المزمن، مع نقص صوديوم الدم والاستخدام المتزامن لمدرات البول. لتقليل شدة انخفاض ضغط الدم "الجرعة الأولى"، يوصى بالمعايرة البطيئة لجرعات الدواء.
السعال - AE الخاص بفئة مثبطات الإنزيم المحول للأنجيوتنسين. يختلف تكرار حدوثه بشكل كبير من 5 إلى 20٪، وفي أغلب الأحيان لا يعتمد على جرعة الدواء، ويحدث بشكل رئيسي عند النساء. ترتبط آلية تطور السعال بتنشيط نظام kinin-kallikrein بسبب حجب الإنزيم المحول للأنجيوتنسين. في هذه الحالة، يمكن أن يتراكم البراديكينين محليًا في جدار الشعب الهوائية وينشط الببتيدات الأخرى المسببة للالتهابات (على سبيل المثال، المادة P، الببتيد العصبي Y)، وكذلك الهستامين الذي يؤثر على المحرك القصبي ويثير السعال. سحب مثبطات الإنزيم المحول للأنجيوتنسين يوقف السعال تمامًا.
فرط بوتاسيوم الدم (أعلى من 5.5 مليمول / لتر) هو نتيجة لانخفاض إفراز الألدوستيرون، والذي يحدث عندما يتم منع تكوين ATP، ويمكن ملاحظته في المرضى الذين يعانون من الفشل الكلوي المزمن، أثناء تناول مدرات البول التي تحافظ على البوتاسيوم ومكملات البوتاسيوم معًا.
يرتبط الطفح الجلدي والوذمة الوعائية (وذمة كوينك) بزيادة مستويات البراديكينين.
يمكن ملاحظة اختلال وظائف الكلى (زيادة الكرياتينين والنيتروجين المتبقي في بلازما الدم) في بداية العلاج بمثبطات الإنزيم المحول للأنجيوتنسين وهو عابر. يمكن ملاحظة زيادة كبيرة في الكرياتينين في البلازما في المرضى الذين يعانون من قصور القلب الاحتقاني وتضيق الشريان الكلوي، مصحوبًا بارتفاع نشاط الرينين في البلازما وتشنج الشرايين الصادرة. في هذه الحالات، سحب الدواء ضروري.
نادرا ما تحدث قلة العدلات ونقص الصفيحات وندرة المحببات (أقل من 0.5٪).
الجدول 6.11
التفاعلات الدوائية لمثبطات الإنزيم المحول للأنجيوتنسين
الأدوية المتفاعلة | آلية التفاعل | نتيجة التفاعل |
مدرات البول الثيازيد، حلقة | نقص الصوديوم والسوائل | انخفاض ضغط الدم الشديد، وخطر الفشل الكلوي |
موفرة للبوتاسيوم | انخفاض تكوين الألدوستيرون | فرط بوتاسيوم الدم |
الأدوية الخافضة للضغط | زيادة نشاط الرينين أو النشاط الودي | زيادة تأثير انخفاض ضغط الدم |
مضادات الالتهاب غير الستيروئيدية (خاصة الإندوميتاسين) | قمع تخليق PG في الكلى واحتباس السوائل | |
مستحضرات البوتاسيوم، المكملات الغذائيةتحتوي على البوتاسيوم | الديناميكية الدوائية | فرط بوتاسيوم الدم |
مثبطات المكونة للدم | الديناميكية الدوائية | خطر قلة العدلات وندرة المحببات |
هرمون الاستروجين | احتباس السوائل | انخفاض تأثير انخفاض ضغط الدم |
تفاعل الأدوية
لا تحتوي مثبطات الإنزيم المحول للأنجيوتنسين على تفاعلات حركية دوائية؛ جميع التفاعلات الدوائية معهم هي دوائية.
تتفاعل مثبطات الإنزيم المحول للأنجيوتنسين مع الأدوية المضادة للالتهابات غير الستيرويدية ومدرات البول ومكملات البوتاسيوم والأدوية الخافضة للضغط (الجدول 6.11). يمكن أن يؤدي الجمع بين مثبطات الإنزيم المحول للأنجيوتنسين مع مدرات البول وغيرها من العوامل الخافضة للضغط إلى زيادة التأثير الخافض لضغط الدم، بينما تستخدم مدرات البول لتعزيز التأثير الخافض لضغط الدم لمثبطات الإنزيم المحول للأنجيوتنسين. عند استخدامه مع مضادات الالتهاب غير الستيرويدية (باستثناء الأسبرين بجرعات مضادة للصفيحات أقل من 150 ملغ / يوم)، فإن ذلك يمكن أن يؤدي إلى إضعاف التأثير الخافض لضغط الدم لمثبطات الإنزيم المحول للأنجيوتنسين بسبب احتباس السوائل ومنع تخليق PG في الدم. جدار الأوعية الدموية. قد تزيد مدرات البول الموفرة للبوتاسيوم والعوامل الأخرى المحتوية على K+ (مثل KCl ومكملات البوتاسيوم) من خطر فرط بوتاسيوم الدم. الأدوية التي تحتوي على هرمون الاستروجين قد تقلل من التأثير الخافض لضغط الدم لمثبطات الإنزيم المحول للأنجيوتنسين. يجب توخي الحذر عند استخدام الأدوية التي لها تأثيرات مثبطة للنخاع معًا.
الجدول 6.12
الحركية الدوائية لمثبطات الإنزيم المحول للأنجيوتنسين
للحصول على الاقتباس:ليونوفا إم في. أدوية جديدة واعدة تمنع نظام الرينين أنجيوتنسين-الألدوستيرون // سرطان الثدي. المراجعة الطبية. 2013. رقم 17. ص 886
يعتبر دور نظام الرينين أنجيوتنسين-الألدوستيرون (RAAS) في تطور ارتفاع ضغط الدم الشرياني (AH) وأمراض القلب والأوعية الدموية الأخرى هو السائد حاليًا. في سلسلة القلب والأوعية الدموية، يعد ارتفاع ضغط الدم من بين عوامل الخطر، والآلية الفيزيولوجية المرضية الرئيسية للأضرار التي تلحق بنظام القلب والأوعية الدموية هي أنجيوتنسين II (ATII). يعد ATII مكونًا رئيسيًا في RAAS - وهو المستجيب الذي ينفذ تضيق الأوعية، واحتباس الصوديوم، وتنشيط الجهاز العصبي الودي، وتكاثر الخلايا وتضخمها، وتطور الإجهاد التأكسدي والتهاب جدار الأوعية الدموية.
في الوقت الحاضر، تم تطويرها بالفعل وعلى نطاق واسع التطبيق السريريفئتان من الأدوية التي تمنع RAAS هما مثبطات الإنزيم المحول للأنجيوتنسين وحاصرات مستقبلات ATII. تختلف التأثيرات الدوائية والسريرية لهذه الفئات. ACE هو ببتيداز من مجموعة البروتينات المعدنية الزنك التي تستقلب ATI، AT1-7، البراديكينين، المادة P والعديد من الببتيدات الأخرى. ترتبط آلية عمل مثبطات الإنزيم المحول للأنجيوتنسين بشكل أساسي بالوقاية من تكوين ATII، الذي يعزز توسع الأوعية الدموية، وإدرار الصوديوم، ويزيل التأثيرات المسببة للالتهابات والتكاثرية وغيرها من تأثيرات ATII. بالإضافة إلى ذلك، تمنع مثبطات الإنزيم المحول للأنجيوتنسين تحلل البراديكينين وتزيد مستوياته. البراديكينين هو موسع للأوعية الدموية قوي، فهو يحفز إدرار البول، والأهم من ذلك أنه واقي للقلب (يمنع تضخم، ويقلل من الضرر الإقفاريعضلة القلب، ويحسن إمدادات الدم التاجية) وتأثير وقائي للأوعية الدموية، وتحسين وظيفة بطانة الأوعية الدموية. في نفس الوقت، مستوى عالالبراديكينين هو سبب تطور الوذمة الوعائية، وهي واحدة من العيوب الخطيرة لمثبطات الإنزيم المحول للأنجيوتنسين، والتي تزيد بشكل كبير من مستوى الأقارب.
مثبطات الإنزيم المحول للأنجيوتنسين ليست قادرة دائمًا على منع تكوين ATII في الأنسجة بشكل كامل. لقد ثبت الآن أن الإنزيمات الأخرى غير المرتبطة بـ ACE قد تشارك أيضًا في تحوله في الأنسجة، وخاصة الإندوببتيداز، التي لا تتأثر بمثبطات الإنزيم المحول للأنجيوتنسين. ونتيجة لذلك، لا تستطيع مثبطات الإنزيم المحول للأنجيوتنسين القضاء تمامًا على تأثيرات ATII، مما قد يكون السبب في عدم فعاليتها.
تم تسهيل حل هذه المشكلة من خلال اكتشاف مستقبلات ATII والطبقة الأولى من الأدوية التي تمنع مستقبلات AT1 بشكل انتقائي. من خلال مستقبلات AT1، يتم تحقيق الآثار الضارة لـ ATII: تضيق الأوعية، وإفراز الألدوستيرون، والفازوبريسين، والنورإبينفرين، واحتباس السوائل، وانتشار خلايا العضلات الملساء والخلايا العضلية القلبية، وتفعيل SAS، بالإضافة إلى آلية التغذية الراجعة السلبية - تكوين الرينين. . تؤدي مستقبلات AT2 وظائف "مفيدة"، مثل توسيع الأوعية وعمليات الإصلاح والتجديد والتأثيرات المضادة للتكاثر والتمايز وتطوير الأنسجة الجنينية. يتم التوسط في التأثيرات السريرية لحاصرات مستقبلات ATII من خلال القضاء على التأثيرات "الضارة" لـ ATII على مستوى مستقبلات AT1، مما يضمن حظرًا أكثر اكتمالاً للتأثيرات الضارة لـ ATII وزيادة تأثير ATII على مستقبلات AT2. ، الذي يكمل التأثيرات الموسعة للأوعية الدموية والمضادة للتكاثر. حاصرات مستقبلات ATII لها تأثير محدد على RAAS دون التدخل في نظام الكينين. إن عدم التأثير على نشاط نظام الكينين، من ناحية، يقلل من شدة الآثار غير المرغوب فيها (السعال، والوذمة الوعائية)، ولكن من ناحية أخرى، يحرم حاصرات مستقبلات ATII من تأثير مهم مضاد لنقص تروية الأوعية الدموية وواقي للأوعية. مما يميزها عن مثبطات الإنزيم المحول للأنجيوتنسين. لهذا السبب، فإن مؤشرات استخدام حاصرات مستقبلات ATII تكرر في الغالب مؤشرات استخدام مثبطات الإنزيم المحول للأنجيوتنسين، مما يجعلها أدوية بديلة.
على الرغم من إدخال حاصرات RAAS في الممارسة واسعة النطاق في علاج ارتفاع ضغط الدم، إلا أن مشاكل تحسين النتائج والتشخيص لا تزال قائمة. وتشمل هذه: إمكانية تحسين التحكم في ضغط الدم لدى السكان، وفعالية علاج ارتفاع ضغط الدم المقاوم، وإمكانية تقليل مخاطر الإصابة بأمراض القلب والأوعية الدموية.
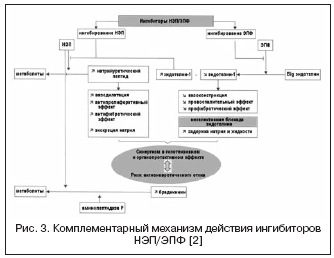
يستمر البحث عن طرق جديدة للتأثير على RAAS بنشاط؛ تتم دراسة أنظمة أخرى تتفاعل بشكل وثيق ويتم إنشاء أدوية ذات آليات عمل متعددة، مثل مثبطات الإنزيم المحول للأنجيوتنسين ومثبطات الإندوببتيداز المحايدة (NEP)، ومثبطات الإنزيم المحول للإندوثيلين (ACE) وNEP، ومثبطات الإنزيم المحول للأنجيوتنسين/NEP/EGT.
مثبطات فازوبيبتيداز
بالإضافة إلى ACE المعروف، تشتمل إنزيمات الأوعية الدموية على اثنين آخرين من بروتينات الزنك المعدنية - النيبريليسين (إندوببتيداز محايد، NEP) والإنزيم المحول للإندوثيلين، والذي يمكن أن يكون أيضًا أهدافًا للعمل الدوائي.
النيبريليسين هو إنزيم تنتجه البطانة الوعائية ويشارك في تحلل الببتيد الناتريوتريك، وكذلك البراديكينين.
يتم تمثيل نظام الببتيد الناتريوتريك بثلاثة أشكال إسوية مختلفة: الببتيد الأذيني الناتريوتريك (النوع A)، والببتيد الدماغي الناتريوتريك (النوع B)، والتي يتم تصنيعها في الأذين وعضلة القلب، والببتيد C البطاني، والذي في وظائفه البيولوجية مثبطات داخلية لـ RAAS وendothelin-1 (الجدول 1). تشمل التأثيرات القلبية الوعائية والكلوية للببتيد الناتريوتريك انخفاضًا في ضغط الدم من خلال تأثيره على توتر الأوعية الدموية وتوازن الماء والكهارل، فضلاً عن التأثيرات المضادة للتكاثر والمضادة للليف على الأعضاء المستهدفة. تشير أحدث الأدلة إلى أن نظام الببتيد الناتريوتريك يشارك في تنظيم التمثيل الغذائي: أكسدة الدهون، وتكوين الخلايا الشحمية وتمايزها، وتنشيط الأديبونيكتين، وإفراز الأنسولين، وتحمل الكربوهيدرات، مما قد يوفر الحماية ضد تطور متلازمة التمثيل الغذائي.
لقد أصبح من المعروف الآن أن تطور أمراض القلب والأوعية الدموية يرتبط بخلل تنظيم نظام الببتيد الناتريوتريك. وهكذا، في ارتفاع ضغط الدم هناك نقص في الببتيد الناتريوتريك، مما يؤدي إلى حساسية الملح وضعف بيلة الصوديوم. في قصور القلب المزمن (CHF)، على خلفية النقص، هناك عمل غير طبيعي لهرمونات نظام الببتيد الناتريوتريك.
لذلك، لتعزيز نظام الببتيد الناتريوتريك من أجل تحقيق تأثيرات قلبية إضافية خافضة لضغط الدم ووقائية، من الممكن استخدام مثبطات NEP. يؤدي تثبيط النيبريليسين إلى تعزيز التأثيرات المدرة للصوديوم والمدر للبول وتوسيع الأوعية الدموية للببتيد الناتريوتريك الداخلي، ونتيجة لذلك، يؤدي إلى انخفاض في ضغط الدم. ومع ذلك، فإن NEP يشارك أيضًا في تحلل الببتيدات الأخرى النشطة في الأوعية، وخاصة ATI وATII وendothelin-1. ولذلك، فإن توازن تأثيرات مثبطات NEP على قوة الأوعية الدموية متغير ويعتمد على غلبة التأثيرات القابضة والموسعة. مع الاستخدام طويل الأمد، يكون التأثير الخافض لضغط الدم لمثبطات النيبريليسين ضعيفًا بسبب التنشيط التعويضي لتشكيل ATII وendothelin-1.
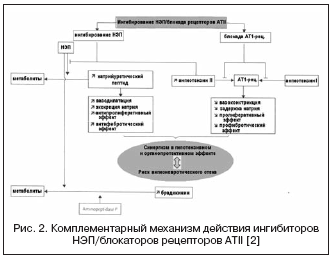
في هذا الصدد، فإن الجمع بين تأثيرات مثبطات الإنزيم المحول للأنجيوتنسين ومثبطات NEP يمكن أن يعزز بشكل كبير تأثيرات الدورة الدموية والتأثيرات المضادة للتكاثر نتيجة لآلية عمل تكميلية، مما أدى إلى إنشاء أدوية ذات آلية عمل مزدوجة، تسمى مجتمعة فاسوببتيداز. مثبطات (الجدول 2، الشكل 1).
تتميز مثبطات فازوبيبتيداز المعروفة بـ بدرجات متفاوتةالانتقائية لـ NEP/ACE: omapatrilat - 8.9:0.5؛ فاسيديبريلات - 5.1:9.8؛ سامباتريلات - 8.0:1.2. ونتيجة لذلك، اكتسبت مثبطات فازوبيبتيداز إمكانات أكبر بكثير لتحقيق تأثير خافض للضغط، بغض النظر عن نشاط RAAS ومستوى احتباس الصوديوم، وفي حماية الأعضاء (تراجع تضخم، بيلة الألبومين، تصلب الأوعية الدموية). أكثر ما تمت دراسته في الدراسات السريرية هو أوماباتريلات، والذي أظهر فعالية أعلى في علاج ارتفاع ضغط الدم مقارنة بمثبطات الإنزيم المحول للأنجيوتنسين، وفي المرضى الذين يعانون من قصور القلب الاحتقاني أدى إلى زيادة في الكسر القذفي وتحسين النتائج السريرية (دراسات IMPRESS، OVERTURE)، ولكن دون مزايا على مثبطات الإنزيم المحول للأنجيوتنسين.
ومع ذلك، في التجارب السريرية الكبيرة التي استخدمت أوماباتريلات، تم العثور على نسبة أعلى من الوذمة الوعائية مقارنة مع مثبطات الإنزيم المحول للأنجيوتنسين. من المعروف أن نسبة الإصابة بالوذمة الوعائية عند استخدام مثبطات الإنزيم المحول للأنجيوتنسين تتراوح من 0.1 إلى 0.5% بين السكان، منها 20% من الحالات تكون مهددة للحياة، وهو ما يرتبط بزيادة متعددة في تركيزات البراديكينين ومستقلباته. أظهرت نتائج دراسة OCTAVE الكبيرة متعددة المراكز (العدد = 25302)، والتي تم تصميمها خصيصًا لدراسة حدوث الوذمة الوعائية، أن حدوث هذا أثر جانبيأثناء العلاج مع أوماباتريلات يتجاوز ذلك في مجموعة إنالابريل - 2.17٪ مقابل 0.68٪ (الخطر النسبي 3.4). تم تفسير ذلك من خلال التأثير المتزايد على مستويات الكينين مع التثبيط التآزري لـ ACE وNEP، المرتبط بتثبيط أمينوببتيداز P، والذي يشارك في تحلل البراديكينين.
إن مثبط الإنزيم المزدوج للإنزيم الجديد الذي يحجب الإنزيم المحول للأنجيوتنسين/NEP هو ilepatril، الذي يتمتع بقابلية أعلى للإنزيم المحول للأنجيوتنسين مقارنةً بـ NEP. عند دراسة التأثيرات الدوائية للإليباتريل على نشاط RAAS والببتيد الناتريوتريك في متطوعين أصحاء، وجد أن جرعة الدواء تعتمد على جرعة (5 و 25 ملغ) وبشكل ملحوظ (أكثر من 88٪) يثبط الإنزيم المحول للأنجيوتنسين في بلازما الدم لمدة تزيد عن 48 ساعة بغض النظر عن حساسية الملح. وفي الوقت نفسه، أدى الدواء إلى زيادة كبيرة في نشاط الرينين في البلازما خلال 48 ساعة وانخفاض مستويات الألدوستيرون. أظهرت هذه النتائج قمعًا واضحًا وطويل الأمد لـ RAAS على النقيض من مثبط الإنزيم المحول للأنجيوتنسين راميبريل بجرعة 10 ملغ، وهو ما تم تفسيره من خلال التأثير الأكثر أهمية على الأنسجة للإليباتريل على الإنزيم المحول للأنجيوتنسين وزيادة تقارب الإنزيم المحول للأنجيوتنسين، ودرجة مماثلة. من الحصار المفروض على RAAS بالمقارنة مع مزيج من 150 ملغ من إربيسارتان + 10 ملغ من راميبريل. على النقيض من التأثير على RAAS، تجلى تأثير الإليباتريل على الببتيد الناتريوتريك من خلال زيادة قصيرة المدى في مستوى إفرازه في الفترة 4-8 ساعات بعد تناول جرعة قدرها 25 ملغ، مما يدل على انخفاض و تقارب أضعف لـ NEP ويميزه عن omapatrilat. علاوة على ذلك، من حيث مستوى إفراز الإلكتروليت، فإن الدواء ليس له تأثير إضافي مدر للصوديوم مقارنة بالراميبريل أو الإربيسارتان، كما هو الحال مع مثبطات فازوبيبتيداز الأخرى. الحد الأقصى لتأثير انخفاض ضغط الدم يتطور بعد 6-12 ساعة من تناول الدواء، ويكون الانخفاض في متوسط ضغط الدم 5±5 و10±4 مم زئبق. عند حساسية الملح المنخفضة والعالية على التوالي. وفقا لخصائص الحركية الدوائية، فإن الإليباتريل هو دواء أولي يحتوي على مستقلب نشط، والذي يتشكل بسرعة مع تحقيق أقصى تركيزبعد 1-1.5 ساعة ويزيل ببطء. التجارب السريرية للمرحلة الثالثة جارية حاليًا.
يتم تمثيل طريق بديل للقمع المزدوج لـ RAAS وNEP من خلال مزيج من حصار مستقبلات ATII وNEP (الشكل 2). لا تؤثر حاصرات مستقبلات ATII على استقلاب الأقارب، على عكس مثبطات الإنزيم المحول للأنجيوتنسين، وبالتالي من المحتمل أن تكون أقل عرضة للإصابة بمضاعفات الوذمة الوعائية. حاليا في المرحلة الثالثة التجارب السريريةالدواء الأول هو مانع مستقبلات ATII مع تأثير تثبيط NEP بنسبة 1:1 - LCZ696. يحتوي جزيء الدواء المدمج على فالسارتان ومثبط NEP (AHU377) في شكل دواء أولي. في دراسة واسعة النطاق أجريت على مرضى يعانون من ارتفاع ضغط الدم (العدد = 1328)، أظهر LCZ696 بجرعات 200-400 ملغ ميزة في التأثير الخافض لضغط الدم مقارنة بالفالسارتان بجرعات 160-320 ملغ في شكل انخفاض إضافي في ضغط الدم بمقدار 5 مرات. /3 و 6/3 ملم زئبق . . كان التأثير الخافض لضغط الدم لـ LCZ696 مصحوبًا بانخفاض أكثر وضوحًا في ضغط الدم النبضي: بمقدار 2.25 و3.32 ملم زئبق. على التوالي بجرعات 200 و 400 ملغ، والتي تعتبر حاليا عامل إنذار إيجابي للتأثير على تصلب جدار الأوعية الدموية ونتائج القلب والأوعية الدموية. في الوقت نفسه، أظهرت دراسة المؤشرات الحيوية العصبية الهرمونية أثناء العلاج بـ LCZ696 زيادة في مستوى الببتيد الناتريوتريك مع درجة مماثلة من الزيادة في مستوى الرينين والألدوستيرون مقارنة بالفالسارتان. كان التحمل في المرضى الذين يعانون من ارتفاع ضغط الدم جيدًا، ولم تلاحظ أي حالات وذمة وعائية. تم الآن الانتهاء من دراسة PARAMOUMT على 685 مريضًا يعانون من قصور القلب الاحتقاني وEF غير المتضرر. أظهرت نتائج الدراسة أن LCZ696 يقلل بشكل أسرع وبشكل ملحوظ من مستوى NT-proBNP (نقطة النهاية الأولية هي علامة على زيادة نشاط الببتيد المدر للصوديوم وسوء التشخيص في CHF) مقارنةً بالفالسارتان، كما يقلل أيضًا من حجم الجانب الأيسر. الأذين مما يدل على تراجع إعادة تصميمه. تجري حاليًا دراسة على المرضى الذين يعانون من قصور القلب الاحتقاني وانخفاض EF (دراسة PARADIGM-HF).
مثبطات نظام الإندوثيلين
يلعب نظام الإندوثيلين دورًا مهمًا في تنظيم نغمة الأوعية الدموية وتدفق الدم الإقليمي. من بين الأشكال الإسوية الثلاثة المعروفة، يعتبر الإندوثيلين-1 هو الأكثر نشاطًا. بالإضافة إلى تأثيرات مضيق الأوعية المعروفة، يحفز الإندوثيلين تكاثر وتوليف المصفوفة بين الخلايا، وأيضًا بسبب تأثيره المباشر على نغمة الأوعية الكلوية، ويشارك في تنظيم توازن الماء والكهارل. يتم تحقيق تأثيرات الإندوثيلين من خلال التفاعل مع مستقبلات محددة من النوع A والنوع B، والتي تتعارض وظائفها بشكل متبادل: يحدث تضيق الأوعية من خلال مستقبلات من النوع A، ويحدث توسع الأوعية من خلال مستقبلات من النوع B. في السنوات الاخيرةلقد ثبت أن مستقبلات النوع B تلعب دورًا رئيسيًا في إزالة الإندوثيلين -1، أي. عندما يتم حظر هذه المستقبلات، يتم تعطيل تصفية الإندوثيلين -1 المعتمدة على المستقبل ويزداد تركيزه. بالإضافة إلى ذلك، تشارك مستقبلات النوع B في تنظيم التأثيرات الكلوية للإندوثيلين-1 والحفاظ على توازن السوائل والكهارل، وهو أمر مهم.
حاليا، تم إثبات دور الإندوثيلين في تطور عدد من الأمراض، بما في ذلك. ارتفاع ضغط الدم، قصور القلب الاحتقاني، ارتفاع ضغط الدم الرئوي، أمراض الكلى المزمنة. وقد ثبت وجود علاقة وثيقة بين مستويات الإندوثيلين ومتلازمة التمثيل الغذائي، والخلل البطاني وتصلب الشرايين. منذ التسعينيات ويجري البحث عن مضادات مستقبلات الإندوثيلين المناسبة للاستخدام السريري؛ 10 أدوية ("sentans") معروفة بالفعل بدرجات متفاوتة من الانتقائية لمستقبلات النوع A/B. أظهر أول مضاد غير انتقائي لمستقبلات الإندوثيلين، بوسنتان، في دراسة سريرية على المرضى الذين يعانون من ارتفاع ضغط الدم فعالية خافضة للضغط مماثلة لتلك الخاصة بمثبط الإنزيم المحول للأنجيوتنسين إنالابريل. أظهرت الدراسات الإضافية حول فعالية استخدام مضادات الإندوثيلين في ارتفاع ضغط الدم أهميتها السريرية في علاج ارتفاع ضغط الدم المقاوم وارتفاع مخاطر القلب والأوعية الدموية. تم الحصول على هذه البيانات من تجربتين سريريتين كبيرتين، DORADO (ن = 379) وDORADO-AC (ن = 849)، حيث تمت إضافة الداروسنتان إلى العلاج المركب الثلاثي في المرضى الذين يعانون من ارتفاع ضغط الدم المقاوم. في دراسة DORADO، تم الجمع بين المرضى الذين يعانون من ارتفاع ضغط الدم المقاوم مرض مزمنالكلى والبيلة البروتينية، نتيجة لإضافة الداروسنتان، لم يلاحظ انخفاض كبير في ضغط الدم فحسب، بل لوحظ أيضًا انخفاض في إفراز البروتين. تم تأكيد التأثير المضاد لبروتين البول لمضادات مستقبلات الإندوثيلين لاحقًا في دراسة أجريت على المرضى الذين يعانون من اعتلال الكلية السكريعند استخدام أفوسينتان. ومع ذلك، في دراسة DORADO-AS، لم يتم العثور على أي مزايا في خفض ضغط الدم بشكل إضافي مقارنة بالأدوية المقارنة والعلاج الوهمي، وهو ما كان سببًا لإيقاف إجراء المزيد من الدراسات. بالإضافة إلى ذلك، أظهرت 4 دراسات كبيرة لمضادات الإندوثيلين (بوسنتان، داروسنتان، إنراسينتان) في المرضى الذين يعانون من قصور القلب الاحتقاني نتائج متضاربة، وهو ما تم تفسيره بزيادة تركيزات الإندوثيلين -1. تم تعليق المزيد من الدراسة لمضادات مستقبلات الإندوثيلين بسبب الآثار الضارة المرتبطة باحتباس السوائل (الوذمة المحيطية، الحمل الزائد للحجم). ويرتبط تطور هذه التأثيرات بتأثير مضادات الإندوثيلين على مستقبلات النوع B، مما أدى إلى تغيير البحث عن الأدوية التي تؤثر على نظام الإندوثيلين من خلال مسارات أخرى؛ ومضادات مستقبلات الإندوثيلين لديها حاليًا مؤشر واحد فقط - علاج ارتفاع ضغط الدم الرئوي.
مع الأخذ في الاعتبار الأهمية العالية لنظام الإندوثيلين في تنظيم نغمة الأوعية الدموية، يجري البحث عن آلية أخرى للعمل من خلال الفاسوببتيداز - EPF، الذي يشارك في تكوين الإندوثيلين النشط -1 (الشكل 3). إن حجب الإنزيم المحول للأنجيوتنسين ودمجه مع تثبيط NEP يمكن أن يمنع بشكل فعال تكوين الإندوثيلين -1 ويعزز تأثيرات الببتيد الناتريوتريك. تتمثل مزايا آلية العمل المزدوجة، من ناحية، في منع عيوب مثبطات NEP المرتبطة بتضيق الأوعية المحتمل بوساطة تنشيط الإندوثيلين، ومن ناحية أخرى، يسمح النشاط المدر للصوديوم لمثبطات NEP بالتعويض عن احتباس السوائل المرتبط بـ الحصار غير الانتقائي لمستقبلات الإندوثيلين. Daglutril هو مثبط مزدوج NEP وACE وهو في المرحلة الثانية من التجارب السريرية. أظهرت الدراسات تأثيرات وقائية قلبية واضحة للدواء بسبب انخفاض إعادة تشكيل القلب والأوعية الدموية وتراجع التضخم والتليف.
مثبطات الرينين المباشرة
من المعروف أن مثبطات الإنزيم المحول للأنجيوتنسين وحاصرات مستقبلات ATII تزيد من نشاط الرينين من خلال آلية التغذية المرتدة، وهذا هو السبب وراء عدم فعالية حاصرات RAAS. يمثل رينين الخطوة الأولى في سلسلة RAAS؛ يتم إنتاجه بواسطة الخلايا المجاورة للكبيبات في الكلى. يعزز الرينين، من خلال مولد الأنجيوتنسين، تكوين ATII، وتضيق الأوعية الدموية وإفراز الألدوستيرون، وينظم أيضًا آليات التغذية الراجعة. ولذلك، فإن تثبيط الرينين يسمح للمرء بتحقيق المزيد الحصار الكاملأنظمة RAAS. البحث عن مثبطات الرينين مستمر منذ السبعينيات. لفترة طويلةلم يكن من الممكن الحصول على شكل فموي من مثبطات الرينين بسبب توافرها البيولوجي المنخفض في الجهاز الهضمي (أقل من 2٪). تم تسجيل أول مثبط للرينين مباشر مناسب للإعطاء عن طريق الفم، أليسكيرين، في عام 2007. يتمتع أليسكيرين بتوافر حيوي منخفض (2.6%). فترة طويلةنصف العمر (24-40 ساعة)، طريق القضاء خارج الكلى. ترتبط الديناميكيات الدوائية للأليسكيرين بانخفاض قدره 80% في مستويات ATII. في الدراسات السريرية في المرضى الذين يعانون من ارتفاع ضغط الدم، أدى تناول أليسكيرين بجرعات 150-300 ملغ / يوم إلى انخفاض في ضغط الدم الانقباضي بنسبة 8.7-13 و14.1-15.8 ملم زئبق. على التوالي، وDBP - بنسبة 7.8-10.3 و10.3-12.3 ملم زئبق. . وقد لوحظ تأثير انخفاض ضغط الدم من أليسكيرين في مجموعات فرعية مختلفة من المرضى، بما في ذلك المرضى الذين يعانون من متلازمة التمثيل الغذائي والسمنة. كانت الشدة مماثلة لتأثير مثبطات الإنزيم المحول للأنجيوتنسين وحاصرات مستقبلات ATII، ولوحظ أيضًا تأثير إضافي بالاشتراك مع فالسارتان وهيدروكلوروثيازيد وأملوديبين. أظهر عدد من الدراسات السريرية التأثيرات الوقائية للعضوية للدواء: تأثير مضاد للبروتين في المرضى الذين يعانون من اعتلال الكلية السكري (دراسة AVOID، العدد = 599)، وتراجع تضخم البطين الأيسر في المرضى الذين يعانون من ارتفاع ضغط الدم (دراسة ALLAY، العدد = 465). وهكذا، في دراسة AVOID، بعد 3 أشهر من العلاج باللوسارتان بجرعة 100 ملغ / يوم وتحقيق مستوى ضغط الدم المستهدف (<130/80 мм рт.ст.) при компенсированном уровне гликемии (гликированный гемоглобин 8%) больных рандомизировали к приему алискирена в дозах 150-300 мг/сут или плацебо. Отмечено достоверное снижение индекса альбумин/креатинин в моче (первичная конечная точка) на 11% через 3 мес. и на 20% - через 6 мес. в сравнении с группой плацебо. В ночное время экскреция альбумина на фоне приема алискирена снизилась на 18%, а доля пациентов со снижением экскреции альбумина на 50% и более была вдвое большей (24,7% пациентов в группе алискирена против 12,5% в группе плацебо) . Причем нефропротективный эффект алискирена не был связан со снижением АД. Одним из объяснений выявленного нефропротективного эффекта у алискирена авторы считают полученные ранее в экспериментальных исследованиях на моделях диабета данные о способности препарата снижать количество рениновых и прорениновых рецепторов в почках, а также уменьшать профибротические процессы и апоптоз подоцитов, что обеспечивает более выраженный эффект в сравнении с эффектом ингибиторов АПФ . В исследовании ALLAY у пациентов с АГ и увеличением толщины миокарда ЛЖ (более 1,3 см по данным ЭхоКГ) применение алискирена ассоциировалось с одинаковой степенью регресса ИММЛЖ в сравнении с лозартаном и комбинацией алискирена с лозартаном: −5,7±10,6 , −5,4±10,8, −7,9±9,6 г/м2 соответственно. У части пациентов (n=136) проводилось изучение динамики нейрогормонов РААС, и было выявлено достоверное и значительное снижение уровня альдостерона и активности ренина плазмы на фоне применения алискирена или комбинации алискирена с лозартаном, тогда как на фоне применения монотерапии лозартаном эффект влияния на альдостерон отсутствовал, а на активность ренина - был противоположным, что объясняет значимость подавления альдостерона в достижении регресса ГЛЖ.
بالإضافة إلى ذلك، يتم إجراء سلسلة من الدراسات السريرية للأليسكيرين في علاج أمراض القلب والأوعية الدموية الأخرى لتقييم التأثير على تشخيص المرضى: ALOFT (ن = 320)، رائد الفضاء (ن = 1639)، الغلاف الجوي (ن = 7000). ) دراسات على المرضى الذين يعانون من قصور القلب الاحتقاني، ودراسة ALTITUDE على المرضى الذين يعانون من داء السكري وارتفاع مخاطر الإصابة بأمراض القلب والأوعية الدموية، ودراسة ASPIRE على المرضى الذين يعانون من إعادة التشكيل بعد الاحتشاء.
خاتمة
لحل مشاكل الوقاية من أمراض القلب والأوعية الدموية، يستمر إنشاء أدوية جديدة ذات آلية عمل متعددة ومعقدة، مما يسمح بحصار أكثر اكتمالاً لـ RAAS من خلال سلسلة من آليات تنظيم الدورة الدموية والعصبية الهرمونية. إن التأثيرات المحتملة لهذه الأدوية تجعل من الممكن ليس فقط توفير تأثير إضافي خافض لضغط الدم، ولكن أيضًا تحقيق التحكم في ضغط الدم لدى المرضى المعرضين لمخاطر عالية، بما في ذلك ارتفاع ضغط الدم المقاوم. تظهر الأدوية ذات آليات العمل المتعددة مزايا في تأثير وقائي عضوي أكثر وضوحًا، مما سيمنع المزيد من الضرر لنظام القلب والأوعية الدموية. تتطلب دراسة فوائد الأدوية الجديدة التي تمنع RAAS إجراء المزيد من البحث وتقييم تأثيرها على تشخيص المرضى الذين يعانون من ارتفاع ضغط الدم وأمراض القلب والأوعية الدموية الأخرى.


الأدب
1. كامبل دي جي. تثبيط فازوبيبتيداز: سيف ذو حدين؟ // ارتفاع ضغط الدم. 2003. المجلد. 41. ص383-389.
2. Laurent S.، Schlaich M.، Esler M. أدوية وإجراءات وأجهزة جديدة لارتفاع ضغط الدم // لانسيت. 2012. المجلد. 380. ص591-600.
3. كورتي آر، بورنيت جي سي، رولو جيه إل. وآخرون. مثبطات Vasopeptidase: مفهوم علاجي جديد في أمراض القلب والأوعية الدموية؟ // الدوران. 2001. المجلد. 104. ص 1856-1862.
4. مانجيافيكو إس.، كوستيلو-بويريجتر إل.سي.، أندرسن آي.إيه. وآخرون. تثبيط الإندوببتيداز المحايد ونظام الببتيد الناتريوتريك: استراتيجية متطورة في علاجات القلب والأوعية الدموية // يورو. القلب ج. 2012، دوى:10.1093/eurheartj/ehs262.
5. رولو جي إل، فيفر إم إيه، ستيوارت دي جي. وآخرون. مقارنة مثبطات فازوبيبتيداز، أوماباتريلات، وليسينوبريل على تحمل التمارين والمراضة لدى المرضى الذين يعانون من قصور القلب: تجربة عشوائية IMPRESS // لانسيت. 2000. المجلد. 356. ص 615-620.
6. باكر إم.، كاليف آر. إم.، كونستام إم. إيه. وآخرون. مقارنة بين أوماباتريلات وإنالابريل في المرضى الذين يعانون من قصور القلب المزمن: تجربة أوماباتريلات مقابل إنالابريل العشوائية للمنفعة في تقليل الأحداث (المقدمة) // الدورة الدموية. 2002. المجلد. 106. ص 920-926.
7. وارنر كيه كيه، فيسكونتي جيه إيه، تشامبل إم إم. حاصرات مستقبلات الأنجيوتنسين II في المرضى الذين يعانون من الوذمة الوعائية الناجمة عن مثبطات الإنزيم المحول للأنجيوتنسين // آن. فارماكوثر. 2000. المجلد. 34. ص526-528.
8. كوستيس جي.بي.، باكر إم.، بلاك إتش.آر. وآخرون. أوماباتريلات وإنالابريل في المرضى الذين يعانون من ارتفاع ضغط الدم: تجربة أوماباتريلات لعلاج القلب والأوعية الدموية مقابل إنالابريل (OCTAVE) // صباحا. J. ارتفاع ضغط الدم. 2004. المجلد. 17. ص103-111.
9. عزيزي م.، بيسري أ.، بيرارد إس وآخرون. الحرائك الدوائية والديناميكا الدوائية لمثبط الأوعية الدموية AVE7688 في البشر // كلين. فارماكول. هناك. 2006. المجلد. 79. ص49-61.
10. غو جيه، نوي أ، شاندرا بي وآخرون. الحرائك الدوائية والديناميكا الدوائية لـ LCZ696، مثبط النيبريليسين لمستقبلات الأنجيوتنسين ثنائي المفعول (ARNi) // J. Clin. فارماكول. 2010. المجلد. 50. ص401-414.
11. رويلوب إل إم، دوكات أ، بوم إم وآخرون. تخفيض ضغط الدم باستخدام LCZ696، وهو مثبط جديد ثنائي المفعول لمستقبلات الأنجيوتنسين II والنيبريليسين: دراسة مقارنة نشطة عشوائية مزدوجة التعمية ومضبوطة بالعلاج الوهمي // لانسيت. 2010. المجلد. 375. ص1255-1266.
12. سولومون إس دي، زيلي إم، بيسكي بي وآخرون. مثبط مستقبلات الأنجيوتنسين النيبريليسين LCZ696 في قصور القلب مع الكسر القذفي المحفوظ: تجربة عشوائية محكومة مزدوجة التعمية من المرحلة الثانية // لانسيت. 2012. المجلد. 380(9851). ص1387-1395.
13. ليفين إ.ر. Endothelins // N. Engl. جيه ميد. 1995. المجلد. 333. ص 356-363.
14. داون إن، جودارد جيه، كوهان دي. وآخرون. دور الإندوثيلين -1 في ارتفاع ضغط الدم السريري: بعد 20 عامًا // ارتفاع ضغط الدم. 2008. المجلد. 52. ص452-459.
15. Burnier M.، Forni V. Endothelin مضادات مستقبلات: مكان في إدارة ارتفاع ضغط الدم الأساسي؟ // نيفرول. يتصل. زرع اعضاء. 2011. 0: 1-4. دوى: 10.1093/ndt/gfr704.
16. كروم إتش، فيسكوبر آر جيه، لاكورسيير واي وآخرون. تأثير مضاد مستقبلات الإندوثيلين، بوسنتان، على ضغط الدم لدى المرضى الذين يعانون من ارتفاع ضغط الدم الأساسي. محققو ارتفاع ضغط الدم في بوسنتان // N. Engl. جيه ميد. 1998. المجلد. 338. ص 784-790.
17. ويبر إم إيه، بلاك إتش، باكريس جي وآخرون. خصم انتقائي لمستقبلات الإندوثيلين لتقليل ضغط الدم لدى المرضى الذين يعانون من ارتفاع ضغط الدم المقاوم للعلاج: تجربة عشوائية مزدوجة التعمية وهمي تسيطر عليها // لانسيت. 2009. المجلد. 374. ص1423-1431.
18. باكريس جي إل، ليندهولم إل إتش، بلاك إتش آر وآخرون. نتائج متباينة باستخدام ضغط الدم السريري والإسعافي: تقرير عن تجربة ارتفاع ضغط الدم المقاوم للداروسنتان // ارتفاع ضغط الدم. 2010. المجلد. 56. ص 824-830.
19. مان ج.ف.، جرين د.، جامرسون ك. وآخرون. Avosentan لاعتلال الكلية السكري العلني // J. Am. شركة نفط الجنوب. نيفرول. 2010. المجلد. 21. ص527-535.
20. كالك بي، شاركوفسكا واي، كاشينا إي وآخرون. يمنع إنزيم تحويل الإندوثيلين / مثبط الإندوببتيداز المحايد SLV338 إعادة تشكيل القلب الناتج عن ارتفاع ضغط الدم بطريقة مستقلة عن ضغط الدم // ارتفاع ضغط الدم. 2011. المجلد. 57. ص755-763.
21. نوسبيرجر جيه، فورتزنر جي، جنسن سي وآخرون. قمع أنجيوتنسين II في البشر عن طريق مثبط الرينين النشط نظريًا أليسكيرين (SPP100): مقارنة مع إنالابريل // ارتفاع ضغط الدم. 2002. المجلد. 39(1). P.E1-8.
22. ألريجا ج.، جوزيف ج. رينين وأمراض القلب والأوعية الدموية: طريق مهترئ أم اتجاه جديد؟ // العالم جي كارديول. 2011. المجلد. 3(3). ص72-83.
23. إنجلفينجر جي.آر. أليسكيرين والعلاج المزدوج لمرض السكري من النوع 2 // N. Engl. جيه ميد. 2008. المجلد. 358(23). ص 2503-2505.
24. Pouleur A.S.، Uno H.، Prescott M.F.، Desai A. (للمحققين ALLAY). قمع الألدوستيرون يتوسط تراجع تضخم البطين الأيسر في المرضى الذين يعانون من ارتفاع ضغط الدم // J. نظام رينين أنجيوتنسين-ألدوستيرون. 2011. المجلد. 12. ص483-490.
25. كيلي دي جي، تشانغ واي، مو جي وآخرون. أليسكيرين، وهو مثبط جديد للرينين، يعمل على حماية الكلى في نموذج من اعتلال الكلية السكري المتقدم في الفئران // ديابيتول. 2007. المجلد. 50. ص2398-2404.
يلعب دورا مركزيا في تطور ارتفاع ضغط الدم الكلوي. أي ضرر للحمة الكلوية (التصلب، والخراجات، والندوب، وآفات اعتلال الأوعية الدقيقة، والالتهاب الأنبوبي الخلالي أو الالتهاب الكبيبي) يسبب ضعف التروية الكبيبية ويزيد من إفراز الرينين.
يؤدي فرط رينين الدم إلى تضيق الأوعية الدموية المعتمد على الأنجيوتنسين II بالإضافة إلى احتباس الصوديوم المعتمد على الألدوستيرون. وهكذا الإجمالي المقاومة الطرفية، وحجم الدم المتداول. في 90% من المرضى الذين يعانون من الداء الكلوي بمراحله الأخيرة، يعتمد ارتفاع ضغط الدم على الحجم بطبيعته، وفي 10% يكون العامل الرئيسي هو زيادة نشاط RAS. بالإضافة إلى ذلك، تؤدي المستويات العالية من أنجيوتنسين II إلى حدوث التهاب، وتضخم عضلة القلب، وتلف بطانة الأوعية الدموية، وتكاثر خلايا مسراق الكبيبة، والتليف الخلالي.
إن تناول الصوديوم الغذائي غير المنضبط له تأثير كبير على حجم السائل خارج الخلية وضغط الدم. يمكن أن يحدث احتباس الصوديوم في مرض الكلى المزمن بسبب انخفاض في معدل الترشيح الكبيبي وزيادة في إعادة امتصاصه في الأنابيب، بشكل مستقل ومستقل عن تنشيط RAAS (في التهاب كبيبات الكلى مع المتلازمة الكلوية).
في الأطفال الذين يعانون من ارتفاع ضغط الدم عند غسيل الكلى، عادة ما يكون إدرار البول أقل من المرضى الذين يعانون من ضغط الدم الطبيعي من نفس العمر، ويرتبط زيادة الوزن بين التحلل بشكل معتدل مع زيادة في ضغط الدم بين التحلل (ص = 0.41). يؤدي استئصال الكلية عند الأطفال الذين يخضعون لغسيل الكلى والذين يعانون من ارتفاع ضغط الدم المعتمد على الرينين إلى خفض متوسط ضغط الدم، ويصبح ارتفاع ضغط الدم معتمدًا على الحجم.
إحدى الآليات المهمة لارتفاع ضغط الدم هي زيادة نشاط الجهاز العصبي الودي، والذي يتم ملاحظته في المرضى الذين يعانون من مرض الكلى المزمن وخاصة في الفشل الكلوي المزمن. الآليات الأساسية لهذه الظاهرة ليست واضحة بعد وقد تشمل الإشارات الكلوية الواردة، واضطرابات الدوبامين، وتراكم الليبتين. ليس فقط حصار مستقبلات بيتا، ولكن أيضًا تثبيط الإنزيم المحول للأنجيوتنسين (ACE) قد يقلل من فرط النشاط الودي في مرض الكلى المزمن. يبدو أن نقص تروية الكلى من أي أصل (بما في ذلك الموضعي) يسبب فرط النشاط الودي.
الأدوية المستخدمة في علاج المرضى الذين يعانون من مرض الكلى المزمن يمكن أن تسبب ارتفاع ضغط الدم علاجي المنشأ. على سبيل المثال، يؤدي استخدام الإريثروبويتين لعدة أسابيع إلى ارتفاع ضغط الدم لدى 20٪ من المرضى. تسبب الجلايكورتيكويد احتباس السوائل بسبب نشاط القشرانيات المعدنية. يسبب السيكلوسبورين A زيادة في الشرايين الواردة الكبيبية وتضخم الكبيبات المجاورة مع زيادة لاحقة في إطلاق الرينين والأنجيوتنسين II.
وبالتالي، فإن جميع الأطفال الذين يعانون من مرض الكلى المزمن معرضون لخطر الإصابة بارتفاع ضغط الدم. تشمل المجموعات المعرضة للخطر المرضى الذين يعانون من الداء الكلوي بمراحله الأخيرة، ومتلقي زرع الكلى، والمرضى الذين يعانون من التهاب كبيبات الكلى سريع التقدم.
يبدو أن التشخيص المبكر لارتفاع ضغط الدم مهمة بالغة الأهمية للوقاية من العواقب طويلة المدى لارتفاع ضغط الدم. ولهذا الغرض، من الضروري استخدام طرق الفحص النشطة، لأن الأعراض السريرية لارتفاع ضغط الدم غالبًا ما تكون غائبة.
إن أبسط طريقة فحص لتحديد ارتفاع ضغط الدم هي قياس ضغط الدم بانتظام، على الأقل في كل مرة يتم فيها فحص المريض من قبل الطبيب. يكون تشخيص ارتفاع ضغط الدم صالحًا إذا كانت 3 قياسات سريرية على الأقل لضغط الدم أعلى من النسبة المئوية 95 لعمر وطول معينين. (المرفق 1.). في الوقت الحالي، أصبحت طريقة مراقبة ضغط الدم على مدار 24 ساعة (ABPM) منتشرة على نطاق واسع.
تتيح هذه الدراسة تشخيص "ارتفاع ضغط الدم الخفي"، أي ارتفاع ضغط الدم الخفي. لم يتم اكتشافه خلال القياسات السريرية لضغط الدم لمرة واحدة، على سبيل المثال، في الليل، باستثناء ارتفاع ضغط الدم "المعطف الأبيض"، والذي يحدث حتى عند الأطفال الذين يدخلون المستشفى لفترة طويلة. في الحالة الأخيرة، من المستحسن إجراء ABPM في العيادة الخارجية، عندما يكون الطفل في بيئته المنزلية المعتادة أثناء الدراسة.
يوصى باستخدام ABPM لجميع الأطفال المصابين بمرض الكلى المزمن سنويًا. إذا تم اكتشاف ارتفاع ضغط الدم، فمن الضروري أيضًا إجراء فحص طب العيون (لتقييم حالة أوعية الشبكية) وتخطيط صدى القلب (لاستبعاد الخلل الانقباضي والانبساطي، وتقييم درجة تضخم عضلة القلب). وفي المستقبل، ينبغي إجراء هذه الدراسات مرة واحدة على الأقل في السنة.
الهدف الرئيسي من العلاج الخافضة للضغط هو منع تلف الأعضاء النهائية (خاصة تضخم البطين الأيسر) وإبطاء تطور مرض الكلى المزمن. يشار إلى العلاج الخافض لضغط الدم لجميع الأطفال الذين يعانون من مرض الكلى المزمن المعقد بسبب ارتفاع ضغط الدم حتى تصبح مستويات ضغط الدم أقل من 90 بالمائة بالنسبة للعمر والطول.
يشمل علاج ارتفاع ضغط الدم تعديل نمط الحياة والنظام الغذائي والعلاج الدوائي.
في النظام الغذائي للأطفال الذين يعانون من مرض الكلى المزمن بسبب ارتفاع ضغط الدم، أولاً وقبل كل شيء، من الضروري الحد من تناول الصوديوم إلى 1-2 جم / يوم. يتم تحضير الطعام دون إضافة الملح، حيث يتم تقديمه على جرعات لإضافة الملح إلى الطعام الموجود في الطبق، ويجب استبعاد جميع الأطعمة التي تحتوي على نسبة عالية من الصوديوم (الأطعمة المعلبة والنقانق وخبز الجاودار وغيرها). غالبًا ما يصعب على المرضى تحمل هذا النوع من التقييد، لكن تناول الصوديوم غير المنضبط يقلل بشكل كبير من فعالية العلاج الدوائي الخافض لضغط الدم.
السمنة غير شائعة عند الأطفال المصابين بمرض الكلى المزمن وعادة ما ترتبط بالعلاج بالستيرويد. يساعد الانخفاض التدريجي في وزن الجسم على خلفية اتباع نظام غذائي منخفض السعرات الحرارية والنشاط البدني بجرعات على تطبيع ضغط الدم. من الناحية العملية، يعد استخدام نظام غذائي منخفض السعرات الحرارية أمرًا صعبًا بسبب القيود الغذائية الموجودة مسبقًا لدى الأطفال المصابين بمرض الكلى المزمن، ونادرًا ما يكون فعالاً. ومع ذلك، قد يستفيد الأطفال الذين يعانون من السمنة المفرطة والذين يعانون من احتباس الصوديوم من اتباع نظام غذائي مركب منخفض السعرات الحرارية ومنخفض الصوديوم.
في مرضى ارتفاع ضغط الدم الذين يتلقون RRT، قد تؤدي التغييرات في نظام غسيل الكلى إلى تحسين التحكم في ضغط الدم قبل بدء العلاج الدوائي. في معظم الحالات، يمكن تحقيق تطبيع ضغط الدم لدى مرضى غسيل الكلى من خلال مدة كافية لغسيل الكلى، والمراقبة الدقيقة لتوازن السوائل خارج الخلية، وتحقيق الوزن الجاف بشكل أكثر قوة. يُعتقد أن تقليل الصوديوم الغذائي مع انخفاض الصوديوم يمكن مقارنته من حيث الفعالية بزيادة وقت غسيل الكلى وتحقيق انخفاضات معتدلة في ضغط الدم.
في جميع مراحل مرض الكلى المزمن، أساس العلاج الخافضة للضغط هو العلاج الدوائي. يمكن التحكم في ضغط الدم تحت النسبة المئوية التسعين من خلال العلاج الأحادي في ما لا يزيد عن 75% من الأطفال المصابين بالمرحلة الثانية من مرض الكلى المزمن. في المرضى الآخرين، من الضروري استخدام دواءين أو أكثر. من الصعب تحقيق السيطرة الكافية على ضغط الدم لدى الأطفال الذين يعانون من الداء الكلوي بمراحله الأخيرة، كما أن 50% من الأطفال الذين يخضعون لغسيل الكلى يعانون من ارتفاع ضغط الدم غير المنضبط.
بالنسبة للأطفال المصابين بارتفاع ضغط الدم، يوصى ببدء العلاج بدواء واحد بجرعة علاجية منخفضة أو متوسطة وزيادتها تدريجيًا حتى يتم التحكم في ضغط الدم. في حالة عدم وجود تأثير كاف من العلاج الأحادي، يشار إلى استخدام مزيج من عقارين أو أكثر. الاستثناء هو الحالات الطارئة لارتفاع ضغط الدم، مثل أزمة ارتفاع ضغط الدم، واعتلال الدماغ الناتج عن ارتفاع ضغط الدم، عندما يجب أن يبدأ العلاج بالإعطاء عن طريق الوريد للأدوية حتى يتم تحقيق التأثير السريري.
حاليًا، يتم استخدام مجموعة واسعة من الأدوية في علاج ارتفاع ضغط الدم الشرياني (الجدول 2.1).
بادئ ذي بدء ، يتم استخدام مجموعات الأدوية التالية:
مثبطات الإنزيم المحول للأنجيوتنسين (مثبطات الإنزيم المحول للأنجيوتنسين)
حاصرات مستقبلات الأنجيوتنسين II (ARBs)
حاصرات قنوات الكالسيوم
β - حاصرات الأدرينالية
· مدرات البول
الأدوية الاحتياطية تشمل:
· α β – حاصرات الأدرينالية
α المركزي - الخصوم
مضادات α الطرفية
موسعات الأوعية الدموية الطرفية.
بالنسبة للأطفال الذين يعانون من مرض الكلى المزمن، فمن المستحسن أن يبدأ العلاج باستخدام ACEI أو ARB. هذه الأدوية ليس لها تأثير خافض للضغط فحسب، بل تبطئ أيضًا تطور الفشل الكلوي بشكل أكثر فعالية من الأدوية من المجموعات الدوائية الأخرى. يرجع التأثير الوقائي لحصار RAAS إلى انخفاض ارتفاع ضغط الدم داخل الكبيبات من خلال التمدد الانتقائي للشرايين الصادرة، وانخفاض بروتينية، بالإضافة إلى إضعاف التأثيرات الالتهابية والتصلبية للأنجيوتنسين II. التأثير الإضافي لحصار RAAS هو انخفاض في فرط النشاط الودي.
نظرًا لأن البيلة البروتينية هي عامل مستقل في تطور مرض الكلى المزمن، فإن المرضى الذين يعانون من مرض الكلى المزمن والبيلة البروتينية يجب أن يتلقوا حاصرات RAAS حتى في حالة عدم وجود ارتفاع ضغط الدم. لم تكن هناك مزايا واضحة لاستخدام ARBs على ACEIs. إذا استمرت البيلة البروتينية أثناء العلاج الأحادي، فيمكن استخدام مجموعة من مثبطات الإنزيم المحول للأنجيوتنسين وحاصرات مستقبلات الأنجيوتنسين، لأن هذا المزيج فعال في تقليل البيلة البروتينية وإبطاء تطور مرض الكلى المزمن.
يمنع استخدام مثبطات الإنزيم المحول للأنجيوتنسين وحاصرات مستقبلات الأنجيوتنسين في المرضى الذين يعانون من انخفاض في معدل الترشيح الكبيبي ≥ 20 مل / دقيقة، وفرط بوتاسيوم الدم، وتضيق الشريان الكلوي الثنائي. عند وصف الأدوية من هذه المجموعات للأطفال في المرحلة 3-4 من مرض الكلى المزمن، من الضروري مراقبة مستوى آزوتيميا والبوتاسيوم بعد بدء العلاج ومع كل زيادة في الجرعة. يزيد العلاج بمزيج من مثبطات الإنزيم المحول للأنجيوتنسين وحاصرات مستقبلات الأنجيوتنسين من خطر انخفاض معدل الترشيح الكبيبي وفرط بوتاسيوم الدم. في الأطفال الذين يعانون من الفشل الكلوي المزمن، قد يكون استخدام فوسينوبريل (مونوبريل) مناسبًا، لأنه يتم استقلاب هذا الدواء (على عكس الأدوية الأخرى وACE) بشكل رئيسي في الكبد ولا يتم طرحه في البول وهو أكثر أمانًا للمرضى الذين يعانون من ضعف كبير في وظائف الكلى. وقد لوحظ أن السعال الناجم عن مثبطات الإنزيم المحول للأنجيوتنسين أقل شيوعًا عند الأطفال منه عند البالغين. في حالة حدوث هذا التأثير الجانبي، فمن الممكن استبدال ACEI بـ ARB.
حاصرات ب هي أدوية الخط الثاني لعلاج الأطفال المصابين بارتفاع ضغط الدم الكلوي. يجب استخدام حاصرات بيتا بحذر في حالات قصور القلب والمرضى الذين يعانون من داء السكري بسبب التأثيرات الأيضية السلبية. يمنع استخدام حاصرات ب غير الانتقائية في أمراض الرئة المصحوبة بانسداد القصبات الهوائية. عند الرضع، فإن إعطاء البروبرانولول له تأثير جيد. يسمح الشكل المتخلف لهذا الدواء بتناوله مرة واحدة يوميًا عند الأطفال الأكبر سنًا. ويفضل وصف حاصرات b1 الانتقائية، على سبيل المثال أتينولول، الذي له أيضًا تأثير طويل الأمد.
يشار إلى استخدام حاصرات ب في وجود أعراض فرط نشاط الجهاز العصبي الودي: عدم انتظام دقات القلب، وتضيق الأوعية، وارتفاع معدل ضربات القلب.
تُستخدم حاصرات قنوات الكالسيوم (CCBs) كعلاج مساعد عند الأطفال الذين يعانون من ارتفاع ضغط الدم المقاوم. تعمل أدوية ديهيدروبيريدين (نيفيديبين، أملوديبين، وما إلى ذلك) بشكل رئيسي كموسعات للأوعية. تم تصميم جرعات الأملوديبين لاستخدامها في طب الأطفال ولا تتطلب تعديلًا اعتمادًا على وظيفة الكلى، لكن ثنائي هيدروبيريدين CCBs (نيفيديبين) يزيد الضغط داخل الكبيبات وقد يزيد من بروتينية، وبالتالي لا يوفر تأثيرًا وقائيًا للكلية. مركبات ثنائي الفينيل متعدد الكلور غير ديهيدروبيريدين (مشتقات فينيل ألكيل أمين - فيراباميل ، البنزوديازيبين - ديلتيازيم) لها تأثير إضافي مضاد للبروتين البوليك.
في الدراسات التي أجريت على المرضى المسنين المصابين بداء السكري من النوع 2، أظهرت مركبات ثنائي الفينيل متعدد الكلور التي لا تحتوي على ديجدروبيريدين أنها فعالة في تقليل البيلة البروتينية وضغط الدم وإبطاء تطور مرض الكلى المزمن، وكانت فعاليتها في هذا الصدد مماثلة لمثبط الإنزيم المحول للأنجيوتنسين ليسينوبريل. نظرًا لعدم إجراء دراسات مماثلة بين الأطفال، يجب استخدام مركبات ثنائي الفينيل متعدد الكلور غير ديجدروبيريدين بحذر في مرحلة الطفولة، مع مراعاة آثارها الجانبية (إطالة فترة PQ، عدم انتظام ضربات القلب البطيء).
في الدراسات التي أجريت على المرضى الذين يعانون من داء السكري وارتفاع ضغط الدم والبيلة البروتينية، كان لمزيج مثبط الإنزيم المحول للأنجيوتنسين مع الجيل الثالث من ديهيدروبيريدين CCB، مانيديبين، تأثير إضافي مضاد للبروتين مقارنة بالعلاج الأحادي لمثبط الإنزيم المحول للأنجيوتنسين. لقد ثبت أن المانيديبين له تأثير مفيد على ديناميكا الدم الكلوية والبيلة البروتينية.
يعتبر نيكارديبين عن طريق الوريد هو العلاج المفضل لعلاج أزمة ارتفاع ضغط الدم، خاصة في الحالات التي تكون فيها وظيفة الكلى غير معروفة أو تتغير بسرعة. يمكن استخدام هذا الدواء بأمان حتى عند الأطفال الصغار جدًا المصابين بارتفاع ضغط الدم.
يتم وصف مدرات البول في المقام الأول للمرضى الذين يعانون من احتباس الصوديوم، وفرط حجم الدم، والوذمة، وهي ليست أدوية الخط الأول في علاج ارتفاع ضغط الدم لدى الأطفال المصابين بمرض الكلى المزمن. يجب أن نتذكر أن مدرات البول الثيازيدية تصبح غير فعالة في GFR
يتمتع نظام الرينين-أنجيوتنسين-الألدوستيرون (RAAS) بتأثيرات خلطية مهمة على الجهاز القلبي الوعائي ويشارك في تنظيم ضغط الدم. الرابط المركزي لـ RAAS هو الأنجيوتنسين II (AT II) (المخطط 1)، والذي له تأثير مضيق للأوعية مباشر قوي بشكل رئيسي على الشرايين وتأثير غير مباشر على الجهاز العصبي المركزي، حيث يطلق الكاتيكولامينات من الغدد الكظرية ويسبب زيادة في مقاومة الأوعية الدموية الطرفية، تحفيز إفراز الألدوستيرون مما يؤدي إلى احتباس السوائل وزيادة (BCC)، يحفز إطلاق الكاتيكولامينات (النورإبينفرين) والهرمونات العصبية الأخرى من النهايات الودية. يرجع تأثير AT II على مستويات ضغط الدم إلى تأثيره على توتر الأوعية الدموية، وكذلك من خلال إعادة الهيكلة الهيكلية وإعادة تشكيل القلب والأوعية الدموية. على وجه الخصوص، يعد ATII أيضًا عامل نمو (أو مُعدِّل نمو) للخلايا العضلية القلبية وخلايا العضلات الملساء الوعائية.
المخطط 1. هيكل نظام الرينين أنجيوتنسين-الألدوستيرون
وظائف الأشكال الأخرى من الأنجيوتنسين. ليس للأنجيوتنسين I أهمية كبيرة في نظام RAAS، لأنه يتحول بسرعة إلى ATP، بالإضافة إلى أن نشاطه أقل 100 مرة من نشاط ATP. يعمل الأنجيوتنسين III بشكل مشابه للـATP، لكن نشاطه الضاغط أضعف بأربع مرات من الـATP. يتم تشكيل الأنجيوتنسين 1-7 نتيجة لتحويل الأنجيوتنسين I. وهو يختلف بشكل كبير عن ATP من حيث وظائفه: فهو لا يسبب تأثيرًا ضاغطًا، بل على العكس يؤدي إلى انخفاض في ضغط الدم بسبب لإفراز ADH، وتحفيز تخليق البروستاجلاندين، وإدرار البول.
RAAS له تأثير تنظيمي على وظائف الكلى. يسبب ATP تشنجًا قويًا للشرايين الواردة وانخفاض الضغط في الشعيرات الدموية في الكبيبة، وانخفاض في الترشيح في النيفرون. نتيجة لانخفاض الترشيح، يتناقص إعادة امتصاص الصوديوم في النيفرون القريب، مما يؤدي إلى زيادة تركيز الصوديوم في الأنابيب البعيدة وتنشيط مستقبلات البقعة الكثيفة الحساسة للصوديوم في النيفرون. وفقًا لآلية التغذية الراجعة، يكون ذلك مصحوبًا بتثبيط إطلاق الرينين وزيادة في معدل الترشيح الكبيبي.
يرتبط عمل RAAS بالألدوستيرون ومن خلال آلية التغذية الراجعة. الألدوستيرون هو المنظم الأكثر أهمية لحجم السائل خارج الخلية وتوازن البوتاسيوم. ليس للألدوستيرون تأثير مباشر على إفراز الرينين والـATP، لكن قد يكون له تأثير غير مباشر من خلال احتباس الصوديوم في الجسم. يشارك ATP والكهارل في تنظيم إفراز الألدوستيرون، ويحفز ATP، ويقلل الصوديوم والبوتاسيوم تكوينه.
يرتبط توازن الإلكتروليت ارتباطًا وثيقًا بنشاط RAAS. لا يؤثر الصوديوم والبوتاسيوم على نشاط الرينين فحسب، بل يغيران أيضًا حساسية الأنسجة تجاه ATP. وفي الوقت نفسه يلعب الصوديوم دوراً رئيسياً في تنظيم نشاط الرينين، وفي تنظيم إفراز الألدوستيرون، كما أن البوتاسيوم والصوديوم لهما نفس التأثير.
لوحظ التنشيط الفسيولوجي لـ RAAS مع فقدان الصوديوم والسوائل، وانخفاض كبير في ضغط الدم، مصحوبًا بانخفاض ضغط الترشيح في الكلى، وزيادة نشاط الجهاز العصبي الودي، وأيضًا تحت تأثير العديد من العوامل الخلطية ( فازوبريسين، الهرمون الأذيني المدر للصوديوم، الهرمون المضاد لإدرار البول).
يمكن أن يساهم عدد من أمراض القلب والأوعية الدموية في التحفيز المرضي لـ RAAS، خاصة في ارتفاع ضغط الدم وقصور القلب الاحتقاني واحتشاء عضلة القلب الحاد.
ومن المعروف الآن أن RAS لا يعمل فقط في البلازما (وظيفة الغدد الصماء)، ولكن أيضًا في العديد من الأنسجة (الدماغ، جدار الأوعية الدموية، القلب، الكلى، الغدد الكظرية، الرئتين). يمكن لهذه الأنظمة النسيجية أن تعمل بشكل مستقل عن نظام البلازما، على المستوى الخلوي (تنظيم نظير الصماوي). لذلك، يتم التمييز بين التأثيرات قصيرة المدى لـ ATII، الناتجة عن الجزء المنتشر بحرية في الدورة الدموية الجهازية، والتأثيرات المتأخرة، التي يتم تنظيمها من خلال RAS الأنسجة وتؤثر على الآليات الهيكلية والتكيفية لتلف الأعضاء.
الإنزيم الرئيسي لـ RAAS هو الإنزيم المحول للأنجيوتنسين (ACE)، والذي يضمن تحويل ATI إلى ATII. الكمية الرئيسية من ACE موجودة في الدورة الدموية النظامية، مما يوفر تكوين ATII المتداول والتأثيرات الجيوديناميكية قصيرة المدى. يمكن إجراء تحويل AT إلى ATII في الأنسجة ليس فقط بمساعدة ACE، ولكن أيضًا باستخدام إنزيمات أخرى (الكيماز، والأكسيد الداخلي، والكاثيبسين G، وما إلى ذلك)؛ نعتقد أنهم يلعبون دورًا رائدًا في عمل أنسجة RAS وتطوير التأثيرات طويلة المدى لنمذجة وظيفة وبنية الأعضاء المستهدفة.
إن الإنزيم المحول للأنجيوتنسين مطابق للإنزيم كينيناز II، الذي يشارك في تحلل البراديكينين. البراديكينين هو موسع وعائي قوي يشارك في تنظيم دوران الأوعية الدقيقة ونقل الأيونات. يتمتع البراديكينين بعمر قصير جدًا وهو موجود في مجرى الدم (الأنسجة) بتركيزات منخفضة؛ وبالتالي، فإنه سوف يمارس آثاره كهرمون محلي (باراكرين). يعزز البراديكينين زيادة الكالسيوم داخل الخلايا، وهو عامل مساعد لإنزيم NO المخلق في تكوين عامل استرخاء البطانة (أكسيد النيتريك أو NO). عامل الاسترخاء البطاني، الذي يمنع تقلص العضلات الوعائية وتراكم الصفائح الدموية، هو أيضًا مثبط للانقسام الفتيلي وانتشار العضلات الملساء الوعائية، مما يوفر تأثيرًا مضادًا للتصلب. يحفز البراديكينين أيضًا تخليق PGE2 وPGI2 (بروستاسيكلين) في بطانة الأوعية الدموية - موسعات الأوعية الدموية القوية والعوامل المضادة للصفيحات الدموية.
وبالتالي، فإن البراديكينين ونظام الكينين بأكمله يتعارضان مع RAAS. من المحتمل أن يؤدي حجب الإنزيم المحول للأنجيوتنسين إلى زيادة مستوى الأقارب في أنسجة القلب وجدار الأوعية الدموية، مما يوفر تأثيرات مضادة للتكاثر ومضادة للإقفار ومضادة للتصلب ومضادة للصفيحات. يساعد الكينين على زيادة تدفق الدم وإدرار البول وإدرار البول دون تغيير معدل الترشيح الكبيبي بشكل ملحوظ. PG E2 وPGI2 لهما أيضًا تأثيرات مدرة للبول ومدر للصوديوم ويزيدان من تدفق الدم الكلوي.
نظام الرينين-أنجيوتنسين-الألدوستيرون (RAAS)
ويشارك الجهاز المجاور للكبيبات (JGA) في تنظيم حجم الدم وضغطه. يحفز إنزيم الرينين المحلل للبروتين، المتكون في حبيبات خلايا JGA، تحويل مولد الأنجيوتنسين (أحد بروتينات البلازما) إلى ديكاببتيد أنجيوتنسين I، الذي ليس له نشاط ضاغط. تحت تأثير الإنزيم المحول للأنجيوتنسين (ACE)، يتم تكسيره (بشكل رئيسي في الرئتين والكليتين والدماغ) إلى أوكتابيبتيد أنجيوتنسين II، الذي يعمل كمضيق قوي للأوعية ويحفز أيضًا إنتاج الألدوستيرون بواسطة قشرة الغدة الكظرية. . يعزز الألدوستيرون إعادة امتصاص Na+ في الأنابيب الكلوية ويحفز إنتاج الهرمون المضاد لإدرار البول. ونتيجة لذلك، يتم الاحتفاظ بـ Na+ والماء، مما يؤدي إلى زيادة في ضغط الدم. بالإضافة إلى ذلك، تحتوي بلازما الدم على أنجيوتنسين III (سباعي الببتيد الذي لا يحتوي على حمض الأسبارتيك)، والذي يحفز أيضًا بشكل فعال إطلاق الألدوستيرون، ولكن له تأثير ضاغط أقل وضوحًا من أنجيوتنسين II. تجدر الإشارة إلى أنه كلما زاد تكوين الأنجيوتنسين 2، كلما كان تضيق الأوعية أكثر وضوحًا، وبالتالي زيادة وضوحا في ضغط الدم.
يتم تنظيم إفراز الرينين من خلال الآليات التالية، والتي لا تنفي بعضها بعضًا:
- 1) مستقبلات الضغط في الأوعية الكلوية، والتي تستجيب على ما يبدو للتغيرات في توتر جدار الشرايين الواردة،
- 2) مستقبلات البقعة الكثيفة، والتي تبدو حساسة للتغيرات في معدل دخول أو تركيز كلوريد الصوديوم في الأنابيب البعيدة،
- 3) ردود فعل سلبية بين تركيز الأنجيوتنسين في الدم وإفراز الرينين
- 4) الجهاز العصبي الودي، تحفيز إفراز الرينين نتيجة تنشيط مستقبلات بيتا الأدرينالية للعصب الكلوي.
نظام للحفاظ على توازن الصوديوم. ويشمل معدل الترشيح الكبيبي (GFR) وعوامل الصوديوم (إفراز أيونات الصوديوم في البول). مع انخفاض حجم الدم، ينخفض أيضًا معدل الترشيح الكبيبي (GFR)، مما يؤدي بدوره إلى زيادة إعادة امتصاص الصوديوم في النيفرون القريب. تشمل عوامل إدرار البول مجموعة من الببتيدات ذات خصائص مشابهة واسم شائع - الببتيد المدر للصوديوم (أو الأتريوبيبتيد)، الذي تنتجه عضلة القلب الأذينية استجابة لتوسعها. تأثير الأتريوبيبتيد هو تقليل إعادة امتصاص الصوديوم في الأنابيب البعيدة وتوسع الأوعية.
يشتمل نظام المواد المثبطة للأوعية الكلوية على: البروستاجلاندين، نظام كاليكريين كينين، NO، عامل تنشيط الصفائح الدموية، والذي من خلال تأثيره يوازن بين تأثير قابض الأوعية الدموية للأنجيوتنسين.
بالإضافة إلى ذلك، تلعب العوامل البيئية مثل الخمول البدني والتدخين والإجهاد المزمن والإفراط في استهلاك الملح الغذائي دورًا معينًا في ظهور ارتفاع ضغط الدم (الشكل 1، النقطة 6).
مسببات ارتفاع ضغط الدم الشرياني:
مسببات ارتفاع ضغط الدم الأولي أو الأساسي غير معروفة. ومن غير المرجح أن يفسر سبب واحد مجموعة متنوعة من اضطرابات الدورة الدموية والفيزيولوجية المرضية التي لوحظت في هذا المرض. حاليًا، يلتزم العديد من المؤلفين بنظرية الفسيفساء الخاصة بتطور ارتفاع ضغط الدم، والتي بموجبها يرجع الحفاظ على ارتفاع ضغط الدم إلى مشاركة العديد من العوامل، حتى لو كان أحدها هو السائد في البداية (على سبيل المثال، تفاعل العامل المتعاطف الجهاز العصبي ونظام الرينين أنجيوتنسين-الألدوستيرون).
ليس هناك شك في أن هناك استعداد وراثي لارتفاع ضغط الدم، ولكن الآلية الدقيقة لا تزال غير واضحة. من الممكن أن العوامل البيئية (مثل الصوديوم الغذائي، والأنظمة الغذائية وأنماط الحياة المعززة للسمنة، والإجهاد المزمن) تؤثر فقط على الأفراد الذين لديهم استعداد وراثي.
الأسباب الرئيسية لتطور ارتفاع ضغط الدم الأساسي (أو ارتفاع ضغط الدم)، والذي يمثل 85-90٪ من حالات ارتفاع ضغط الدم، هي كما يلي:
- - تنشيط نظام الرينين أنجيوتنسين-الألدوستيرون بسبب التغيرات في الجينات التي تشفر مولد الأنجيوتنسين أو بروتينات RAAS الأخرى،
- - تنشيط الجهاز العصبي الودي، مما يؤدي إلى زيادة في ضغط الدم بشكل رئيسي عن طريق تضيق الأوعية،
- - تعطيل نقل Na+ عبر أغشية الخلايا لخلايا العضلات الملساء في الأوعية الدموية (نتيجة تثبيط مضخة Na+-K+ أو زيادة نفاذية الغشاء لـ Na+ مع زيادة محتوى Ca2+ داخل الخلايا)،
- - نقص موسعات الأوعية الدموية (مثل NO، ومكونات نظام كاليكريين كينين، والبروستاجلاندين، والعامل الأذيني المدر للصوديوم، وما إلى ذلك).
من بين الأسباب الرئيسية لارتفاع ضغط الدم الناتج عن الأعراض ما يلي:
- - تلف الكلى الثنائي الأولي (الذي قد يكون مصحوبًا بارتفاع ضغط الدم بسبب زيادة إفراز الرينين وتنشيط RAAS مع احتباس الصوديوم والسوائل وانخفاض إفراز موسعات الأوعية) في أمراض مثل التهاب كبيبات الكلى الحاد والمزمن والتهاب الحويضة والكلية المزمن ومرض الكلى المتعدد الكيسات ، الداء النشواني، أورام الكلى، اعتلال المسالك البولية الانسدادي، داء الكولاجين، الخ.
- - أمراض الغدد الصماء (التي قد تكون قابلة للشفاء)، مثل فرط الألدوستيرونية الأولي والثانوي، ومرض ومتلازمة كوشينغ، وتضخم الغدة الدرقية المنتشر (مرض جريفز أو مرض جريفز)، ورم القواتم، وأورام الكلى المنتجة للرينين.
- - الأمراض العصبية، بما في ذلك تلك المصحوبة بزيادة الضغط داخل الجمجمة (الصدمة، الورم، الخراج، النزف)، تلف منطقة ما تحت المهاد وجذع الدماغ المرتبطة بالعوامل النفسية.
- - أمراض الأوعية الدموية (التهاب الأوعية الدموية، وتضيق الشريان الأورطي وغيرها من الحالات الشاذة في الأوعية الدموية)، وكثرة الحمر، وزيادة في حجم الدم ذات طبيعة علاجية (مع الإفراط في نقل منتجات الدم والمحاليل).
مورفولوجية ارتفاع ضغط الدم الشرياني:
شكل حميد من ارتفاع ضغط الدم:
في المراحل المبكرة من ارتفاع ضغط الدم، لا يمكن اكتشاف أي تغييرات هيكلية. في نهاية المطاف، يتطور تصلب الشرايين المعمم.
مع الأخذ في الاعتبار المسار الطويل للمرض، يتم التمييز بين ثلاث مراحل، والتي لها اختلافات شكلية معينة وتتوافق مع المراحل التي اقترحها خبراء منظمة الصحة العالمية (المشار إليها بين قوسين):
- 1) ما قبل السريرية (دورة خفيفة)،
- 2) تغيرات واسعة النطاق في الشرايين (خطورة معتدلة)،
- 3) التغيرات في الأعضاء بسبب التغيرات في الشرايين وتعطيل تدفق الدم في الأعضاء (المسار الشديد) مرحلة ما قبل السريرية.
يتجلى سريريا من خلال ارتفاع ضغط الدم العابر (نوبات ارتفاع ضغط الدم). في المرحلة المبكرة من المرض، يزداد ثاني أكسيد الكربون، ويظل OPSS ضمن الحدود الطبيعية لبعض الوقت، ولكنه غير كافٍ لهذا المستوى من ثاني أكسيد الكربون. ثم، ربما نتيجة لعمليات التنظيم الذاتي، يبدأ OPSS في الزيادة، ويعود ثاني أكسيد الكربون إلى مستوياته الطبيعية.
في الشرايين والشرايين الصغيرة، يتم الكشف عن تضخم طبقة العضلات والهياكل المرنة> سمك تدريجي لجدار الوعاء الدموي مع انخفاض في تجويفه، والذي يتجلى سريريًا في ^ OPSS. بعد مرور بعض الوقت، على خلفية كاتكوليميا، الهيماتوكريت، نقص الأكسجة (عناصر جدران الشرايين والشرايين)، تزداد نفاذية الأوعية الدموية، مما يؤدي إلى التشبع البلازمي لجدار الوعاء الدموي> انخفاض في مرونته وزيادة BPSS. التغيرات المورفولوجية في هذه المرحلة قابلة للعكس تمامًا ومع بدء العلاج الخافض لضغط الدم في الوقت المناسب، من الممكن منع تطور تلف الأعضاء المستهدفة.
في القلب، نتيجة التحميل العابر ^ يحدث تضخم تعويضي معتدل للبطين الأيسر، حيث يكبر حجم القلب وسمك جدار البطين الأيسر ^، وحجم تجويف البطين الأيسر لا يتغير أو قد ينخفض قليلاً - تضخم متحد المركز (يميز مرحلة تعويض نشاط القلب).
مرحلة التغيرات الشريانية الشائعة. يتجلى سريريا من خلال زيادة مستمرة في ضغط الدم.
في الشرايين والشرايين الصغيرة من النوع العضلي، تم الكشف عن مرض زجاجي واسع النطاق، والذي تطور نتيجة تشريب البلازما (نوع بسيط من زجاجي الأوعية الدموية)، أو تصلب الشرايين في الغلالة الوسطى والبطانة الداخلية للشرايين استجابةً لإطلاق البلازما و البروتينات. لوحظ داء الشرايين الهيالينية في الكلى والدماغ وشبكية العين والبنكرياس والأمعاء وكبسولة الغدة الكظرية. تظهر الأوعية الزجاجية مجهريا على شكل أنابيب زجاجية ذات جدران سميكة ولمعة دقيقة، ذات قوام كثيف. يتم اكتشاف كتل يوزينية متجانسة مجهريا في جدار الشرايين، ويمكن تمييز طبقات الجدار عمليا.
في الشرايين المرنة والعضلية المرنة و أنواع العضلاتتطوير: - التليف المرن - تضخم وانقسام الغشاء المرن الداخلي والتصلب - تصلب الشرايين الذي يحتوي على عدد من الميزات:
- أ) أكثر انتشارا، وتشمل الشرايين العضلية،
- ب) تكون اللويحات الليفية ذات طبيعة دائرية (وليست قطعية)، مما يؤدي إلى تضييق أكثر أهمية في تجويف الوعاء الدموي.
في القلب، تزداد درجة تضخم عضلة القلب، ويمكن أن يصل وزن القلب إلى 900-1000 غرام، وسمك جدار البطين الأيسر - 2-3 سم (كور بوفينوم). ومع ذلك ، نظرًا للنقص النسبي في إمدادات الدم (زيادة حجم الخلايا العضلية القلبية ، ومرض الهيالين في الشرايين والشرايين) وزيادة نقص الأكسجة ، يتطور التنكس الدهني لعضلة القلب والتوسع العضلي في التجاويف - تضخم غريب الأطوار في عضلة القلب ، منتشر صغير - تصلب القلب البؤري، وتظهر علامات المعاوضة القلبية.
3) مرحلة التغيرات في الأعضاء بسبب التغيرات في الشرايين واضطراب تدفق الدم في الأعضاء.
يمكن أن تتطور التغيرات الثانوية في الأعضاء المصابة بداء الشرايين الهيالينية غير المصحوبة بمضاعفات وتصلب الشرايين ببطء، مما يؤدي إلى ضمور متني والتصلب اللحمي.
عندما يحدث تجلط الدم أو التشنج أو نخر الفيبرينويد أثناء الأزمة، تحدث اضطرابات الدورة الدموية الحادة - النزيف والنوبات القلبية.
التغيرات في الدماغ:
نزيف بؤري صغير متعدد (نزيف لكل ديابيديسين).
الأورام الدموية هي نزيف مع تدمير أنسجة المخ (نزيف في تمدد الأوعية الدموية الدقيقة ريكسين، والذي يحدث في كثير من الأحيان على خلفية الهيالين مع نخر الفبرينويد لجدار الشرايين المثقوبة الصغيرة في الدماغ، وخاصة النوى تحت القشرية والطبقة تحت القشرية). نتيجة للنزيف، تتشكل الخراجات الصدئة في أنسجة المخ (يرجع اللون إلى الهيموسيديرين).
في الكلى، يتطور تصلب الكلية تصلب الشرايين أو الانكماش الكلوي الأولي، والذي يعتمد على مرض الشرايين الهيالين > الخراب مع التصلب والتصلب الشعري الكبيبي > التصلب اللحمي بسبب نقص الأكسجة لفترة طويلة > ضمور ظهارة الأنابيب الكلوية.
الصورة العيانية: تقلص حجم الكلى بشكل ملحوظ (نوع من الضمور الموضعي الناتج عن نقص إمدادات الدم)، والسطح حبيبات دقيقة وكثيفة، ويظهر القسم ترقق الطبقات القشرية والنخاعية، ونمو الأنسجة الدهنية حول الكلى. الحوض. مناطق التراجع على سطح الكلى تتوافق مع النيفرونات الضامرة، ومناطق الانتفاخ تتوافق مع النيفرونات العاملة في حالة من التضخم التعويضي.
الصورة المجهرية: تكون جدران الشرايين سميكة بشكل كبير بسبب التراكم في الطبقة الداخلية والقشرة الوسطى من كتل الهيالين المتجانسة ضعيفة الأكسجين (في بعض الحالات) مركبات اساسيهلا يتم تمييز جدران الشرايين، باستثناء البطانة،)، يتم تضييق التجويف (حتى الطمس الكامل). تنهار الكبيبات (تنهار)، ويتم استبدال الكثير منها النسيج الضامأو كتل من الهيالين (على شكل "ميداليات" متجانسة ضعيفة الأكسجين). ضمور الأنابيب. يتم زيادة كمية الأنسجة الخلالية. النيفرونات المتبقية متضخمة تعويضيًا.
تصلب الكلية تصلب الشرايين يمكن أن يؤدي إلى تطور الفشل الكلوي المزمن.
الشكل الخبيث لارتفاع ضغط الدم:
نادرة حاليا.
يحدث في المقام الأول أو يعقد ارتفاع ضغط الدم الحميد (أزمة ارتفاع ضغط الدم).
سريريا: مستوى الردياست؟ 110-120 ملم زئبق. الفن، الاضطرابات البصرية (بسبب وذمة القرص الثنائية العصب البصري)، الصداع الشديد وبيلة دموية (أقل شيوعا، انقطاع البول).
مستويات الرينين والأنجيوتنسين II في المصل مرتفعة، وهناك فرط ألستيرونية ثانوي كبير (مصحوبًا بنقص بوتاسيوم الدم).
يحدث في كثير من الأحيان عند الرجال في منتصف العمر (35-50 سنة، ونادرا قبل 30 سنة).
التقدم بسرعة، دون علاج يؤدي إلى تطور الفشل الكلوي المزمن (CRF) والوفاة في غضون 1-2 سنوات.
الصورة المورفولوجية:
مرحلة قصيرة من تشريب البلازما يتبعها نخر الفيبرينويد في جدار الشرايين> تلف بطانة الأوعية الدموية> إضافة تجلط الدم> تغيرات في الأعضاء: الحثل الإقفاري والاحتشاء والنزيف.
من الشبكية: وذمة حليمة العصب البصري الثنائية، مصحوبة بانصباب البروتين ونزيف في الشبكية
في الكلى: تصلب الكلية الخبيث (فارا)، والذي يتميز بنخر الفبرينويد لجدران الشرايين والحلقات الشعرية للكبيبات، وذمة خلالية، ونزيف > تفاعل خلوي وتصلب في الشرايين والكبيبات والسدى، وتنكس البروتين في الظهارة. من الأنابيب الكلوية.
الصورة العيانية: يعتمد مظهر الكلى على مدة المرحلة الموجودة مسبقًا من ارتفاع ضغط الدم الحميد. في هذا الصدد، يمكن أن يكون السطح أملس أو محبب. النزيف النقطي مميز للغاية، مما يعطي الكلى مظهرًا مرقشًا. يؤدي تطور العمليات التصنعية والنخرية بسرعة إلى تطور الفشل الكلوي المزمنو الموت.
في الدماغ: نخر الفيبرينويد لجدران الشرايين مع إضافة تجلط الدم وتطور الاحتشاءات الإقفارية والنزفية والنزيف والوذمة.
يمكن أن تحدث أزمة ارتفاع ضغط الدم - وهي زيادة حادة في ضغط الدم مرتبطة بالتشنج الشرياني - في أي مرحلة من مراحل ارتفاع ضغط الدم.
التغيرات المورفولوجية خلال أزمة ارتفاع ضغط الدم:
تشنج الشرايين: تمويج وتدمير الغشاء القاعدي للبطانة مع ترتيبه على شكل حاجز.
تشريب البلازما.
نخر الفيبرينويد في جدران الشرايين.
نزيف سكري.
الأشكال السريرية والمورفولوجية لارتفاع ضغط الدم:
اعتمادًا على غلبة العمليات الوعائية والتصنعية والنخرية والنزفية والتصلبية في عضو معين، يتم تمييز الأشكال التالية:
شكل القلب - يشكل الجوهر مرض الشريان التاجيالقلب (وكذلك الشكل القلبي لتصلب الشرايين)
شكل الدماغ - يكمن وراء معظم أمراض الأوعية الدموية الدماغية (وكذلك تصلب الشرايين الدماغية)
يتميز الشكل الكلوي بكل من الحاد (تنخر الشرايين - المظهر المورفولوجي لارتفاع ضغط الدم الخبيث) والتغيرات المزمنة (تصلب الكلية الشرياني).
أرز. 1
قائمة مختصرات محاضرة "ارتفاع ضغط الدم"
اه - ارتفاع ضغط الدم الشرياني.
BP - ضغط الدم.
BCC هو حجم الدم المنتشر.
ثاني أكسيد الكربون - النتاج القلبي.
TPVR - إجمالي مقاومة الأوعية الدموية الطرفية.
SV - حجم السكتة الدماغية.
الموارد البشرية - معدل ضربات القلب.
SNS - الجهاز العصبي الودي.
PSNS - الجهاز العصبي السمبتاوي.
RAAS - نظام الرينين أنجيوتنسين-الألدوستيرون.
يوغا - جهاز مجاور للكبيبات.
ACE - الإنزيم المحول للأنجيوتنسين.
GFR - معدل الترشيح الكبيبي.
منظمة الصحة العالمية هي منظمة الصحة العالمية.
CRF - الفشل الكلوي المزمن.








