Дефект межпредсердной перегородки (ДМПП) – это опасное заболевание, характеризующееся врожденным пороком сердца. Этот диагноз означает, что у пациента в сердечной перегородке есть отверстие, а именно между предсердиями, через которое могут свободно проникать потоки крови. Если оно будет маленького размера, то спустя некоторое время дефект может пройти самостоятельно, поскольку отверстие зарастет. ДМПП большого размера не сможет зарасти самостоятельно, поэтому без вмешательства врачей в данном случае будет не обойтись.
Поскольку левая сердечная мышца «сильнее» правой, сердце сквозь образовавшееся отверстие попадает в правое предсердие из левого. Данная кровь содержит большое количество кислорода, поскольку она идет прямо из легких. Потом она смешивается с кровью, в которой практически нет кислорода, а затем опять попадает прямо в легкие. Если размеры отверстия большие, то наблюдается перегрузка кровью правого отдела сердца, а также легких. Если не выполнять никакого лечения, правая часть сердца сильно увеличится в размерах, а миокард начнет гипертрофироваться и со временем совсем ослабеет. Иногда это ведет к застою кровяного потока, что вызывает легочную гипертензию.
Важно: если отверстие находится сверху перегородки – это имеет название вторичный дефект, встречающийся намного чаще первичного, располагающегося внизу перегородки. Границей, отделяющей верхний и нижний отдел друг от друга, является предсердно-желудочковое отверстие. Как первичный, так и вторичный дефект перегородки, могут отличаться разными размерами и варьироваться от мельчайшего отверстия и до полного ее отсутствия.
Симптомы ДМПП
Данный вид врожденного порока сердца у новорожденного ребенка почти не дает никаких внешних признаков. Дефект межпредсердной перегородки в основном наблюдается у взрослых женщин и дает знать о себе уже в зрелом возрасте.
Основные симптомы ДМПП:
- сильное сердцебиение;
- сильные отеки ног и живота;
- кожный покров синюшного оттенка;
- постоянное чувство усталости, которое заметно усиливается после физических нагрузок;
- шумы в сердце;
- инсульт;
- регулярные инфекционные воспаления легких;
- острые нарушения мозгового кровообращения;
- диспноэ или нехватка воздуха, особенно часто возникающая при физической нагрузке.
Данные симптомы болезни показывают то, что у больного присутствует сердечная недостаточность и иные осложнения, которые вызывает дефект межпредсердной перегородки.
Из-за чего возникает ДМПП – причины появления болезни?
До сих пор учеными не выяснены точные причины, вызывающие появление порока сердца. Дефект межпредсердной перегородки у детей, взрослых и пожилых людей часто зависит от нарушения внутриутробного развития - в таком случае заболевание считается врожденным. Однако ученые выдвигают предположения, способные объяснить формирование ВПС, включая дефект межпредсердной перегородки. Свое негативное влияние в данном случае могут оказывать наследственность и неблагоприятная экология. Если в семье у кого-нибудь из родителей наблюдается врожденный или наследственный порок сердца, нужно обязательно пройти генетическое обследование, чтобы выяснить риск развития данного заболевания у будущего малыша.
Можно выделить несколько факторов, способных оказывать влияние на развитие ДМПП во время вынашивания малыша:
- Краснуха. Если будущая мать на ранней стадии беременности, когда у плода формируются все основные органы, перенесла такое вирусное заболевание, как краснуха, у малыша сильно увеличивается риск возникновения различных аномалий, включая дефект межпредсердной перегородки.
- Прием некоторых лекарственных средств, а также употребление алкогольных напитков во время вынашивания малыша, особенно на раннем этапе, повышают возможность аномального развития плода, одним из которых станет порок сердца.
- Также на развитие ВПС негативное влияние могут оказывать ионизирующее излучение, контакт беременной женщины с нитратами и фенолами.
Также существует такое понятие, как незаращение овального окна, через которое обеспечивался кровоток плода в материнской утробе. Чаще всего после появления малыша на свет отверстие самостоятельно затягивается. Если же заращения не наблюдается, можно сказать о том, что у ребенка развивается дефект межпредсердной перегородки.
Какие осложнения могут вызывать ДМПП?
Если небольшие размеры ДМПП у взрослых могут практически не давать симптомов, то порок сердца больших размеров вызывает следующие осложнения:
- Легочная гипертензия. Если не выполнять лечение, кровяной поток переполнит отделы сердца, что ведет к застою крови. Это вызывает появление легочной гипертензии, то есть увеличение давления в малом круге.
- Синдром Эйзенменгера. Иногда развитие легочной гипертензии может закончиться серьезными изменениями в полости легких, что часто происходит после длительной болезни у малого количества больных ДМПП.
- Повышенный риск возникновения инсульта.
- Недостаточность правой сердечной части.
- Учащение сердечного ритма, что вызывает порок.
- Снижение срока жизни.

Как сочетаются беременность и ДМПП?

Если у женщины дефект межпредсердной перегородки небольшого размера, то чаще всего он не оказывает негативного влияния на течение беременности. В противном случае, а также, если у будущей матери присутствуют осложнения ДМПП, существует повышенный риск для здоровья самой женщины. Если же данный порок сердца вызвал такое осложнение, как синдром Эйзенменгера, то женщине лучше совсем отказаться от планирования беременности, ведь это состояние способно привести к летальному исходу.
Также нужно помнить то, что если у одного или обоих взрослых наблюдается врожденный порок сердца, то риск развития данного заболевания у их ребенка значительно возрастает.
Для предотвращения того, что у малыша может развиться дефект межпредсердной перегородки, будущая мама заранее, еще на этапе планирования беременности, должна отказаться от приема некоторых лекарственных средств, которые способны вызвать данный порок сердца.
Диагностика заболевания
При проведении аускультации во время медицинского обследования взрослых, врач может выявить шумы в сердце, которые потребуют дополнительного исследования. К таким способам обследования, которые позволят уточнить диагноз, относятся:
- Рентген грудной клетки. С помощью данного метода диагностики удается определить увеличение размеров сердца, а также присутствие в легких дополнительной жидкости, что подтверждает наличие у пациента сердечной недостаточности.
- УЗИ (Зхокардиография)
- Этот способ исследования полностью безопасен и позволяет правильно оценить состояние и работу сердечной мышцы, а также сердечную проводимость и возможный порок органа.
- Катетеризация. Данный метод диагностики заключается в введении в бедренную артерию контрастного вещества при помощи тонкого катетера. После этого пациенту проводится серия снимков, благодаря которой удается правильно определить давление в камерах сердца, а также оценить его состояние.
- Пульсоксиметрия. С помощью данного метода удается определить наличие кислорода в крови. Чтобы провести данное исследование, больному на кончик пальца прикрепляется датчик, который определяет концентрацию кислорода. Его малое количество говорит о некоторых заболеваниях сердца.
- МРТ. Благодаря методу магнитно-резонансной томографии удается получить полное представление о строении исследуемых тканей и органов, в разрезе по слоям. Одним из преимуществ данной методики является то, что больного не потребуется подвергать облучению. Но это довольно дорогостоящая методика, которая назначается в тех случаях, когда при помощи УЗИ сердца не удается поставить правильный диагноз.

Лечение ДМПП
Если осложнение дефекта перегородки (порок сердца) не несет угрозу жизни и здоровью пациента, то нет нужды проводить немедленное оперативное вмешательство. Его срочность объясняется только присутствием у пациента других врожденных болезней сердца, а также его общим самочувствием. Если ДМПП было диагностировано в раннем детстве, то врачи просто наблюдают за состоянием больного, поскольку отверстие может зарасти самостоятельно. Также бывают случаи, когда этот дефект не пропадает, однако отверстие имеет настолько малые размеры, что оно не доставляет никакого дискомфорта больному, и он ведет обычную жизнь. В таком случае хирургическое вмешательство также не обязательно.
Однако чаще всего при дефекте перегородки требуется вмешательство врачей и хирургическая операция. Большинство врачей рекомендуют делать это в детстве, что позволит больному избежать осложнений здоровья в будущем. Суть хирургической операции заключается в том, что на отверстие накладывается «заплата», которая пресекает попадание крови из одного отдела сердца в другой.
Операционное лечение ДМПП может выполняться методом катетеризации. Катетеризация – это метод лечения, заключающийся во введении через бедренную артерию специального медицинского зонда, конец которого доходит до отверстия в перегородке. Для контролирования хода операции применяется рентгеновское оборудование. При помощи данного зонда на отверстии устанавливается специальная сеточка, которая перекрывает дефект. Спустя некоторое время на заплатке образуется мышечная ткань, закрывающая ДМПП.
Катетеризация имеет ряд своих преимуществ, к которым можно отнести незначительное количество осложнений и недолгое восстановление организма. Также катетеризация считается менее травматичной.
К осложнениям этого метода лечения относится:
- боль, характеризующая порок;
- травмирование сосудов;
- сильное кровотечение;
- инфицирование в месте введения катетера;
- аллергия на вводимое медицинское вещество.
В отличие от катетеризации, иной метод операции (открытое хирургическое вмешательство) делается под наркозом. При проведении операции выполняется небольшой надрез на грудной клетке, больной подключается к «искусственному сердцу», а затем на отверстие устанавливается «заплата». Недостатком методики является долгое восстановление организма и большой риск возникновения осложнений.
Если сравнивать результативность обоих методов хирургического вмешательства, то катетеризация отличается лучшими показателями. Однако это можно объяснить тем, что открытые операции чаще всего назначаются только в самых сложных и запущенных ситуациях.
Также для лечения ДМПП применяется и лекарственная терапия, однако с ее помощью не удается выполнить ее заращение, зато получается смягчить симптомы болезни, а также снизить риск развития послеоперационных осложнений.
Дата публикации статьи: 15.05.2017
Дата обновления статьи: 21.12.2018
Из этой статьи вы узнаете: что такое дефект межпредсердной перегородки, почему он возникает, к каким осложнениям может привести. Как выявляют и лечат этот врожденный .
Дефект межпредсердной перегородки (сокращенно ДМПП) – это один из самых частых врожденных пороков сердца, при котором в перегородке, разделяющей правое и левое предсердие, существует отверстие. При этом пороке из левого предсердия кровь, обогащенная кислородом, попадает напрямую в правое предсердие.
В зависимости от размеров отверстия и существования других пороков, эта патология может или не иметь никаких негативных последствий, или приводить к перегрузке правых отделов сердца, и нарушениям сердечного ритма.
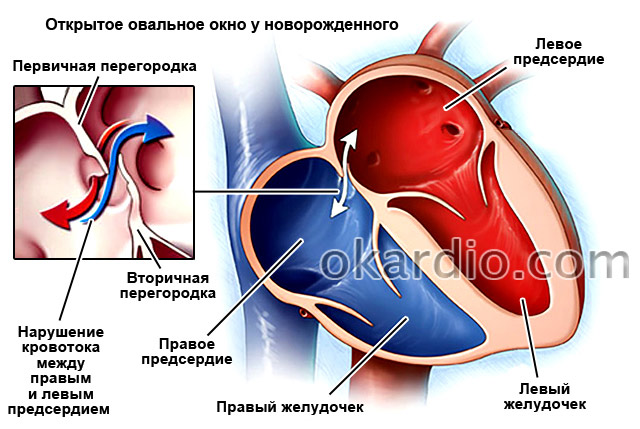
Открытое отверстие в межпредсердной перегородке присутствует у всех новорожденных детей, так как оно необходимо для кровообращения у плода во время внутриутробного развития. Сразу же после родов отверстие закрывается у 75% детей, однако у 25% взрослых оно остается открытым.
Пациенты с наличием данной патологии могут не иметь никаких симптомов в детском возрасте, хотя время их появления зависит от величины отверстия. Клиническая картина в большинстве случаев начинает проявляться с увеличением возраста. В возрасте 40 лет 90% людей с этим пороком, которым не проводилось лечение, страдают от одышки при физической нагрузке, усталости, сердцебиения, нарушений сердечного ритма и сердечной недостаточности.
Занимаются проблемой дефекта в межпредсердной перегородке педиатры, кардиологи и кардиохирурги.
Причины патологии
Межпредсердная перегородка (МПП) разделяет левое и правое предсердия. Во время внутриутробного развития в ней есть отверстие, называемое овальным окном, которое позволяет крови переходить из малого круга в большой, минуя легкие. Так как плод в это время получает все питательные вещества и кислород через плаценту от матери – малый круг кровообращения, основная задача которого состоит в обогащении крови кислородом в легких во время дыхания, ему не нужен. Сразу же после рождения, когда ребенок делает свой первый вдох и расправляет легкие, это отверстие закрывается. Однако так случается не у всех детей. У 25% взрослых наблюдается незакрытое овальное окно.
Дефект может появляться во время внутриутробного развития плода и в других частях МПП. У некоторых пациентов его возникновение может быть связано со следующими генетическими заболеваниями:
Однако у большинства пациентов причину появления ДМПП выяснить не удается.
Прогрессирование болезни
У здоровых людей уровень давления в левой половине сердца значительно выше, чем в правой, поскольку левый желудочек прокачивает кровь по всему организму, тогда как правый – лишь через легкие.
При наличии большого отверстия в МПП кровь из левого предсердия сбрасывается в правое – возникает так называемый шунт, или сброс крови слева направо. Этот дополнительный объем крови приводит к перегрузке правых отделов сердца. Без лечения это состояние может вызвать увеличение их размеров и привести к сердечной недостаточности.
Любой процесс, который повышает давление в левом желудочке, может усилить сброс крови слева направо. Это может быть артериальная гипертензия, при которой увеличивается артериальное давление, или ишемическая болезнь сердца, при которой повышается жесткость сердечной мышцы и снижается ее эластичность. Именно поэтому клиническая картина дефекта МПП развивается у людей старшего возраста, а у детей чаще всего эта патология протекает бессимптомно. Усиление шунта крови слева направо повышает давление в правых отделах сердца. Их постоянная перегрузка вызывает увеличение давления в легочной артерии, которое приводит к еще большей перегрузке правого желудочка.
Этот замкнутый круг, если его не разорвать, может привести к тому, что давление в правых отделах превысит давление в левой половине сердца. Это становится причиной возникновения сброса справа налево, при котором в большой круг кровообращения попадает венозная кровь, которая содержит небольшое количество кислорода. Появление шунта справа налево называют синдромом Эйзенменгера, это считается неблагоприятным прогностическим фактором.
Харктерные симптомы
Размер и расположение отверстия в МПП влияет на симптомы этого заболевания. Большинство детей с ДМПП выглядят полностью здоровыми и не имеют никаких признаков болезни. Они нормально растут и набирают вес. Но большой дефект межпредсердной перегородки у детей может привести к появлению следующих симптомов:
- плохой аппетит;
- плохой рост;
- усталость;
- одышка;
- проблемы с легкими – например, пневмония.

Дефекты средних размеров могут не вызывать никаких симптомов, пока пациент не вырастет и не достигнет среднего возраста. Затем могут появиться следующие признаки:
- одышка, особенно во время физической нагрузки;
- частые инфекционные заболевания верхних дыхательных путей и легких;
- ощущение сердцебиения.
Если дефект МПП не лечить, в дальнейшем у пациента могут появиться серьезные проблемы со здоровьем, включая нарушения сердечного ритма и ухудшение сократительной функции сердца. По мере взросления детей с этим заболеванием у них может повышаться риск развития инсульта, так как тромбы, которые образуются в венах большого круга кровообращения, могут проходить через отверстие в перегородке из правого предсердия в левое и попадать в мозг.
Также со временем у взрослых пациентов с нелеченым большим дефектом в МПП может развиться легочная гипертензия и синдром Эйзенменгера, проявляющиеся:
- Одышкой, которая сперва наблюдается при физической нагрузке, а со временем и в состоянии покоя.
- Усталостью.
- Головокружениями и обмороками.
- Болью или ощущением сдавливания в грудной клетке.
- Отеками на ногах, асцитом (накопление жидкости в брюшной полости).
- Синеватым цветом губ и кожи (цианоз).
У большинства детей с дефектом МПП болезнь обнаруживают и лечат задолго до того, как возникают симптомы. Из-за осложнений, возникающих во взрослом возрасте, детские кардиологи часто рекомендуют закрывать это отверстие в раннем детстве.
Диагностика
Дефект в межпредсердной перегородке может быть обнаружен во время внутриутробного развития или после рождения, а иногда и в зрелом возрасте.
Во время беременности проводятся специальные скрининговые обследования, целью которых является раннее обнаружение различных пороков развития и заболеваний. Наличие дефекта в МПП можно выявить с помощью ультразвукового исследования, создающего изображение плода.
 Ультразвуковое исследование сердца плода
Ультразвуковое исследование сердца плода
После рождения ребенка обычно педиатр при осмотре обнаруживает сердечный шум, вызванный током крови через отверстие в МПП. Наличие этого заболевания не всегда удается выявить в раннем возрасте, как другие врожденные пороки сердца (например, дефект в перегородке, разделяющей правый и левый желудочек). Вызванный патологией шум – тихий, его услышать труднее, чем другие виды сердечных шумов, из-за чего это заболевание может быть выявлено в подростковом возрасте, а иногда и позже.
Если врач слышит и подозревает наличие врожденного порока, ребенка направляют к детскому кардиологу – врачу, который специализируется на диагностике и лечении детских сердечных заболеваний. При подозрении на дефект в межпредсердной перегородке он может назначить дополнительные методы обследования, включая:
- Эхокардиографию – обследование, состоящее в получении изображения структур сердца в режиме реального времени с помощью ультразвука. Эхокардиография может показать направление кровотока через отверстие в МПП и измерить его диаметр, а также оценить, сколько крови через него проходит.
- Рентгенографию органов грудной полости – это диагностический метод, использующий рентгеновские лучи для получения изображения сердца. Если у ребенка есть дефект в МПП, сердце может быть увеличено в размерах, так как правые отделы сердца вынуждены справляться с увеличенным количеством крови. Вследствие легочной гипертензии развиваются изменения в легких, которые можно обнаружить с помощью рентгенографии.
- Электрокардиография (ЭКГ) – запись электрической активности сердца, с помощью которой можно обнаружить нарушения сердечного ритма и признаки увеличенной нагрузки на его правые отделы.
- Катетеризация сердца – это инвазивный метод обследования, дающий очень детальную информацию о внутреннем строении сердца. Через кровеносный сосуд в паху или на предплечье заводится тонкий и гибкий катетер, который осторожно направляется внутрь сердца. Во всех сердечных камерах, аорте и легочной артерии измеряется давление. Для получения четкого изображения структур внутри сердца внутрь него вводится контрастное вещество. Хотя иногда достаточное количество диагностической информации можно получить с помощью эхокардиографии, во время катетеризации сердца можно закрыть дефект МПП с помощью специального устройства.
 Методы диагностики дефекта межпредсердной перегородки
Методы диагностики дефекта межпредсердной перегородки
Методы лечения
После выявления дефекта МПП выбор метода лечения зависит от возраста ребенка, размеров и расположения отверстия, тяжести клинической картины. У детей с очень маленьким отверстием оно может закрыться самостоятельно. Более крупные дефекты сами обычно не закрываются, поэтому их нужно лечить. Большинство из них можно устранить малоинвазивным путем, хотя при некоторых ДМПП необходимо проведение открытой операции на сердце.
Ребенку с небольшим отверстием в МПП, которое не вызывает никаких симптомов, может понадобиться только регулярно посещать детского кардиолога, чтобы убедиться в том, что не появилось никаких проблем. Часто эти маленькие дефекты закрываются сами по себе, без проведения какого-либо лечения, в течение первого года жизни. Обычно у детей с маленькими дефектами в МПП нет никаких ограничений в физической активности.
Если в течение года отверстие в МПП не закрылось само, врачам часто приходится устранять его до достижения ребенком школьного возраста. Это проводится тогда, когда дефект имеет крупные размеры, сердце увеличено в размерах или появились симптомы болезни.
Малоинвазивное эндоваскулярное лечение
До начала 1990-х годов открытые операции на сердце были единственным методом закрытия всех дефектов МПП. Сегодня, благодаря достижениям медицинских технологий, врачи для закрытия некоторых отверстий в МПП используют эндоваскулярные процедуры.
Во время такой малоинвазивной операции врач вводит тонкий и гибкий катетер в вену в паху и направляет его в сердце. Этот катетер содержит подобное зонту устройство в сложенном состоянии, которое называют окклюдером. Когда катетер достигает МПП, окклюдер выталкивают из катетера и закрывают им отверстие между предсердиями. Устройство закрепляют на месте, а катетер извлекают из тела. В течение 6 месяцев над окклюдером растет нормальная ткань.

Для точного направления катетера к отверстию врачи используют эхокардиографию или ангиографию.
Эндоваскулярное закрытие дефекта МПП намного легче переносится пациентами, чем открытые операции на сердце, поскольку для их проведения необходима лишь пункция кожи в месте введения катетера. Благодаря этому облегчается восстановления после вмешательства.
Прогноз после такого лечения прекрасен, оно успешно у 90% пациентов.
Открытые операции на сердце
Иногда дефект в МПП невозможно закрыть эндоваскулярным методом, в таких случаях проводят открытые операции на сердце.
Во время хирургического вмешательства кардиохирург делает большой разрез в грудной клетке, достигает сердца и ушивает отверстие. Во время операции пациент находится в условиях искусственного кровообращения.
Прогноз при открытых операциях на сердце по закрытию дефекта МПП прекрасен, осложнения развиваются очень редко. Пациент проводит в лечебном учреждении несколько дней, затем выписывается домой.
Послеоперационный период
После закрытия дефекта в МПП пациенты наблюдаются кардиологом. Медикаментозная терапия им нужна редко. Врач может проводить наблюдение с помощью эхокардиографии и ЭКГ.
После открытой операции на сердце основное внимание уделяется заживлению разреза грудной клетки. Чем моложе пациент, тем быстрее и легче проходит процесс восстановления. Если у больного появились одышка, повышенная температура тела, покраснение около послеоперационной раны или выделения из нее, следует немедленно обратиться за медицинской помощью.
Пациентам, которым проводилось эндоваскулярное лечение ДМПП, нельзя посещать спортзал или выполнять какие-то физические упражнения в течение недели. Спустя это время они могут вернуться к своему обычному уровню активности, проконсультировавшись перед этим с врачом.
Обычно дети после операции восстанавливаются очень быстро. Но и у них могут возникать осложнения. Немедленно обратиться за медицинской помощью следует в случае появления следующих симптомов:
- Одышка.
- Синий цвет кожи на губах.
- Ухудшение аппетита.
- Отсутствие увеличения веса или его снижение.
- Сниженный уровень активности у ребенка.
- Длительное повышение температуры тела.
- Выделения из послеоперационной раны.
Прогноз
У новорожденных небольшой дефект межпредсердной перегородки часто не вызывает никаких проблем, иногда закрывается без какого-либо лечения. Большие отверстия в МПП часто требуют эндоваскулярного или хирургического лечения.
Важными факторами, влияющими на прогноз, являются размер и расположение дефекта, величина кровотока через него, наличие симптомов болезни.
При своевременном проведении эндоваскулярного или хирургического закрытия дефекта прогноз прекрасный. Если этого не сделать, у людей с большим отверстием в МПП повышается риск развития:
- нарушений сердечного ритма;
- сердечной недостаточности;
- легочной гипертензии;
- ишемического инсульта.
Дефект вторичной части межпредсердной перегородки может быть признаком ряда генетических заболеваний - синдрома Эллиса-Ван Кревельда, синдрома Нунан, синдрома Гольденхара, синдрома Кабуки, синдрома Вильямса и ряда хромосомных аномалий (трисомия 13, 18, 21-й пары, делеции хромосом 1, 4, 4p, 5p, 6, 10p, 11, 13, 17, 18, 22).
Некоторые заболевания матери (диабет, фенилкетонурия, острые лихорадочные болезни во время беременности), а также тератогенные воздействия на плод (антиконвульсанты, алкоголь, нестероидные противовоспалительные препараты) повышают риск возникновения ДМПП.
Причины дефекта перегородки:
В период эмбриогенеза межпредсердная перегородка закладывается из двух тканевых гребней. Один из них растет вверх от области первичного атриовентрикулярного соединения [согласно концепции Van Praagh и Сorsini - от участка левого венозного клапана (sinus venosus)] и называется первичной частью перегородки (septum primum) (нижняя треть перегородки). Он растет из задней части предсердия и затем встречается со вторичной частью перегородки. Вторичная часть (septum secundum) в виде гребня растет от основания сердца (верхней части предсердий) вниз. Между ними в средней трети перегородки находится овальная ямка, и в период внутриутробного развития в этой области функционирует овальное окно, которое является обязательным компонентом нормального внутриутробного кровообращения. Спонтанное закрытие овального окна происходит в первые недели либо месяцы жизни у большинства новорожденных, и обнаружение небольшого отверстия в области овальной ямки в этом возрасте не является основанием для постановки диагноза ДМПП.Дефекты предсердной перегородки представляют собой не закрывшиеся самостоятельно естественные отверстия МПП, возникшие в период закладки органов, либо как крайний вариант - полное недоразвитие одного из ее зачатков.
Типы межпредсердных дефектов:
Дефект вторичной части МПП составляет 80-90% всех ДМПП и локализуется в области овальной ямки либо верхней части перегородки, создавая шунт из левого предсердия в правое. Такой дефект возникает преимущественно из-за избыточной фенестрации или резорбции первичной части перегородки либо недоразвития вторичной части перегородки, а также при сочетании этих факторов. Примерно в 10% случаев ему сопутствует частичный аномальный дренаж легочных вен. ДМПП означает наличие истинной недостаточности ткани предсердной перегородки с сохранением функциональной и анатомической проходимости дефекта. Дефекты вторичной части предсердной перегородки часто называют вторичными ДМПП. Подобные дефекты не следует путать с незаращением овального отверстия. Анатомическая облитерация овального окна, как правило, следует за его функциональным закрытием вскоре после рождения.Дефект вторичной части перегородки может сочетаться с аневризмой МПП. Предположительно это является результатом избыточности ткани клапана овального окна. В таких случаях возможно сочетание с пролапсом митрального клапана и предсердными аритмиями.
К разновидностям дефекта вторичной части МПП также относятся редко встречающиеся дефекты: дефекты венозного синуса (unroofed coronary sinus), которые встречаются редко и составляют 3-4% всех ДМПП. Они располагаются в области соединения МПП с верхней полой веной и значительно реже - в месте впадения нижней полой вены в правое предсердие. При этих дефектах часть крыши коронарного синуса отсутствует, и поэтому кровь шунтируется из левого предсердия в коронарный синус и затем в правое предсердие. Дефекты венозного синуса, возникающие в верхней части МПП вблизи впадения верхней полой вены, нередко сопровождаются аномальным соединением легочных вен, исходящих из правого легкого с верхней полой веной и правым предсердием. Правые легочные вены могут аномально дренироваться в ПП, чаще у места впадения верхней полой вены (впадение правых легочных вен в нижнюю полую вену называется синдромом ятагана).
Дефект первичной части МПП, локализующийся в нижней ее трети. Аномалии типа первичного отверстия представляют собой разновидность дефекта развития эндокардиальных подушечек. Такие дефекты локализуются непосредственно рядом с атриовен-трикулярными клапанами, которые могут быть деформированы и некомпетентны в отношении выполнения своей функции, а иногда они образуют общий предсердно-желудочковый клапан.
Под термином «синдром Лютембаше» описывают редкую комбинацию ДМПП и стеноза левого атриовентрикулярного отверстия (митрального стеноза). Последний развивается как следствие приобретенного ревматического вальвулита.
В число регистрируемых ДМПП не входит открытое овальное окно (дефект в области овальной ямки размером до 0,2 см), которое встречается у 15-30% взрослых и не сопровождается расстройствами гемодинамики, по этой причине не требует лечения и не влияет на продолжительность жизни.
Гемодинамические расстройства
Объем шунтирования крови через межпредсердный дефект зависит от размера дефекта, сосудистого сопротивления в большом и малом круге кровообращения, податливости желудочков. В первые месяцы жизни левый и правый желудочки имеют одинаковую толщину стенки и поэтому одинаково растяжимы в диастоле, вследствие чего сброс слева направо невелик. Позже податливость ПЖ возрастает по мере снижения постнагрузки на него из-за уменьшения легочного сосудистого сопротивления, сброс слева направо через шунт увеличивается и возникает дилатация ПП и ПЖ. Величина сброса крови слева направо через ДМПП зависит от размеров дефекта, относительной податливости желудочков и величин сосудистого сопротивления легочного и системного круга кровообращения.
При небольшом ДМПП давление в левом предсердии превышает давление в правом на несколько миллиметров ртутного столба, тогда как при большом межпредсердном дефекте давления в предсердиях могут стать равными. Шунт крови слева направо приводит к диастолической перегрузке правого желудочка и повышению легочного кровотока. Сопротивление сосудов легких у детей с ДМПП обычно нормальное или понижено, а объемная нагрузка хорошо переносится, хотя легочный кровоток может превышать системный в 3-6 раз. Тем не менее у большинства детей с вторичным ДМПП нет никаких субъективных симптомов. Гиперволемия приводит к легочной гипертензии, но она в течение длительного времени выражена умеренно, а необратимые (обструктивные) изменения легочных сосудов при этом пороке формируются обычно не ранее 2-3-го десятилетия жизни. Во время беременности в связи с возрастанием общего объема плазмы объем шунта на уровне предсердий может значительно увеличиться.
Срок появления симптомов:
Хотя порок существует с рождения, шум появляется спустя несколько месяцев либо не выслушивается совсем. В связи с частым отсутствием шума в сердце и симптомов застойной сердечной недостаточности порок обычно распознают при скрининговых эхокардиографических исследованиях, реже - по транзиторному дистальному цианозу и иногда по парадоксальным тромбоэмболиям.Симптомы дефекта межпредсердной перегородки:
Клиническая картина зависит от возраста больного, размеров дефекта, величины сосудистого сопротивления легких. Большинство пациентов с этим пороком выглядят здоровыми, и родители не предъявляют никаких жалоб. Признаками умеренного сброса крови слева направо могут быть непереносимость повышенной физической нагрузки и утомляемость. В большинстве случаев при аускультации нет шума в сердце, иногда даже при большом ДМПП, поскольку разница давлений между левым и правым предсердием невелика и небольшой градиент на участке сброса не создает слышимого звука. I тон обычно нормальный, иногда может быть расщеплен. Значительное увеличение объема крови, текущей через клапан легочного ствола, приводит к возникновению среднесистолического шума изгнания (так называемому гемодинами-ческому стенозу легочной артерии) во втором и третьем межреберьях слева от грудины. Обычно выслушивается отчетливое и не связанное с дыханием расщепление II тона либо усиление II тона над легочной артерией. Симптомов застойной СН чаще нет, либо они выражены умеренно.При межпредсердном дефекте часто встречается пролапс митрального клапана. Причиной этого может быть компрессия левых отделов сердца из-за увеличения правых. У таких пациентов с ПМК выслушивается голосистолический либо позднесистолический шум на верхушке, часто иррадиирующий в аксиллярную область; может быть слышен среднесистолический клик.
Иногда при очень больших размерах дефекта наблюдаются одышка, тахикардия, гепатомегалия, может появиться сердечный горб, границы сердца расширены вправо, усилена пульсация ПЖ желудочка и может пальпаторно определяться пульсация легочной артерии. В этих случаях не только ПЖ, но и легочная артерия значительно дилатированы, поэтому гемодинамический стеноз клапана ЛА сменяется его недостаточностью и появляется диастолический шум Грэхема-Стилла (шум относительной гемодинамической недостаточности клапана легочной артерии во втором и третьем межреберьях слева от грудины).
У пациентов с общим предсердием наблюдается право-левое шунтирование и цианоз, хотя он обычно выражен слабо.
Тяжелая сердечная недостаточность редко развивается при вторичном ДМПП, лишь у 3-5% больных, и только при очень большом размере дефекта, особенно если это дефект типа венозного синуса (sinus venosus). В этой небольшой группе больных серьезная СН и задержка физического развития возникают в возрасте до 1 года (в половине этих случаев из-за гемодинамических расстройств и еще в половине - из-за сочетанной органной недостаточности вследствие сопутствующих пороков развития). В этой маленькой группе летальность достигает 10%, если не выполнена операция.
Очень редко первым симптомом межпредсердного дефекта бывает эмболический инсульт.
При нераспознанном ДМПП симптомы сердечной недостаточности могут впервые появиться во время беременности в связи с возрастанием объема циркулирующей крови.
Диагностика
На фронтальной рентгенограмме грудной клетки при небольших и средних размерах дефекта изменений может не быть. При больших дефектах возникает усиление легочного рисунка, расширение границ сердечной тени из-за дилатации ПП, ПЖ; легочная артерия расширена и выбухает слева между контуром аорты и ЛЖ.
На электрокардиограмме при небольших дефектах нет изменений. При дефекте большого размера электрическая ось имеет вертикальное положение или отклонена вправо (+95 ... +170?). Если объем шунтирования слева направо составляет более 50% минутного объема малого круга кровообращения, появляются признаки гипертрофии ПЖ и ПП (rsR морфология в V1, подчеркнутый S-зубец в левых грудных отведениях, отсутствие зубца Q в левых грудных отведениях, остроконечный Р-зубец). При любом типе дефекта, особенно при дефекте венозного синуса, может быть удлинен интервал P-R. У более старших детей появляются предсердные аритмии (наджелудочковая экстраси-столия и тахикардия, трепетание предсердий).
Лабораторные данные - общий анализ крови и газовый состав крови в норме.
При допплерэхокардиографии определяются локализация и размер дефекта, направление сброса крови через него, дилатация ПП и ПЖ, ствола ЛА.
Дополнительно при большом дефекте МПП определяются парадоксальное движение МЖП, признаки трикуспидальной регургитации II-III степени, повышение давления в правом желудочке и легочной артерии. При чреспищеводной эхокардиографии могут быть выявлены аномалии легочных вен, ассоциированных с межпредсердным дефектом типа situs venosus.
Катетеризация сердца и ангиокардиография:
Требуется очень редко, в тех случаях, когда наблюдается несоответствие клинических симптомов порока данным инструментальных исследований. В основном применяется с целью оценки степени легочной гипертензии, если она выражена, наличия легочно-системного шунтирования и оценки резистентности легочного сосудистого русла.Естественная эволюция порока
Без оперативного лечения легочная гипертензия прогрессирует, но появление обструктивного поражения сосудов легких (ЛГ III-IV степени) наблюдается со 2-3-го десятилетия жизни, т.е. позже, чем при ДМЖП и ОАП. При нераспознанном межпредсердном дефекте у подростков и взрослых присоединение артериальной гипертензии увеличивает объем лево-правого сброса. В поздней стадии порока происходит значительный рост резистентности сосудов малого круга, что в подростковом возрасте либо после 18 лет приведет к обструктивному поражению сосудов легких и снижению степени лево-правого шунта.Кроме того, из-за дилатации ПП возникают стойкие предсердные аритмии (в том числе мерцательная аритмия). Вследствие серьезной дилатации ПП пациентам угрожают тромбоэмболические осложнения (в первую очередь инсульт). Перечисленные причины ограничивают качество и продолжительность жизни. Правожелудочковая застойная сердечная недостаточность при больших размерах дефекта усиливается во время беременности и может привести к неблагоприятному исходу.
Примерно у 15% больных с дефектами вторичной части перегородки небольшого или среднего размера эти дефекты могут закрыться спонтанно к 4-5 годам жизни либо уменьшиться в размерах настолько, что становятся гемодинамически незначимыми.
Наблюдение до операции
При признаках СН и ЛГ назначаются диуретики и ингибиторы АПФ, при необходимости также дигоксин.
Сроки оперативного лечения:
Показаниями к операции в возрасте до 1 года являются симптомы серьезной сердечной недостаточности и задержка физического развития. Для остальных пациентов оптимальный возраст операции - 2-3 года, даже если симптомов нет или они минимальны.Виды оперативного лечения:
Первую успешную операцию ушивания вторичного ДМПП выполнил 2 сентября 1952 г. хирург F. Lewis в клинике медицинского университета штата Миннесота (США) у 5-летней девочки с большим межпредсердным дефектом в условиях общей гипотермии с периодом пережатия аорты менее 6 мин. Ребенок выздоровел без осложнений и без применения современных методов послеоперационной интенсивной терапии и был выписан из госпиталя через 11 дней. Именно по поводу ДМПП проведена первая в мире операция с использованием искусственного кровообращения, когда врач J. Gibbon 6 мая 1953 г. применил созданный им насосный оксигенатор при закрытии ДМПП.В зависимости от размеров и морфологического типа дефекта в настоящее время применяются следующие операционные методики.
Ушивание либо пластика дефекта в условиях искусственного кровообращения из доступа методом срединной стернотомии либо из правосторонней передней торакотомии.
Окклюзия устройством Амплатцера при правильной форме дефекта и наличии у него окружающего края не менее 0,5 см. Попытки кате-терной окклюзии межпредсердного дефекта начались с 1950-х гг., когда различными устройствами пробовали закрыть дефект без применения искусственного кровообращения. В середине 1970-х гг. доктора Т. King и N Mills запатентовали открытое ими устройство, которое позволяет лечить ДМПП с помощью мини-инвазивной транскатетерной манипуляции без операции с искусственным кровообращением. Т. King также впервые произвел эту манипуляцию при межпредсердном дефекте. В течение последних двух десятилетий произошли значительные изменения в подходах к лечению этого порока - внедрено транскатетерное закрытие вторичного межпредсердного дефекта у значительной части взрослых пациентов и детей. За прошедшие более чем 30 лет были испытаны многие разновидности окклюзирующих устройств. Окклюдер для закрытия ДМПП изготавливается в настоящее время в виде одиночного либо двойного диска из различных материалов и с разными видами катетеров, доставляющих устройство в сердце через магистральные вены.
Транскатетерное закрытие ДМПП во вторичной части применяется в мире и у маленьких детей массой менее 10 кг. Недавно в США началось применение биоабсорбирующих-ся окклюдеров у пациентов в возрасте 2,5-13 лет с хорошим результатом на протяжении 6-12 мес наблюдения. Эти окклюдеры (BioSTAR) относятся к биоинженерным устройствам - они изготовлены из высоко-очищенного ацеллюлярного матрикса, содержащего в своей основе на-тивный интерстициальный коллаген. Технические правила установки и последующего наблюдения биодеградирующих окклюдеров идентичны таковым при установке обычных окклюдеров Амплатцера, за исключением последующей постепенной биодеградации устройства с заменой собственной фиброзной тканью.
При кажущейся простоте этой процедуры существует ряд факторов, влияющих как на возможность, так и на успех ее выполнения. К ним относятся морфологические особенности дефекта, наличие сопутствующих заболеваний, а также ряд индивидуальных признаков, таких как возраст, рост, масса тела. Осложнения встречаются менее чем у 1% больных, к ним относятся перфорация стенки сосуда, сосудистые тромбозы, смещение окклюдером.
Дилатация ПЖ регрессирует с примерно одинаковой скоростью при обеих хирургических техниках. Время пребывания в больнице заметно меньше при транскатетерной процедуре, и реабилитация после выписки короче.
Результат оперативного лечения:
Ранняя операция наиболее эффективна, а при поздно выполненной могут длительно сохраняться уже возникшие до операции легочная ги-пертензия, дилатация правого предсердия и предсердные аритмии.При открытой операции (с искусственным кровообращением) хирургическая летальность не более 0,1%. Осложнения (СССУ, АВ-бло-када) встречаются редко.
При катетерной окклюзии дефекта устройством Амплатцера осложнения встречаются у 3-4% пациентов (эмболии, перфорация стенки сосудов либо сердца, тампонада сердца, аритмии, окклюзии сосудов, неполное закрытие дефекта, резидуальный шунт, неправильное положение устройства со смещением атриовентрикулярных клапанов). Летальность вследствие указанных осложнений менее 1%.
Особенности закрытия ДМПП у детей раннего возраста:
При изолированном ДМПП у пациентов нередко нет клинических симптомов в младенческом возрасте и раннем детстве, поэтому оперативное вмешательство обычно может быть отложено до возраста 2- 4 лет. Однако хорошо известно, что существует небольшая часть детей младшего возраста с ДМПП, требующих более ранней хирургической интервенции, если порок сочетается с хроническими заболеваниями легких либо некоторыми хромосомными аномалиями.В последние годы появляется все больше сообщений об успешном результате транскатетерного закрытия ДМПП даже у детей с массой тела менее 10 кг, с низким числом осложнений. Тем не менее следует помнить, что узкий просвет сосудов, через которые проводится сравнительно ригидный проводник, несущий устройство Амплатцера, влечет за собой более значимый риск сосудистого повреждения, чем у старших детей. Младенцы также имеют более высокий риск повреждения сердца при данной манипуляции. Наследственный тип ДМПП обычно сопровождается относительно малой шириной предсердного края вокруг дефекта, что может помешать установке окклюдера с маленькими дисками либо приведет к эрозии перегородки или необходимости прекращения процедуры.
Из-за маленького размера перегородки попытка установки окклюде-ра может быть неудачной и в связи с дефицитом ткани по краю дефекта, необходимой для фиксации устройства около митрального клапана. Таким образом, чтобы убедиться в безопасности транскатетерной окклюзии, необходимо тщательно оценить все указанные факторы и желательно также обладать опытом выполнения подобных процедур у младенцев. Для больных раннего возраста предложена в настоящее время индивидуальная техника подбора левопредсердного диска.
Врожденный порок сердца, при котором есть отверстие в перегородке, разделяющей предсердные камеры, называется дефектом межпредсердной перегородки (ДМПП). С таким пороком сердца дети не могут нормально переносить нагрузки, у них может сбиваться сердечный ритм. Лечение проводится хирургическими методами.
ДМПП – участок сообщения между камерами сердца. Его следует отличать от открытого овального окна. Последнее выглядит как небольшое овальное окно, которое есть у плода в утробе матери. Существует отверстие потому, что ребенок не использует легкие для дыхания. Когда человек рождается, оно закрывается. У большей половины это происходит на первой неделе жизни, а у других до 6 лет, но у некоторых оно остается на всю жизнь в открытом положении.
ДМПП — патология развития межпредсердной перегородки, которого в норме быть не должно. Если отверстие размером до 4 мм или 5 мм, то оно негативно не сказывается на работе сердца и в целом на здоровье. В данном случае не требуется проводить операцию.
Если размеры от 5 мм и более, то это уже считается пороком сердца. Обычно до 2 лет никаких проблем и симптомов у детей не отмечается, но если дефект размером около 8 мм и до 1 см, тогда у ребенка возникают проблемы в виде отставания в развитии. Появляется одышка, ребенок быстро устает без явных на то причин, часто болеет. В таком случае лечение проводится только хирургическим методом.
Дефект межпредсердной перегородки у детей разделяется на:
- Первичный ДМПП или вторичный.
- Комбинированный.
- Одиночный или множественный.
- Без перегородок.
Вторичный дефект фиксируется, как самостоятельное заболевание или сочетается с прочими пороками сердца, если нарушается формирование и развитие венозного синуса, возникают аномалии легочных вен.
Заболевание делится по локализации на:
- Верхнее.
- Нижнее.
- Заднее.
- Переднее.
Сами отверстия могут быть разных размеров. Если у человека большое отверстие, то симптомы выраженные, а проявление патологии раннее. При среднем отверстии проблема может обнаружиться не в детском возрасте, а в подростковом или взрослом. При малом отверстии заболевание протекает без явных симптомов.
Важно! Патология может развиваться самостоятельно или в сочетании с другими ВПС: ДМЖП, коарктацией аорты и прочими.
При таком заболевании, через дефект большое количество крови попадает в сосуды легких, но поскольку давление невысокое, то и сброс крови небольшой. Легочная гипертензия формируется медленно, как правило, появляется у взрослых людей.
Дополнительно стоит отметить, что дефект может значительно сократиться в размерах или даже закрыться самостоятельно, особенно если размер отверстия составляет меньше 8 мм. В таком случае операцию на сердце можно будет не проводить. Впоследствии такие люди ничем не отличаются от абсолютно здоровых.
Причины
ДМПП – наследственная проблема, форма тяжести зависит от генетики и влияния других вредных факторов. Главная причина ДМПП у новорожденных – сбой в развитии сердца во время эмбриогенеза. Зачастую проблема образовывается в 1 триместре.
Сердце с дефектом и без негоВ норме сердце состоит из нескольких частей, что во время развития правильно становятся и соединяются друг с другом. Если подобный процесс нарушается, то в перегородке образуется дефект.
Вероятные причины ДМПП:
- Плохая экология.
- Наследственная предрасположенность.
- Вирусные заболевания, которые перенесены в период беременности.
- Сахарный диабет.
- Использование лекарств.
- Употребление спиртного
- Наркомания.
- Токсикозы.
- Возраст отца старше 45 лет, а матери – больше 35.
ДМПП нередко находят у детей с синдромом Дауна, заячьей губой или аномалиями почек.
Симптомы
При небольших дефектах зачастую клиника, не обнаруживается, нет серьезных проблем со здоровьем. У новорожденных иногда отмечается цианоз во время плача или беспокойства.
 Цианоз у детей
Цианоз у детей Признаки проблем сердца у детей начинаются в старшем возрасте. Изначально их активность такая же, как у всех детей, но через несколько лет начинается слабость, одышка.
При средних и больших дефектах симптомы возникают уже в первые периоды после рождения. Кожный покров становится бледным, сердце у новорожденных сильно бьется, появляется цианоз, одышка в покое. Малыши плохо питаются, могут отрываться от кормления, чтобы вдохнуть. Во время вскармливаний нередко давятся. Такие дети отстают в развитии и наборе массы тела от других.
Когда ребенку исполняется 3-4 года, может развиться сердечная недостаточность, появляются кровотечения из носа, головокружения, физический труд становится непереносим. Выраженая СН приводит к деформации концевых фаланг пальцев, которые по виду напоминают барабанные палочки. Дети с диагнозом ДМПП часто болеют гриппом и прочими респираторными болезнями.
Важно! У взрослых ДМПП дает такие же симптомы, но проявляются они сильнее и разнообразнее, что вызвано большей нагрузкой на сердце.
Стоит отметить, что если врач ставит диагноз ВПС ДМПП, то такого человека в армию не берут.
Осложнения
Выделяется ряд осложнений, которые могут быть вызваны патологией:
- Эндокардит инфекционный – заболевание спровоцировано инфекцией, развивается из-за сброса крови, который травмирует эндокард.
- Инсульт – частая проблема, когда начинаются осложнения ВПС.
- Аритмия.
- Легочная гипертензия.
- Ишемия – к мышце сердца поступает недостаточно кислорода.
- Ревматизм.
- Вторичная пневмония.
- Сердечная недостаточность в острой форме появляется из-за нарушения работы правого желудочка. При застое крови в брюшной части живот больного начинает вздуваться, пропадает аппетит и появляется рвота.
Любое осложнение влечет за собой высокую смертность и без должной терапии, до 50 лет доживает только половина больных.
Диагностика
При диангостике врач изначально проводит беседу с пациентом, общий осмотр, после чего используются дополнительные способы обследования. При помощи аускультации выявляется расщепление II тона, при выслушивании может отмечаться систолический шум и слабое дыхание.
Для подтверждения диагноза ДМПП используются результаты инструментальных иседований:
- Проводится ЭКГ, на которой видны признаки гипертрофии камер сердца, сбой в проводимости.
- Используется фонокардиография, чтобы подтвердить аускультативные сведения и записать все звуки сердца.
- Делается рентгенография, чтобы выявить изменение форм и размеров сердца, большое количество жидкости в сердце.
 Рентгенограмма грудного отдела
Рентгенограмма грудного отдела - ЭхоКГ позволяет получить данные об аномалиях и их характере, показывает ДМПП, устанавливает локализацию, размеры.
- Катетеризация проводится для измерения давления в сосудах и сердечных камерах.
Это основные методы диагностирования, но могут быть использованы и другие дополнительные способы.
Консервативное лечение
Важно! При малом дефекте отверстие может закрыться само в любое время у младенцев. Если патология не проявляется, а отверстие до 1 см, то операция не проводится, достаточно пристального контроля над ребенком и проведения ЭхоКГ каждый год.
Если у младенца или ребенка в старшем возрасте появляются описанные выше симптомы, то родителям необходимо обратиться к врачу. Лечение проводится хирургическим или консервативным методом.
Если у больного незначимые симптомы, то для терапии используются лекарственные препараты, которые улучшают работу сердца, нормализуют кровоснабжение. Среди используемых препаратов назначается:
- Гликозиды – сокращают частоту сердцебиения, увеличивают саму силу сокращений, приводят в норму АД. Используется «Дигоксин», «Строфантин».
- Диуретики убирают из организма лишнюю жидкость, снижают АД. В особо сложных случаях используются препараты «Лазикс», «Фуросемид», котоые вводятся внутривенно, а в других ситуациях применяются «Спиронолактон» или «Индапамид».
- Улучшают гемодинамику ингибиторы АПФ. Используются «Каптоприл», «Лизиноприл».
- Антиоксиданты укрепляют сосудистые стенки, удаляют из организма свободные радикалы. Используются для профилактики инфаркта и тромбоза. Рекомендуется принимать витамины А, С, Е, цинк и селен.
- Антикоагулянты уменьшают свертываемость крови, останавливают развитие тромбов. Применяется «Варфарин», «Гепарин».
- Кардиопротекторы нужны для защиты миокарда от разрушений, хорошо сказываются на гемодинамике, приводят в норму работу сердца. Эффективным лекарством считается «Панангин», «Милдронат».
Хирургическое лечение
Сегодня самым безопасным и эффективным способом лечения является эндоваскулярная пластика. Такая операция проводится быстро и безболезненно. Используется для лечения детей. В ходе операции пунктируют большие сосуды, через которые к ДМПП подводят специальный «зонтик», после чего открывают его. Через некоторое время он начинает обрастать тканями и закрывает отверстие.
 Эндоваскулярная операция
Эндоваскулярная операция Такая пластика позволяет восстановиться целостность перегородки и прекратить сброс крови. Это самый безопасный и малотравматичный на сегодня способ лечения ВПС. Применяется и другой метод лечения патологии, при которой проводится операция на открытом сердце.
Изначально пациенту вводится анестезия. Снижается температура тела. После этого сердце отсоединяется от кровотока, и пациент подключается к аппарату искусственного кровообращения. Разрезается грудная клетка и полость плевры, затем рассекается перикард. Далее надрезается сердце и убирается дефект. Если отверстие меньше 1,2 см, его просто зашивают. Если дефект больше, он закрывается имплантатом. После проведенного вмешательства ребенок отправляется на 24 часа в реанимацию, а потом на 10 дней – в больничную палату.
Важно! Человек при ДМПП будет жить, но количество лет зависит от размера дефекта, наличия других пороков сердца. Если вовремя диагностировать и вылечить патологию, то прогноз положительный.
Дефект межпредсердной перегородки встречается как изолированная аномалия в 5-10% случаев всех ВПС, а как часть других аномалий – в 30-50%, у лиц женского пола в 2 раза чаще, чем мужского. ДМПП отмечается у 1 ребенка из 1500 родившихся живыми.
Историческая справка
Первое описание сообщения между предсердиями пренадлежит перу Леонардо Да Винчи в 1513 г. Его иллюстрация является первым в истории графическим изображением порока сердца. В последующие годы, начиная с описаний анатомов эпохи Возрождения, во многих источниках имеются сообщения об отверстии в межпредсердной перегородке. Частичный аномальный дренаж легочных вен был описан Винслоу в 1739 г. Первые сведения о клинической диагностике данных пороков появились в 30-х гг. XX ст., а достоверное подтверждение наличия данного порока стало возможным в 40-50-х гг., после введения в практику зондирования полостей сердца. В 1948 г. Murray в Торонто впервые закрыл дефект перегородки у ребенка, используя при этом собственную методику наружного шва, без вскрытия предсердия. В последующие годы различные авторы описывали всевозможные методики закрытия ДМПП без использования искусственного кровообращения. Эти экспериментальные операции проводились редко, при них обычно использовалось наружное охлаждение с временным пережатием полых вен. Пережатие полых вен позволяло вскрыть предсердие и произвести пластику дефекта под контролем зрения.
6 мая 1953 г. Gibbon, первый в мире, произвел закрытие ДМПП с использованием АИК собственной конструкции. Техника операций с использованием искусственного кровообращения постепенно полностью вытеснила методику поверхностной гипотермии с временным пережатием полых вен и, что более важно, привела к тому, что оперативное лечение данных пороков стало простым, безопасным и распространенным.
Эмбриогенез межпредсердной перегородки
На протяжении всего эмбрионального периода, несмотря на развитие двух отдельных частей перегородки, сохраняется сообщение между двумя предсердиями. Оно обеспечивает постоянное шунтирование оксигенированной плацентарной крови в системное кровообращение, преимущественно в направлении развивающейся центральной нервной системы. Этапы развития межпредсердной перегородки подробно описаны Van Mierop. Вначале происходит неполное разделение предсердий тонкостенной перегородкой, передненижний свободный край которой расположен над AV-каналом и покрывается тканью, исходящей из верхней и нижней эндокардиальных подушечек. Перед сращением первичной перегородки с тканью эндокардиальных подушечек вдоль передне-верхнего края первичной перегородки формируются новые фенестрации. Они сливаются, формируя большое вторичное межпредсердное сообщение. Таким образом, и на этом этапе сохраняется ток крови справа налево.
На 7-й неделе развития зародыша в результате инвагинации передне-верхней крыши общего предсердия образуется вторичная перегородка, которая спускается справа от первичной перегородки. Она распространяется кзади и вниз в виде толстостенного мышечного гребня, формируя утолщенный край овального окна. Существует вероятность того, что этот этап может не произойти, в результате чего будет полностью отсутствовать разделение между предсердиями. С точки зрения эмбриологии подобное отсутствие межпредсердной перегородки не является истинным дефектом данной ее части.
Первичная перегородка составляет большую часть межпредсердной перегородки. Ее центральная часть несколько смещена влево и служит заслонкой овального окна. Обе перегородки в этом месте несколько перекрывают друг друга, образуя клапан овального окна. Заслонка вторичной перегородки расположена выпуклостью вверх, а заслонка первичной перегородки – вниз.
В процессе развития перегородки предсердия левый рог венозного синуса формирует коронарный синус, а правый рог синуса становится частью правого предсердия. Инвагинация стенки в области синоатриального соединения формирует правый и левый венозные клапаны. В то время как правый венозный клапан образует рудиментарные клапаны нижней полой вены и коронарного синуса, левый венозный клапан сливается с верхним, задним и нижним краями овальной ямки. На этом этапе происходит выпячивание стенки левого предсердия, формирующее общую легочную вену и большую часть левого предсердия.

Анатомия
Правое предсердие отделяется от левого межпредсердной перегородкой, которая состоит из трех частей различной анатомии и эмбрионального происхождения. Сверху вниз расположены вторичная перегородка, затем первичная и перегородка предсердно-желудочкового канала.
Дефекты межпредсердной перегородки классифицируют по локализации относительно овального окна, эмбриональному происхождению и размеру. Существуют три типа ДМПП:
вторичный;
первичный;
дефект венозного синуса.
Межпредсердное сообщение в области овальной ямки может быть в виде вторичного ДМПП в результате дефицита, перфорации, отсутствия первичной перегородки или следствием недостаточности клапана открытого овального окна, и его часто сопровождают другие пороки сердца, в то время как дефект, называемый обычно первичным ДМПП, образуется в результате недоразвития перегородки предсердно-желудочкового канала. Эта традиционная, но ошибочная терминология возникла из-за отсутствия понимания эмбрионального происхождения дефектов. Вторичный дефект перегородки чаще всего бывает в виде овала различного размера и расположен в центральной ее части. В некоторых случаях в клапане овального окна имеются перфорации различных размеров. Важно диагностировать этот вариант вторичного дефекта, так как попытка нехирургического закрытия специальным устройством даст только частичный эффект.
Нижняя часть перегородки, непосредственно примыкающая к трехстворчатому клапану, является перегородкой предсердно-желудочкового канала, которая вместе с AV-клапанами образуется за счет эндокардиальных подушечек. Дефект данной части перегородки обычно называют первичным ДМПП или, правильнее, частичным предсердно-желудочковым каналом. Дефекты первичной перегородки расположены кпереди от овального окна и непосредственно над межжелудочковой перегородкой и AV-клапанами и сопровождаются расщеплением передней створки митрального клапана с регургитацией или без нее.
Кзади от овального окна расположены так называемые дефекты венозного синуса, которые сочетаются с аномальным дренажем правых легочных вен в правое предсердие, однако фактически легочные вены не впадают в анатомически правое предсердие и евстахиева заслонка может быть ошибочно принята за нижний край дефекта. Правые легочные вены перед впадением в левое предсердие соседствуют с нижней и верхней полыми венами вне пределов межпредсердной перегородки. Отсутствие стенки между легочными и полыми венами получило наименование дефекта синуса верхней или нижней полой вены. С точки зрения эмбриологии и расположения данных дефектов, они не являются истинными ДМПП. Правые легочные вены могут аномально дренироваться в правое предсердие и не быть непосредственно связанными с дефектами перегородки.

Похожая клинико-гемодинамическая картина наблюдается при редкой аномалии – сообщении между коронарным синусом и левым предсердием, или так называемом непокрытом коронарном синусе. Межпредсердным сообщениям в области коронарного синуса часто сопутствуют впадение персистирующей левой верхней полой вены в левое предсердие. Коронарный синус перед впадением в правое предсердие проходит по стенке левого. Дефект в этой части их совместной стенки приводит к образованию аномального межпредсердного соустья, а полное отсутствие стенки определяют как отсутствие свода коронарного синуса.
У 20% больных с вторичным ДМПП и дефектом венозного синуса встречается пролапс митрального клапана.
Открытое овальное окно является нормальным межпредсердным сообщением, которое существует в течение всего фетального периода. Функциональное закрытие овального окна клапаном первичной перегородки происходит после рождения, как только давление в левом предсердии превысит давление в правом предсердии. В течение первого года жизни развиваются фиброзные сращения между лимбом и клапаном, окончательно запечатывая перегородку.
У 25-30% людей анатомического закрытия не происходит, и если давление в правом предсердии превышает левопредсердное, венозная кровь шунтируется в системный круг. Овальное окно с функционирующим клапаном не является ДМПП.
В возрасте между 1 и 29 годами овальное окно открыто приблизительно у 35% людей. У взрослых оно постепенно закрывается, так как в возрасте между 30 и 79 годами встречается у 25% и между 80 и 99 годами – у 20% людей. Открытое овальное окно может быть причиной парадоксальной эмболии тромбом или воздухом. Среди взрослых пациентов с ишемическим инсультом у 40% обнаружено открытое овальное окно, а в контрольной группе – у 10%. Замечена также связь мигрени, ауры и приступов преходящей амнезии с большим право-левым сбросом на предсердном уровне и исчезновение данной симптоматики у половины этих пациентов после закрытия ДМПП.
Точный механизм инсультов при открытом овальном окне неясен. Тромбы и/или вазоактивные вещества могут парадоксально шунтироваться из венозной системы в артериальную, вызывая мозговой инсульт и инфаркт.

Если по каким-то причинам предсердие дилатировано, клапан овального окна не перекрывает лимб, в результате возникновения недостаточности клапана происходит шунтирование крови в течение всего сердечного цикла. Этот механизм называют приобретенным ДМПП.
Аневризма межпредсердной перегородки обычно является результатом избыточности клапана овальной ямки. Аневризма может иметь вид мешкообразного выпячивания или волнистой мембраны, ошибочно принимаемой у взрослых за опухоль правого предсердия. Аневризма чаще всего сочетается с:
открытым овальным окном;
вторичным ДМПП;
пролапсом митрального клапана;
предсердной аритмией;
системной, мозговой или легочной эмболией.
Аневризмы у новорожденных и младенцев могут способствовать спонтанному закрытию вторичных ДМПП. Снижение давления в левом предсердии способствует уменьшению размера аневризмы. Аневризма перегородки является потенциально опасной из-за возможности образования пристеночных тромбов в полости левого предсердия, системной эмболии и эндокардита, поэтому даже при небольших дефектах показано хирургическое вмешательство, несмотря на то, что дефект по размерам меньше тех, при которых показано оперативное вмешательство. На основании многочисленных данных установлено, что после закрытия дефекта катетерным или хирургическим путем и устранения аневризмы системные тромбоэмболии не рецидивировали даже у пациентов с тромбозом глубоких вен и гиперкоагуляцией. Несмотря на очевидную связь тромбоэмболий с открытым овальным окном, кроме закрытия межпредсердного сообщения пациентам повышенного риска показано профилактическое лечение антиагрегатами тромбоцитов, антикоагулянтами.
Синдром Лютамбаше . Этот редкий синдром представляет собой сочетание вторичного ДМПП с митральным стенозом. Lutembacher описал это сочетание в 1916 г. Однако первое упоминание об этом пороке обнаружено уже после публикации Lutembacher. Автором первой публикации, относящейся к 1750 г., был Johonn Friedrich Meckel Senior. Perloff впервые высказал предположение о ревматической этиологии митрального порока, хотя Lutembacher полагал, что эта аномалия имеет врожденное происхождение. Синдром является идеальным показанием для катетерного вмешательства: баллонной дилатации митрального клапана и закрытия ДМПП обтурирующим устройством.
Гемодинамика
Абсолютные размеры дефекта с возрастом увеличиваются в связи с прогрессирующей дилатацией сердца. Шунтирование крови через ДМПП определяется соотношением комплайнса двух желудочков, а не размерами дефекта. Направление сброса крови непосредственно зависит от разницы давлений в предсердиях в течение сердечного цикла. Правый желудочек более растяжим, чем левый, и оказывает меньшее сопротивление заполнению кровью предсердия.
В основном шунтирование происходит слева направо. Небольшой право-левый сброс крови отмечается из нижней полой вены через дефект во время систолы желудочков или во время ранней диастолы.
В младенческом возрасте правый желудочек толстостенный, поэтому шунт крови минимальный. По мере физиологического снижения сопротивления легочных сосудов увеличивается растяжимость правого желудочка и возрастает сброс. У большинства младенцев отсутствует симптоматика, однако у многих детей этого возраста имеют место признаки застойной сердечной недостаточности. Интересно, что гемодинамические показатели, полученные при катетеризации сердца у пациентов с разным клиническим течением, не отличаются. Причина этого неясна. Общее соматическое состояние после закрытия дефекта у них полностью не восстанавливается.

Объём легочного кровотока часто в 3-4 раза выше, чем в норме. Однако давление в легочной артерии и сопротивление легочных сосудов, в отличие от таковых при изолированном ДМПП, повышены незначительно из-за практически нормального давления в левом предсердии и легочных венах.
Обструктивная болезнь легочных сосудов отмечается лишь у 6% пациентов, преимущественно у лиц женского пола. Интересно, что высокое сопротивление легочных сосудов изредка наблюдается и в первом десятилетии жизни, хотя более типично – в 3-5-й декадах жизни.
Обструктивная болезнь легочных сосудов может сопровождаться цианозом. Однако бывают и другие причины синюшности при ДМПП: большой клапан венозного синуса, евстахиев клапан, клапан тебезиевых вен, которые могут отводить кровь из нижней полой вены через дефект в левое предсердие. Эти аномальные клапаны могут быть обнаружены на эхокардиограмме, что важно для исключения неоперабельных случаев. Цианоз может быть при персистенции добавочной левой верхней полой вены, впадающей в расширенный коронарный синус и дренирующей десатурированную кровь через дефект.
У взрослых цианотичных больных специалисты неоднократно сталкивались с проблемой операбельности. Обычно у них были большой межпредсердный дефект, кардиомегалия, легочная гипертензия, недостаточность трехстворчатого клапана и мерцательная аритмия. Можно предположить, что реверсия шунта может быть связана с повышением давления в правом предсердии вследствие выраженной регургитации. Закрытие дефекта в сочетании с анулопластикой и восстановлением синусового ритма с помощью радиочастотной абляции давало хороший гемодинамический и клинический эффект. Необратимая легочная гипертензия встречается редко и этот факт следует учитывать при принятии решений об операции у взрослых тяжелых больных.
Клиника межпредсердной перегородки
В грудном и детском возрасте порок протекает бессимптомно. Наблюдается некоторое отставание в физическом развитии. Основными жалобами старших пациентов являются:
однако почти половина больных, имеющих ДМПП, не высказывают жалоб.
общая слабость;
повышенная утомляемость;
Шум в области сердца выявляется довольно поздно, чаще всего во время профилактических осмотров в школьном возрасте. Выслушивается типичный систолический шум crescendo-decrescendo над легочной артерией, громкостью от 2/6 до 3/6 по шкале Levine. Его появление связано с повышенным током крови на уровне клапана легочной артерии. Вдоль левого нижнего края грудины при тщательной аускультации можно выявить ранний диастолический шум, связанный с повышенным кровотоком на уровне трехстворчатого клапана. Наиболее характерным аускультативным признаком ДМПП является фиксированное расщепление II тона, которое можно определить уже в младенческом возрасте. Интервал между А2 и Р2 постоянен в течение всего дыхательного цикла. Расщепление II тона появляется вследствие замедленного опорожнения правого желудочка и недостаточного давления в легочных сосудах, необходимого для быстрого закрытия полулунного клапана. При развитии легочной гипертензии аускультативная картина изменяется в результате уменьшения или исчезновения лево-правого шунта. Исчезает широкое расщепление II тона, его легочный компонент усиливается, систолический шум становится короче, а диастолический шум исчезает.
У пациентов с гемодинамически значимым ДМПП на обзорной рентгенограмме органов грудной клетки – характерная конфигурация сердца, обусловленная расширением правого предсердия и желудочка, выбухающая дуга легочной артерии, усиленный легочный рисунок. Кардиоторакальный индекс превышает 0,5. С возрастом сердце увеличивается, появляются признаки повышенного давления в легочной артерии. В боковой проекции расширенный правый желудочек заполняет ретростернальное пространство и может выпятить верхнюю треть грудины. Дуга аорты уменьшена, а легочный ствол и его ветви расширены. Легочный рисунок усилен и с возрастом становится более выраженным. Если развивается обструктивная форма гипертензии, главный ствол значительно выбухает, а периферический рисунок становится ослабленным.
На ЭКГ отмечаются признаки гипертрофии правого желудочка в виде правограммы и блокады правой ножки пучка Гиса в 85% случаев. Появление блокады левой ножки пучка Гиса может свидетельствовать о наличии первичного ДМПП. У старших пациентов интервал Р-Я может быть удлинен вплоть до AV-блокады I степени.

Внутрисердечные электрофизиологические исследования обнаружили дисфункцию синусового и атриовентрикулярного узла. Считается, что эти нарушения обусловлены дисбалансом влияния автономной нервной системы на синусовый и атриовентрикулярный узлы. Время прохождения импульса по предсердию удлинено у старших пациентов. У некоторых больных удлинен рефрактерный период правого предсердия. Пациенты с этими нарушениями предрасположены к предсердным аритмиям.
Ведущее значение в диагностике порока занимает ЭхоКГ, которая позволяет точно определить величину, место расположения ДМПП и локализовать место впадения легочных вен. Кроме этого, при ЭхоКГ выявляются такие косвенные признаки ДМПП, как увеличение в размерах и диастолическая перегрузка правого желудочка с парадоксальным движением межжелудочковой перегородки и уменьшение левого желудочка. Допплер-исследование позволяет оценить направление шунта, который происходит преимущественно в фазу диастолы, и давление в легочной артерии.
В сложных случаях, например при недостаточно четких морфологических данных, показано чреспищеводное эхокардиографическое исследование. Оно показано также для диагностики незначительных ДМПП, когда имеются сомнения в целесообразности операции.
В настоящее время для диагностики данного порока катетеризация сердца используется крайне редко. Обычно в ней возникает необходимость при наличии дополнительных сердечных аномалий, значимость которых невозможно установить неинвазивными методами исследования. Зондирование сердца показано пациентам с гипертензией в легочной артерии для определения ЛСС, а также в случаях, когда планируется закрыть дефект катетерным способом.
При больших дефектах давление в правом и левом предсердиях одинаковое. Систолическое давление в правом желудочке обычно составляет 25-30 мм рт.ст. Градиент систолического давления между правым желудочком и легочным стволом составляет 15-30 мм рт.ст. У взрослых давление в легочной артерии умеренно повышено, крайне редко достигает системного уровня. Следует заметить, что у взрослых больных с гипертензией измеренная величина давления в легочной артерии не может быть использована для вычисления достоверного сопротивления легочных сосудов из-за сопутствующей недостаточности трехстворчатого клапана. Снижение сатурации артериальной крови также не является надежным маркером обструкции легочных сосудов. Поэтому специалисты пришли к выводу, что принятие решения в пользу операции без катетеризации на основе оценки клиники и неинвазивных методов исследования сопряжено с меньшей вероятностью ошибки, чем ориентация на «объективные» данные катетеризации.
Естественное течение
У 80-100% больных, у которых порок диагностирован в возрасте до 3 мес., дефект до 8 мм спонтанно закрывается к 6 мес. жизни. При диаметре более 8 мм спонтанное закрытие не происходит. У большинства пациентов в детском возрасте отсутствуют симптомы, у младенцев могут быть признаки сердечной недостаточности, хорошо поддающиеся медикаментозной терапии. На 2-3-й декаде жизни появляются признаки легочной гипертензии и сердечной недостаточности. Выраженная кардиомегалия является типичным признаком «старого» ДМПП. Она сопровождается развитием недостаточности митрального и трехстворчатого клапанов. После 40 лет, особенно у лиц женского пола, в клинической картине порока превалируют явления застойной сердечной недостаточности. Вне зависимости от операции у взрослых могут возникнуть предсердная экстрасистолия, трепетание или мерцание предсердий. Последняя возникает у 15% 40-летних и у 60% 60-летних пациентов. Трепетание предсердий и мерцательная аритмия в возрасте до 40 лет встречаются лишь у 1% больных. Предсердным аритмиям способствует растяжение правого, а затем и левого предсердия. В редких случаях наблюдается парадоксальная эмболия системных сосудов, в том числе мозга.
При некорригированном ДМПП больные обычно доживают до зрелого возраста. Однако продолжительность их жизни снижена. Четверть пациентов умирают до 27 лет, половина не доживает до своего 36-летия, три четверти – до 50 лет и 90% – до 60 лет. Основной причиной смерти является сердечная недостаточность.
В дохирургический период нет необходимости ограничивать физические нагрузки. Профилактика инфекционного эндокардита не показана, если нет сопутствующего пролапса митрального клапана. Младенцам с сердечной недостаточностью рекомендуется медикаментозное лечение из-за его высокой эффективности и возможного спонтанного закрытия дефекта.

Хирургическое лечение межпредсердной перегородки
Показанием к хирургическому лечению является наличие шунта слева направо при Qp/Qs > 1,5:1. Некоторые специалисты считают вмешательство показанным и при меньших объемах шунта из-за риска парадоксальной эмболии и мозговых осложнений. Высокое ЛСС является противопоказанием к хирургическому лечению.
При отсутствии сердечной недостаточности операцию откладывают до 3-4-летнего возраста. Если порок проявляется застойной сердечной недостаточностью, которая устойчива к медикаментозному лечению, или если кислород и другая терапия необходимы в связи с сопутствующей бронхолегочной дисплазией, вмешательство выполняют в младенческом возрасте.
Закрытие ДМПП хирургическим путем производят в условиях искусственного кровообращения. С одинаковым успехом используют различные доступы:
срединную стернотомию;
частичную стернотомию;
правостороннюю торакотомию.
Малый риск вмешательств позволяет хирургам импровизировать в целях снижения инвазивности и достижения косметического эффекта.
Для уменьшения частоты различных неврологических осложнений операцию обычно выполняют в условиях умеренной гипотермии, хотя в некоторых центрах ее предпочитают проводить при нормотермии. Обычно выполняют операцию в условиях искусственной фибрилляции без наложения зажима на восходящую аорту. Пунктируют аорту и стараются держать левые отделы сердца заполненными кровью для профилактики воздушной эмболии.
Техника закрытия простых ДМПП
В последнее время выполняют канюляцию обеих полых вен через ушко правого предсердия, которое обычно расширено в результате хронической объемной перегрузки. При наличии персистирующей левой верхней полой вены ее можно канюлировать изнутри полости правого предсердия или использовать для ее дренажирования кардиотомический отсос. Когда имеется вена, соединяющая обе полые вены, левую можно пережать турникетом на время коррекции.
После атриотомии оценивают величину дефекта, его взаимоотношение с коронарным синусом, местом впадения легочных и полых вен, а также с треугольником Коха, где содержатся элементы проводящей системы сердца. Чаше всего дефект расположен в области овальной ямки. Иногда межпредсердное сообщение представлено множественными перфорациями истонченной первичной перегородки, частично покрывающей овальную ямку. Эту сетчатую структуру следует иссечь, чтобы фиксировать заплату к более прочной ткани. Благодаря овальной форме большинство дефектов можно закрыть простым ушиванием двухрядным непрерывным проленовым швом. Если дефект большой или имеет округлую форму, следует использовать заплату из аутоперикарда, не обработанного глютаральдегидом. В некоторых случаях, в частности при повторных операциях либо после перенесенного эндокардита, можно использовать заплату из синтетического материала. Следует обратить внимание на возможность прорезывания швов или отрыва нижнего полюса заплаты, если она была фиксирована к истонченной первичной перегородке. Кроме реканализации дефекта может произойти шунтирование крови из нижней полой вены в левое предсердие из-за нависания над образовавшимся низким дефектом евстахиевой заслонки. В раннем опыте было несколько таких эпизодов послеоперационного цианоза, потребовавших реоперации. Поэтому нижний дефект венозного синуса следует закрывать исключительно заплатой.
После ушивания стенки предсердия катетер в верхней полой вене выводят в полость предсердия для улучшения венозного дренажа. Воздух из левых камер сердца эвакуируют через пункционное отверстие в аорте. В подшивании электродов, как правило, нет необходимости, за исключением случаев аритмии или нарушения AV-проводимости.
Закрытие ДМПП заплатой с клапаном
При коррекции некоторых врожденных пороков целесообразно оставить небольшое межпредсердное сообщение для разгрузки правых отделов сердца и увеличения притока крови в недогруженный левый желудочек. Показанием для сохранения небольшого межпредсердного дефекта является ожидаемое послеоперационное повышение давления заполнения правого желудочка. Оно может возникнуть при выраженной гипертрофии стенок или гипоплазии правого желудочка, остаточной фиксированной легочной гипертензии, правожелудочковой гипертензии вследствие не устраненного стеноза легочной артерии и возможных легочных гипертонических кризов. Повышенная жесткость правого желудочка во многих случаях имеет преходящий характер, поэтому возникла идея закрывать межпредсердный дефект заплатой с клапаном, открывающимся в левое предсердие, если давление в правом предсердии превышает левопредсердное. При улучшении диастолической функции правого желудочка давление в правом предсердии становится ниже, чем в левом, и клапан закрывается. Таким способом можно избежать возникновения лево-правого шунта, требующего повторного вмешательства.
Конструкция такого клапана представляет собой двойную заплату с 4-5-мм отверстием в центре основной заплаты. Дополнительная заплата служит в качестве запирательного элемента.

Закрытие ДМПП катетерным способом
Закрытие вторичного ДМПП катетерным способом имеет 30-летнюю историю. В 1976 г. King и соавторы сообщили о первом успешном закрытии вторичного ДМПП двойным зонтиком, доставляемым к дефекту с помощью катетера. Предложенные авторами имплантаты были довольно жесткими, для их постановки требовались проводники большого размера, и они не были разрешены к использованию в клинической практике. С тех пор совершенствовалась конструкция и техника доставки устройства. Это относится также к двойным зонтикам Rashkind и их модифицированной Lock версии, которая из-за своего внешнего вида получила название clamshell. Недостатками этих конструкций были возможность закрытия дефекта размерами до 22 мм и необходимость системы доставки диаметром 11 Fr. Имплантаты Cardio SEAL являются очередным вариантом двойных зонтиков с так называемыми многосуставными спицами, что препятствует их поломке, связанной со старением материала. Использование имплантатов данного вида весьма эффективно при множественных ДМПП, аневризме межпредсердной перегородки и незначительных по размерам центрально расположенных дефектов. Эти имплантаты выгодно отличаются низким профилем и небольшим содержанием металла. К следующему поколению Cardio SEAL относится имплантат Starflex, который имеет дополнительный автоматический центрирующий механизм. В последние годы число имплантатов, предназначенных для пластики ДМПП, стремительно увеличивается.
В настоящее время на рынке представлены следующие модели: пуговчатые имплантаты, ASDOS, «волосы ангела» Даса и Amplatzer Septal Occluder, разработанные коллективом проф. Амплатца в 1997 г.. Последний имплантат, несмотря на его недавнее появление на рынке, получил всеобщее признание и является единственным разрешенным Комиссией по пищевым и лекарственным препаратам для клинического применения в США. Характеристики ASO максимально приближены к идеальным требованиям: в отличие от других имплантатов он центруется автоматически, легко складывается и повторно раскладывается даже при отхождении проксимального диска, для его доставки используются тонкие длинные интродъюсеры, что позволяет применять их у детей младшего возраста. Он хорошо визуализируется при чреспищеводной ЭхоКГ, что дает возможность использовать ее в качестве мониторинга во время проведения процедуры. ASО состоит из нитиноловой сети в виде двух дисков, соединенных между собой более узкой перемычкой – «талией».
Имплантат выпускается различных размеров. Размер ASO равен диаметру его «талии» и подбирается соответственно величине растянутого дефекта. Эту величину устанавливают во время зондирования полостей сердца с использованием калибровочных катетеров. Венозным путем ASO доставляют через просвет интродъюсера в полость левого предсердия. Там освобождают дистальный диск имплантата. После его подтягивания на уровне межпредсердной перегородки высвобождают перемычку имплантата, которая полностью перекрывает ДМПП, затем освобождают проксимальный диск. Во время проведения процедуры имплантат постоянно соединен с простым механизмом, напоминающим шуруп, предназначенным для его высвобождения. Поэтому при необходимости он может быть втянут обратно в интродъюсер и повторно выдвинут, например при ошибочном открытии обоих дисков в полости левого или правого предсердий. Дефекты, подлежащие чрескожному закрытию, должны иметь плотные края, за которые может крепиться имплантат. Особенно это относится к нижнему краю дефекта, который расположен вблизи предсердно-желудочковых клапанов и устьев легочных и системных вен. На рентгенограмме можно видеть окклюдер, закрывшийся ДМПП.
Результаты закрытия ДМПП при помощи ASO хорошие. Полная окклюзия дефекта отмечается у 95% больных спустя 3 мес. после процедуры, в более отдаленные сроки этот процент становится еще выше. С помощью этой техники в пределах диаметра устройства могут быть закрыты близко расположенные множественные дефекты, находящиеся на расстоянии до 7 мм друг от друга. При наличии двух дефектов, расположенных на более значительном расстоянии друг от друга, они могут быть закрыты двумя отдельными имплантатами.
К потенциальным осложнениям, которые могут возникать при чрескожной пластике ДМПП при помощи ASO, относятся эмболия и преходящее нарушение ритма сердца, однако вероятность этих осложнений крайне мала.

Послеопрационное лечение
После неосложненной операции по поводу ДМПП пациенту проводят типичное лечение. В послеоперационном периоде у пациентов старшего возраста могут возникнуть проблемы с нормализацией функции сердца; данное состояние обусловлено как перегрузкой правого желудочка и гипертензией в системе легочной артерии, так и формирующейся с возрастом левожелудочковой недостаточностью, в основном за счет возрастных изменений коронарных сосудов. Но даже в этих случаях возможна ранняя экстубация пациента с продленным мониторингом основных показателей гемодинамики. Всем пациентам показана коррекция объема циркулирующей крови, при правильном проведении которой можно обойтись без инфузии катехоламинов. При использовании синтетической заплаты для пластики дефекта рекомендовано в послеоперационном периоде назначать антикоагулянты, а затем в течение 6 мес. после операции – антиагрегаты. При пластике дефекта заплатой из аутоперикарда отсутствует необходимость в назначении антикоагулянтов.
Потенциальный риск при коррекции ДМПП обусловлен лишь вероятностью осложнений, связанных с искусственным кровообращением. Операционная летальность практически отсутствует. Наиболее частыми осложнениями оперативных вмешательств являются воздушная эмболия и нарушения ритма сердца, связанные с травмой синусового узла либо кровоснабжающего его сосуда. Чаще всего нарушения ритма сердца после операции носят временный характер. Только при коррекции порока типа sinus venosus нарушения ритма сердца могут носить затяжной характер и требовать дополнительного лечения.
Отдаленные результаты
У большинства пациентов после операции, особенно у детей и подростков, отличное здоровье, у них восстанавливается соматический рост, нормальная или почти нормальная переносимость физических нагрузок, отсутствуют нарушения ритма. Такие же результаты отмечаются после чрескожного закрытия дефекта.
У большинства оперированных пациентов отмечается уменьшение размеров сердца и других признаков объемной перегрузки правого желудочка. Однако у трети больных сохраняется расширение сердца на рентгенограмме. Правое предсердие и желудочек остаются увеличенными. Размеры их уменьшаются со временем. Эта регрессия менее заметна у взрослых пациентов. Эхокардиографические исследования показали, что размер правого предсердия и желудочка быстро уменьшается в течение первого года после операции. В дальнейшем эта тенденция не выражена.
Бактериальный эндокардит крайне редко осложняет отдаленный послеоперационный период. Профилактику эндокардита антибиотиками проводят лишь в первые 6 мес. после вмешательства. Имеются сообщения о случаях эндокардита после закрытия ДМПП окклюдером, на котором образовывались большие вегетации, как с правой, так и с левой стороны. В описанных случаях эндотелизация была неполной, поэтому при транскатетерном закрытии дефекта следует проводить профилактику эндокардита в течение 6 мес., когда происходит эндотелизация устройства.
Сохраняется широкое расщепление II тона. У 7-20% пациентов после операции возникают предсердные или узловые аритмии, связанные с неполным ремоделированием предсердий и правого желудочка после операции у взрослых вследствие длительной объемной нагрузки и необратимых дегенеративных возрастных изменений миокарда предсердий. Эти структурные изменения происходят во внеклеточном матриксе и микрофибриллярных белках. Иногда наблюдается синдром слабости синусового узла, который чаще отмечается после устранения дефекта венозного синуса и может потребовать антиаритмической терапии и/или применения электрокардиостимулятора.
У пациентов, оперированных в возрасте после 40 лет, чаще возникают новые эпизоды трепетания или фибрилляции предсердий, чем у более молодых больных. В случаях, когда аритмия выявлялась до операции или возникла непосредственно после нее, вероятность постоянной предсердной аритмии высока у пациентов 40-50 лет, в 20-30 лет может восстановиться синусовый ритм. Одной из форм нарушений ритма на поздних стадиях течения порока является пароксизмальная суправентрикулярная тахикардия. Она встречается, по разным данным, у 5-45% пациентов. Механизмами суправентрикулярной тахикардии являются круговой вход или автоматизм миокарда предсердий. Как и мерцательная аритмия, пароксизмальная суправентрикулярная тахикардия обусловлена растяжением предсердий и повышением давления в них.

После успешной коррекции ДМПП вследствие различных причин может развиться митральная недостаточность. Створки клапана часто миксоматозно изменены, с пролапсом.








