Хирургия – область медицины, которая занимается изучением хронических и острых заболеваний, которые нужно лечить с помощью хирургического (оперативного) метода. Хирургическое лечение включает несколько последовательных этапов:
подготовка пациента к операции;
наркоз (обезболивание);
хирургическое вмешательство.
Процесс хирургической операции включает: операционный доступ (разрез слизистой оболочки или кожи), оперативное лечение органа, полное восстановление целостности тканей, которые были нарушены во время операции.
| Абсцесс ягодицы после укола (шишка): лечение, фото, симптомы | |
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
По целям и характеру операции делятся на радикальные, диагностические и паллиативные. Диагностические позволяют хирургу поставить точный диагноз и в некоторых случаях являются единственным диагностически достоверным методом, паллиативные кратковременно облегчают состояние больного, радикальные оперативные вмешательства окончательно устраняют патологический процесс.
По срокам выполнения операции могут быть плановые, срочные и экстренные. Последние требуют незамедлительного выполнения (трахеостомия, остановка кровотечения и другие). Срочные операции можно перенести до тех пор, пока диагноз подтвердится, и на время подготовки пациента к операции. Плановые выполняются после продолжительного обследования больного и подготовки к непосредственной операции.
Все больше современная хирургия становится реконструктивной хирургией (то есть направленной на то, чтобы заменить или восстановить поврежденный орган: искусственный клапан сердца, протез сосуда, укрепление грыжевых ворот синтетической сеткой и т.д.) и малоинвазивной (основная задача – минимизировать область вмешательства) – рентгеноэндоваскулярная хирургия, лапароскопическая техника, мини-доступы.
С хирургией связаны такие области, как торакальная хирургия, абдоминальная хирургия, андрология, урология, нейрохирургия, гинекология, эндокринология, кардиохирургия, ангиология, ортопедия, травматология, пластическая хирургия, трансплантология, комбустиология, офтальмология, гнойная хирургия, челюстно-лицевая хирургия, онкология.
История хирургии
Хирургия – одна из самых древних отраслей медицины. Мало кто знает, что уже за 6 тыс. лет до нашей эры проводились такие операции, как трепанация черепа, удаление камней из мочевика, при переломах костей накладывались повязки, предназначенные для иммобилизации. Раны лечили маслом, медом и вином. К сожалению, в IV – Vтыс. до нашей эры сведений о состоянии медицины в летописях нет. В Древней Индии за 1,5 тыс. лет до нашей эры начала свое развитие хирургия. Разрабатываются хирургические инструменты (больше 100 наименований). Тогда производятся такие оперативные вмешательства, как удаление инородных тел, пластические операции носа, разрабатываются способы остановки кровотечения.
Гиппократ, великий врач того времени (460-377 гг. до нашей эры), пишет труды по хирургии и медицине. Он дал понятие о том, как заживлять раны, описал признаки сепсиса и флегмоны, симптомы столбняка. Во время операции пользовался кипяченой или дождевой водой. Резекция ребра при гнойном плеврите, предложенная им, до сегодняшнего дня не потеряла своей актуальности.
Аммоний (александрийский период) изобрел способ дробления камней мочевого пузыря. За это его призвали «литотомистом».
Особенно мощное развитие хирургия получила в Древнем Риме. Местные хирурги искусно лечили резаные и колотые раны, производили ампутации. При армиях и гладиаторских школах всегда присутствовали хирурги. В гладиаторской школе врачом работал и великий Гален.
В Средние века хирургия стала деградировать. Строго запрещались все операции, подразумевающие кровотечение. В результате талантливые врачи не имели возможности открыто высказывать и предлагать методики хирургического лечения, боясь инквизиции и быть обвиненным в ереси. Именно в этом обвинили анатома Везалия – его отстранили от работы на кафедре и приговорили к смертной казни, которую впоследствии заменили паломничеством в Иерусалим. Сама университетская медицина попала в руки цирюльников и ремесленников.
Хирургия в эпоху Возрождения
Начиная со второй половины XVвека – период эпохи Возрождения. Это пик подъема хирургии и медицины в целом. Наметилась тенденция, чтобы медицина основывалась на клинических наблюдениях у постели пациента и проведении научных опытов. Яркими представителями этого периода были хирурги Гарвей, Парацельс, Амбруаз Паре.
Гарвей – открыл законы кровообращения, доказал роль сердца в качестве насоса, объяснил, что вены и артерии составляют первый круг кровообращения.
АмбруазПере – известный французский хирург. Он писал об огнестрельной ране как об ушибленной ране, заменил перевязку крупных сосудов и технику ампутации. В акушерстве создал метод поворота на ножку (он практиковался еще Гиппократом, но был забыт) для извлечения плода.
Парацельс – швейцарский естествоиспытатель и швейцарский врач. Создал методику использования вяжущих средств для облегчения состояния раненых.
Ученый Жан Дени в 1667 году первым выполнил переливание крови человеку.
Состояние хирургии в XIX – XXвеках
На XIXвек приходится ряд крупных открытий в хирургии. В это время получила развитие оперативная хирургия и топографическая анатомия. Например, Н.И. Пирогов производил высокое сечение мочевого пузыря за 2 минуты, а ампутацию голени – за 8 минут. За одни сутки хирург Ларрей, служивший в армии Наполеона I,выполнил 200 ампутаций.
Развитию хирургии и использованию новых видов хирургического вмешательства препятствовали три основных обстоятельства: отсутствие профилактических мер заражения ран, отсутствие обезболивания, отсутствие способа борьбы с кровотечениями. Но эти вопросы все же удалось успешно решить.
В 1846 году У. Мортон (зубной врач) и химик Джексон использовали вдыхание паров эфира во время удаления зуба. Пациент терял сознание и не чувствовал боли. В 1846 году хирург Уоррен удалил опухоль шеи, прибегнув к эфирному наркозу. Дж. Симпсон (английский акушер) в 1847 году для наркоза использовал хлороформ и добился потери чувствительности и отключения сознания. Так он положил начало обезболиванию – наркозу. Несмотря на то что операции теперь стали проводиться безболезненно, пациенты погибали либо от шока и кровопотери, либо от гнойных осложнений.
Но Л. Пастер в результате опытов доказал, что химические вещества и высокая температура уничтожают микробов и тем самым исключают процесс гниения. Это открытие Пастера стало большим вкладом в развитие науки хирургии и микробиологии. Хирург Дж. Листер, основываясь на открытиях Пастера, сделал вывод о том, что рана инфицируется через воздушную среду. Поэтому для борьбы с микробами (микроорганизмами) стали распылять карболовую кислоту в операционной. Перед операцией операционное поле и руки хирурга также орошали карболовой кислотой, а по завершении операции рана обязательно накрывалась марлей, которая предварительно пропитывалась карболовой кислотой. Таким образом появился новый метод борьбы с инфекцией под названием антисептика. Еще до открытия процессов гниения и брожения Н.И. Пирогов считал, что гной может содержать «прилипчивую заразу», и использовал антисептические вещества. Возникло учение о раневой инфекции. Применение антисептического метода в хирургии стало причиной уменьшения осложнений ран, что в свою очередь положительно сказалось на исходах операций.
В 1885 году М.С. Субботин (русский хирург) для выполнения операций выполнял стерилизацию перевязочного материала, что и дало начало методу асептики. В следующем году этому разделу хирургии свои труды посвятили Н.В. Склифосовский, Эрнст фон Бергманн и многие другие.
Одновременно с этим появились разработки способов борьбы с кровотечением при операциях и ранениях. Ф. фон Эсмарх предложил использовать кровоостанавливающий жгут, который накладывался как во время ампутации, так и во время случайной раны на конечность.
Группы крови были открыты Карлом Ландштейнером в 1901 году. Я. Янский в 1907 году разработал метод переливания крови.
Российская хирургия
В нашей стране хирургия начала свое развитие с 1654 года, когда издался указ об открытии костоправных школ. Аптекарское дело появилось в 1704 году, когда и было закончено возведение завода хирургического инструментария. Вплоть до XVIIвека хирургов в нашей стране почти не было, как, собственно, и больниц. В 1707 году был открыт Первый госпиталь в Москве. В 1716 и 1719 годах в Санкт-Петербурге начали работать сразу два госпиталя.
Но как бы там ни было, талантливые русские врачи были и в допироговский период, оставившие некий вклад в истории русской хирургии. Сюда стоит отнести П.А. Загорского, К.И. Щепина, И.Ф. Буша, И.В.Буяльского, Е.О. Мухина и других.
Ф.И. Иноземцев – профессор Московского университета, современник Н.И. Пирогова. Он занимался преподаванием хирургии, вел курс оперативной хирургии с топографической анатомией на медицинском факультете. Профессора И.М. Сеченов и С.П. Боткин были его учениками.
Н.В. Склифосовский – талантливый хирург своего времени. Преподавал в Киевском университете, после чего перебрался в Петербургскую медико-хирургическую академию, а затем в Московском университете. Он занимался вопросами асептики и антисептики, вместе с И.И. Насиловым создал костнопластическую операцию, которая получила название «русский замок».
А.А. Бобров – основатель Московской хирургической школы, которую окончил С.П. Федоров. Писал об оперативных приемах при грыже, холецистите и т.д. Создал аппарат Боброва, используемый для введения под кожу солевых растворов. Автор книги по топографической анатомии и оперативной хирургии.
П.И. Дьяконов – начал работать в роли земского врача. После чего защитил диссертацию, получил доктора медицины и стал руководить кафедрой топографической анатомии и оперативной хирургии, а затем возглавил кафедру госпитальной хирургии, но уже в Московском университете.
Н.А. Вельяминов – академик Военно-медицинской академии, талантливый ученый и хирург. Эрудированный врач, написал научные работы по заболеваниям щитовидной железы, суставов, туберкулезе и т.д. В России открыл комитет скорой помощи.
П.И. Тихов – профессор Томского университета, хирург, пионер развития хирургии в Сибири. Автор трехтомника частной хирургии, а также является автором способа пересадки мочеточников в прямую кишку.
Отрасли хирургии
Современная хирургия разделяется на такие области или отрасли:
- Абдоминальная хирургия.
Лечение органов брюшной плоски, а также забрюшного пространства (удаление язвенного дефекты кишечника и желудка, кишечная непроходимость, аппендицит).
- Торакальная хирургия.
Лечение разных болезней органов грудной клетки (операции по установке искусственного клапана сердца, разрыв легкого, травматические повреждения грудной клетки и другие).
- Нейрохирургия.
Лечение заболеваний спинного и головного мозга и периферических нервов (опухоль головного мозга, геморрагический инсульт, разрыв крупных нервов или нервных окончаний в результате травмы, травмы головного мозга и т.д.).
- Челюстно-лицевая хирургия.
Лечение заболеваний лицевого черепа, а также мягких тканей (разрывы мягких тканей, всевозможные травмы лица).
- Сосудистая хирургия.
Лечение заболеваний мелких и крупных сосудов (травмы с разрывом сосудов, варикозное расширение вен, шунтирование и т.д.).
- Кардиохирургия.
Лечение заболеваний сердца (установка искусственных клапанов, кардиостимуляторов, шунтирование сосудов и т.д.).
- Трансплантология.
Лечение разных заболеваний посредством микродоступов, в которые вводится специальная тонкая трубка, имеющая камеру на конце. Обзор места операции отображается на специальном экране. Примером подобных операций являются удаление желчного пузыря и кисты яичника.
- Пластическая хирургия.
Коррекция внешности с целью исправить ее недостатки.
- Гнойная хирургия.
Лечение тех гнойных заболеваний, которые не поддаются медикаментозному воздействию (гнойная рана, карбункул, фурункул, абсцесс печени).
- Лазерная хирургия.
Лечение заболеваний посредством лазера, который успешно заменяет скальпель.
- Радиоволновая хирургия.
Лечение хирургических заболеваний с помощью волн определенной длины.
Выполняется хирургическое лечение детей от первого дня жизни и до 18 лет. Оперируются все заболевания, которые только могут встретиться в этом возрасте.
Смежными с хирургией являются такие отрасли медицины:
Офтальмология – лечение органов зрения.
Гинекология – занимается женскими половыми органами.
Оториноларингология – специализируется на болезнях органов слуха, носовой области (обоняния) и горла.
Эндокринология – лечит заболевания органов эндокринной системы.
Травматология и ортопедия – занимается разными переломами, травмами и прочими болезнями суставов и костей.
Онкология – болезни, вызванные доброкачественными и злокачественными новообразованиями.
Урология – болезни мочевыделительной системы.
Специалисты всех вышеперечисленных направлений могут вести своих пациентов как медикаментозным способом, так и хирургическим, осуществляя оперативные вмешательства на определенных органах.
Эмблемы хирургии – капля крови (в настоящее время нередко используется как эмблема донорства или ее фрагмент), разные инструменты, которые используются цирюльниками и хирургами, а также пентаграмма.
Какие бывают виды хирургических заболеваний?
По причине формирования все хирургические заболевания делятся на 5 основных групп:
Травматические повреждения. Они могут быть закрытыми и открытыми. Это растяжения, ушибы, ожоги, переломы, сдавление, вывихи и т.д.
Инфекционные заболевания. Все они появляются из-за микроорганизмов, которые провоцируют воспалительные реакции, попадая в тело человека. Диапазон довольно широк – начиная от маленьких гнойничков и заканчивая сепсисом.
Доброкачественные и злокачественные новообразования.
Нарушения кровообращения (язва, гангрена, эмболия, тромбозы и т.д.).
Пороки развития.
По срочности оказания помощи хирургические заболевания разделяют:
медленно прогрессирующие (обычно помощь оказывается в плановом порядке);
быстро развивающиеся болезни (неотложные операции), требующие оказания помощи за несколько дней;
острые заболевания, подразумевающие оказание скорой помощи в течение несколько часов.
Виды и периоды операций
Хирургическое вмешательство подразумевает разрезы, именно такой аспект и отличает хирургию от прочих дисциплин. Операция – это основной метод лечения. Часто все, что сделает во время операции хирург, нельзя изменить в будущем. В любом случае операция – это вмешательство в организм, поэтому она сама по себе несет опасность.
Хирургическое вмешательство – это основополагающее лечение заболеваний. Операция представляет собой механическое воздействие на человеческий организм, направленное на облечение проявлений, излечение патологии или с диагностическими целями.
Виды операций
Их делят на бескровные, которые выполняют без разрезов (к примеру, вправление вывиха) или кровавые, нарушающие целостность кожи. Все операции подразделяют на диагностические и лечебные.
В зависимости от задач хирургические операции делятся на:
- паллиативные (выполняются для улучшения состояния);
- радикальные (удаление пораженного участка).
По количеству этапов:
- многоэтапные (излечение заболевания происходит за несколько операций, дабы полностью восстановить потерянные функции);
- двумоментные (избавление патологии в 2 этапа, если существует риск осложнений);
- одномоментные (патологический очаг удаляется за одну манипуляцию).
Предоперационный период
Предоперационным периодом считается промежуток времени от поступления пациента в медикаментозное учреждение и до начала проведения хирургического вмешательства. За этот период нужно подготовить больного к оперативному вмешательству и поставить точный диагноз. Продолжительность этапа напрямую зависит от срочности операции и тяжести заболевания. Подготовка пациента к операции состоит в следующем: ограничение приема пищи, бритье операционного поля, гигиенические процедуры, сбор анализов, полноценный отдых и т.д.
Послеоперационный период
Данный этап начинается с момента окончания операции и до восстановления пациента. Его разделяют на три фазы:
ранняя (3-5 дней);
выписка пациента (2-3 недели);
до полного восстановления организма и утраченных функций.
Стоит отметить, что некоторые сторонние заболевания, не выступающие причиной оперативного вмешательства, часто вызывают осложнения после операции. К ним относится сахарный диабет, аллергия на определенные препараты и т.д.
Особенности ухода за пациентами после операции
Хирургическим пациентам требуется особый уход. Важно помнить, что операционные раны – это место попадания инфекции, по этой причине все послеоперационные процедуры должны быть направлены на защиту раны, а также скорейшее ее заживление. Нужно регулярно отслеживать значения определенных показателей (давление, температура, частота сердечных сокращений и т.д.) и состояние повязок, швов. При обработке ран необходимо пользоваться только стерильными инструментами и материалами.
Часто операции негативно сказываются на психоэмоциональном состоянии больного, так как он склонен сильно переживать из-за исходов операции. Это может негативно отражаться на функциях многих систем и органов, особенно работе сердца. Плюс ко всему хирургические больные и без того истощены тяжелым состоянием своего организма. Поэтому крайне важно подготовить пациента к процедурам, объяснить ему исходы, успокоив его. В некоторых случаях назначают снотворные и успокаивающие препараты.
После всех хирургических вмешательств может прослеживаться нарушение в работе многих органов (дыхательной, сердечно-сосудистой, пищеварительной системы), поэтому важно объяснить пациентам, что необходимо делать при появлении таких неприятных последствий (кашле, одышке, гипертонии, поносах, запорах и т.п.). Важно научить пациента правильному уходу за послеоперационными ранами, предоставить советы по физическим упражнениям. Благодаря такому подходу можно обеспечить получение эффективных результатов, что будет способствовать быстрейшему выздоровлению и восстановлению.
Современна медицина с каждым днем все больше и больше расширяет свои возможности.
Наибольший прорыв можно заметить в стоматологической сфере.
Если раньше большинство заболеваний зубов лечились бормашиной, то сейчас создана масса новых безболезненных методов.
Одной из самых инновационных методик считается пьезохирургия.
Суть методики
Пьезохирургия представляет собой передовую технологию осуществления хирургических операций с помощью ультразвуковых волн.
Раньше хирургические вмешательства в стоматологии зачастую проводились с помощью бормашины или простого хирургического ножа.
Старый метод не позволял выполнять нужные манипуляции без боли, ожога тканей и кровотечений. Бор, за счет вращающихся движений, не давал желаемой точности разреза тканей. Пациент во время таких манипуляций мог ощущать боль.
Кроме того, для такой обработки врачи использовали большое количество антисептических препаратов.
Пьезохирургия позволила проводить операцию без боли, без крови, с высокой точностью, безопасностью и аккуратностью.
Основная задача этого метода обработки тканей лежит в тонком воздействии ультразвуковых волн на костную и мягкую ткань ротовой полости.
Важно! Ультразвук может обработать труднодоступные места, чего нельзя сказать про бормашину. Кроме того, технология пьезохирургии минимизирует вероятность появления отека тканей, ожога, повреждения нервных окончаний и сосудов.
Восстановительный период после хирургического вмешательства с помощью ультразвука значительно короче, чем после операции бормашиной.
Также ультразвук обладает антибактериальным действием, что позволяет проводить операции без дополнительной обработки антибиотическими средствами.
Стоматологи гарантируют не только высокое качество роботы, но и минимальное время проведения процедуры . Если сравнивать хирургические манипуляции, выполняемые бормашиной и ультразвуком, то пьезохирургия позволила сократить время проведения операции на 25%.
За счет отсутствия механического повреждения тканей данный метод стал пользоваться огромной популярностью.
Показания к применению

Процедура ультразвуковой хирургии дает возможность проводить различные виды операций , независимо от сложности случая.
Показаниями к применению данной методики могут служить следующие ситуации:
- костная пластика зубов;
- поднятие гайморовой пазухи;
- наращивание костной ткани;
- удаление кисты;
- удаление зубов мудрости, которые плохо прорезаются;
- удаление зубов, которые не поддаются лечению;
- установка имплантов;
- лечение десен;
- ортодонтическая микрохирургия;
- укрепление зубов, которые имеют высокую подвижность.
Универсальность данной методики обусловлена высокой точностью, аккуратностью и безболезненностью.
Ультразвуковой нож рассекает не только мягкие ткани, но и твердые, что позволяет врачам быстро и без лишних затруднений осуществить спланированные манипуляции.
Противопоказания
Каким бы универсальным и эффективным не был метод пьезохирургии, но он имеет ряд противопоказаний , которые обязательно стоит учитывать перед проведением хирургического вмешательства.
Нельзя проводить данную процедуру в следующих случаях:
- При развитии сердечно-сосудистых заболеваний.
- Если есть онкологическая болезнь.
- При сахарном диабете, гепатите, туберкулезе, ВИЧ.
- Когда занижен иммунитет.
- При болезнях легких (бронхиальная астма, эмфизема).
- Если есть серьезные нарушения центральной нервной системы (психические расстройства).
- Когда у пациента установлен кардиостимулятор.
Если на время проведения операции пациент имеет заболевание, которое протекает в острой форме, то лучше подождать до полного выздоровления.
Когда у пациента низкий иммунитет, то процесс восстановления после сложной стоматологической процедуры может затянуться.
Преимущества

Если говорить о преимуществах ультразвукового хирургического вмешательства в ротовой полости, то этот способ лечения имеет ряд положительных моментов, как для врача, так и для пациента.
Для врача
Большинство современных открытий медицины направлено не только на увеличение комфорта пациента, но и на упрощение всевозможных врачебных манипуляций.
Что касается пьезохирургии, то здесь достигнут уровень максимальной точности. Ультразвуковые волны максимально тонко и четко проводят разрез твердых тканей, что очень важно для врача.
Чтобы период восстановления у пациента происходил быстрее , врачу необходимо по минимуму воздействовать на окружающие ткани.
Все преимущества этой методики для врача:
- обеспечение беспрепятственного доступа к любой части ротовой полости во время процедуры;
- возможность проводить манипуляции в труднодоступных местах;
- возможность взятия костного материала для пересадки;
- минимальное применение антибактериальных средств;
- простота обработки непрорезавшихся и надломленных зубов;
- сокращение времени проведения процедуры на 15-20% по отношению к стандартным методам стоматологической хирургии;
- бесконтактное воздействие.
Данный способ лечения чаще используют в США и странах Западной Европы. В Российской Федерации этим методом пользуются в некоторых столичных клиниках.
На сегодняшний день пьезохирургия только набирает обороты.
Для пациента
Положительных моментов для пациента после воздействия ультразвука тоже насчитывает много, так как данная методика позволяет:
- Проводить операционное вмешательство без кровотечений, отеков, ожога мягких тканей.
- Не травмировать нервные окончания и сосуды.
- Минимизировать болевые ощущения.
- Получить дополнительный антибактериальный эффект.
- Сократить количество постоперационных травм.
- Максимально уменьшить период реабилитации.
- Проводить процедуру людям с высокой чувствительностью к различным химическим препаратам, беременным и кормящим женщинам.
Недостатки
Ультразвуковое хирургическое воздействие довольно сложная технологическая процедура, поэтому ее должен выполнять врач с соответствующей квалификацией и практичной подготовкой.
Пожалуй, это один из основных минусов, который имеет эта методика. Не все современные врачи имеют время и возможность пройти дополнительное обучение.
Чтобы предоставлять такие услуги врач должен проходить повышение квалификации. Кроме того, зачастую такое обучение проводиться только за границей.
Еще одним недостатком этого метода можно считать его стоимость. Не каждый среднестатистический пациент в состоянии обеспечить себе лечение ротовой полости методом пьезохирургии.
Также стоит учитывать и тот, факт, что эта методика имеет ряд довольно обширных противопоказаний .
Этапы удаления зуба мудрости

Одним из самых труднодоступных мест в ротовой полости считается участок, где находятся зубы мудрости. Когда они только начинают прорезаться, то человек может ощущать массу негативных симптомов.
У него может болеть не только сама десна, но и челюсть, голова. Боль может отдавать в ушную раковину. Также может повышаться температура.
Отдельное внимание стоит уделять здоровью окружающих десен и слизистой оболочки, так как при прорезывании зуб может их повреждать, а это чревато развитием инфекции.
Чтобы уменьшить страдания пациента, врачи часто прибегают к хирургическому вмешательству.
Основные этапы удаления зуба мудрости:
- Проведение обезболивания.
Чтобы у пациента не было никаких дискомфортных ощущений, ему вводят местную анестезию.
В течение 15-20 минут после введения, пациент перестает ощущать то место, где будет проводиться операция. Дозировку препарата рассчитывает врач с учетом возраста пациента, времени проведения и сложности процедуры.
- Проведение надреза для обнажения больного зуба.
Часто зубы мудрости «сидят» под десной. Такое состояние называют «капюшоном» десны.
Именно этот участок не дает возможности зубу самостоятельно и безболезненно прорезаться. Надрез проводится ультразвуковым ножом, который выдает соответствующие колебания.
- Удаление части костной ткани.
Если корень находится в неправильном положении, то часто прибегают к его удалению. Сначала проводят удаление верхней части.
По необходимости зуб могут разделять на две части, чтобы было проще осуществить удаление. Главное на этом этапе - не допустить травматизации окружающей костной ткани, так как это может привести к длительному процессу реабилитации.
- Далее стоматологи-хирурги осуществляют закрепление десны. На этом этапе хирурги накладывают швы на десну. В образовавшуюся лунку кладут тампонированную турунду с йодным составом.
В зависимости от сложности ситуации, этапы проведения процедуры могут отличаться, так как иногда зубы долгое время могут оставаться ретенированными (неспособны к прорезыванию десны).
Чтобы пациент стоматологического кабинета мог без стресса и дискомфорта пережить процедуру удаления зуба мудрости , ему необходимо:
- провести прием пищи за 1-2 часа перед процедурой;
- отказаться от питья алкогольных и энергетических напитков;
- по необходимости можно принять успокоительное средство.
Когда хирургическое вмешательство осталось позади, то пациенту стоит внимательно следовать рекомендациям:
- Отказаться первые 2-3 дня после манипуляции от алкогольных напитков, так как они могут негативно повлиять на заживление раны.
- Не принимать пищу и напитки до того момента, пока анестезия не пройдет (под анестезией пациент может травмировать мягкие ткани щеки, языка и губ).
- Последующие дни, пока лунка будет заполнена кровяным сгустком, нельзя употреблять твердую, соленую, кислую и горячую пищу.
- Отказаться от посещения бани, сауны или тренажерного зала на протяжении 3 дней (нагрев тела может привести к открытию кровотечения в лунке).
- Нельзя самостоятельно очищать лунку, так как это может привести к осложнениям.
- Противопоказано проводить полоскание ротовой полости в течение 3 дней, любые компрессы только сделают хуже.
- Место, где была проведена операция, нужно обходить не только зубной щеткой, но и во время полосканий интенсивность движений минимизировать.
- При любых ухудшениях самочувствия нужно обращаться к лечащему врачу.
После такого хирургического вмешательства может появиться болезненность самой кости, отек или синяк.
Кроме того, из-за нарушения тканей пациент может ощущать повышение температуры, боль в горле и при открывании рта.
Болезненность должна уменьшиться только спустя 12 часов после процедуры. Что касается отека и синяка, то такие осложнения должны пройти в течение 2-3 дней.
Боль в горле может появиться из-за воспаления, также могут увеличиться лимфатические узлы. Что касается температуры, то она в норме может быть повышена до 38 градусов, но такое состояние должно нормализоваться уже на 3 день после процедуры.
Стоимость процедуры
Цена на пьезохирургию достаточно высокая, потому что данная методика выполняется специальным дорогостоящим оборудованием.
Кроме того, чем выше квалификация врача, тем дороже сеанс. Обучение зачастую происходит за границей, поэтому этот факт заставляет пациентов платить большие суммы.
В московских клиниках удаление зуба методом пьезохирургии может стоить коло 3 000 рублей. Если говорить о ретинированном или дистопированном зубе мудрости, то цена подымится в среднем до 6 000 рублей.
В видео специалист более подробно рассказывает о принципе действия и преимуществах пьезохирургии.
Первое предупреждение – девушки, женщины – не занимайтесь самолечением! Без визита к доктору-гинекологу не принимайте какие-либо таблетки. Если вы выбираете аборт без хирургического вмешательства – потребуйте у гинеколога сертификат о прохождении курса обучения, а также о том, имеет ли доктор-гинеколог использовать медикаментозный метод прерывания беременности.
Что нужно сделать?
Для проведения без хирургического вмешательства аборта вам необходимо посетить доктора-гинеколога как минимум три раза. В первый прием, доктор-гинеколог проведет консультацию женщины, сделает ультразвуковое исследование (УЗИ), чтобы установить корректный срок беременности (аборт без вмешательства проводится максимум на семи неделях), а также для точного установления, в матке ли развивается беременность. Пациентка должна письменно подтвердить свое намерение прервать нежелательную беременность. Для этого ей необходимо подписать информированное согласие на прерывание беременности путем медикаментозного аборта. Перед тем как провести аборт без хирургического лечения пациентке необходимо сдать анализ на определение группы крови, анализ крови на резус-фактор, реакцию Вассермана (RW), и мазок на флору. Если отсутствуют противопоказания, доктор-гинеколог предложит выпить три таблетки Мифепристона (три по двести мг = шестьсот мг). Стоит помнить о том, что за два часа до и два часа после приема Мифепристона нельзя кушать. Следующий визит к доктору должен быть через тридцать шесть – сорок восемь часов. Доктор-гинеколог вам обязан будет рассказать о том, куда необходимо будет обратиться либо звонить по поводу изменения своего состояния. В некоторых случаях кровянистые выделения из половых путей могут начаться уже на данном этапе. Самое главное чтобы не было рвоты – иначе таблетки не подействуют.
Второй визит происходит через полтора – двое суток после первого приема Мифепристона. Мифепристон действует таким образом, что плодное яйцо просто отслаивается от стенок полости матки. Далее следует этап изгнания плодного яйца из полости матки. Для этого пациентке придется выпить три таблетки, которые должны будут сократить матку – Мизопростол. Прием данных таблеток такой же, как и для Мифепристона – за два часа до и два часа после приема таблеток нельзя кушать. Очень важно не допустить рвоты, чтобы таблетки остались в организме.
Следующие два часа пациентка должна будет провести в клинике. Именно в этот период большинство женщин начинают замечать кровянистые выделения из половых путей. Если пациентка уже ушла из клиники и обнаружила что начались кровянистые выделения – она обязана перезвонить по телефону доктору-гинекологу. Прием Мизопростола может спровоцировать боль, повышение температуры, озноб, тошноту, рвоту, диарею и обильное кровотечение. Для облегчения симптомов боли необходимо удобно сесть либо прилечь. При аборте необходима поддержка медицинского персонала. При болях в таких случаях можно принять спазмолитики (например, но-шпа) либо анальгетики (баралгин, и прочие). Не стоит снимать болевые ощущения препаратами из группы нестероидных противовоспалительных препаратов – они лишь снизят действие таблеток Мизопростола.
После приема Мизопростола может подняться температура. Характерно то, что она держится не более двух часов. Чтобы снизить повышенную температуру достаточно принять парацетамол. Если же температура будет держаться выше 38° С и более четырех часов – это не связано с приемом таблеток. Рекомендуем обратиться немедленно к доктору-гинекологу – возможно у вас появилась инфекция. Доктор может назначить антимикробные препараты.
Появление тошноты и рвоты может быть связано непосредственно с беременностью. Абортивные препараты вызывают чаще всего только тошноту, а не рвоту.
Прерывание беременности будет сопровождаться кровотечением похожим на менструальное. Однако крайне редко встречается и обильное кровотечение. При обильном кровотечении на протяжении часа пропитывается около двух гигиенических прокладок максимального размера. Если такое кровотечение длиться более двух часов подряд – вам необходимо обратиться к доктору-гинекологу.
Третий, последний визит при данной процедуре, должен обязательно состояться на 10-14 день после приема первой таблетки. Если пациентку ничего не беспокоит – ей все равно необходимо появиться на осмотре. Это позволит предотвратить появление инфекционного процесса в матке, а также поможет избавить от других тяжелых осложнений неполного аборта.
Возможные осложнения.
Осложнения могут появиться, если произошел неполный аборт либо, если женщина пропустила своевременную повторную консультацию доктора-гинеколога. Некоторые пациентки считают, что если у них все прошло без каких-либо неудобств – значит, на осмотр можно не приходить (имеется в виду третья консультация у доктора-гинеколога). У таких пациенток достаточно сложно отследить, если у них развиваются осложнения – вполне возможно, что не будут вовремя выявлены остатки плодного яйца в полости матки.
Во время третьего визита к доктору-гинекологу будет оцениваться эффективность медикаментозного прерывания беременности, т. е. доктор сможет сказать был полный аборт, либо неполный аборт, либо беременность сохранилась. При медикаментозном аборте эффективность составляет 95-96%. Если у пациентки беременность сохранилась – ей могут предложить завершить аборт хирургическим путем.
Во время медицинского аборта без хирургического вмешательства пациентка не должна уезжать из города либо населенного пункта, она должна всегда иметь связь со своим лечащим доктором-гинекологом. Пациентке не рекомендуются тяжелые физические нагрузки, половая жизнь, походы в бассейн, сауну либо . Обязательно следует отказаться от алкоголя в любом его проявлении.
Через неделю после приема Мифепристона у 80% женщин происходит полный аборт. Через две недели у 96,6% пациенток происходит полный выкидыш. Следующая менструация должна будет начаться согласно нормального цикла пациентки, хотя не исключается задержка до десяти дней.
Хоть и считается, что организм - это сложная саморегулирующаяся система, иногда без хирургического вмешательства не обойтись. В животном мире действует правило природного отбора - выживает тот, кто сильнее, выносливее, здоровее. Человеческая жизнь стоит дорого, чтобы ставить такие эксперименты. Поэтому люди при серьезных сбоях работы организма решаются на оперативное вмешательство с целью коррекции болезненного состояния. Перед тем как делают операции, взвешивают все за и против, учитывая шансы на улучшение и риски негативных последствий.
Необходимость
Решение о проведении хирургического вмешательства принимается с учетом показаний. Они могут иметь относительный характер - затрагивать вопросы коррекции болезненного состояния, не представляющие - и абсолютный - реагирование на угрозы, связанные с реальной и явной опасностью для жизни. Откладывать такие операции можно лишь при наличии агонии у пациента.
При определении показаний обычно сразу же дается обоснование срочности вмешательства. На этом этапе определяются с возможностью его проведения. Учитываются условия операционной, наличие необходимого оборудования и инструментов, возможность дополнительного обследования, взятия биоматериалов для анализов.
Даже если у врача есть уверенность, что нужно и можно делать операцию, он обязан получить разрешение у пациента или представляющих его интересы лиц (бессознательное состояние, ограниченная дееспособность). В отдельных случаях при угрозе жизни пациента и при невозможности установления его личности, врач может и не ждать официального согласия.

Диагностика
В идеале каждый пациент должен пройти детальный медицинский осмотр, чтобы понять, можно ли делать операцию по имеющимся показаниям. В общих случаях проводится стандартное комиссионное освидетельствование. На приеме пациент заявляет о наличии или отсутствии жалоб на самочувствие.
При имеющихся проблемах со здоровьем назначаются дополнительные обследования. В одних случаях будет достаточно полного анализа крови и рентгенографии. В других - могут понадобиться результаты дополнительных тестов, данные электрокардиографии, ультразвуковой диагностики, МРТ, специфические анализы.
Независимо от качества предоперационной подготовки, пациента перед вмешательством с применением общего наркоза осматривает анестезиолог. Дополнительно проверяют отсутствие противопоказаний, связанных с органами дыхания, сердечно-сосудистой системы, расстройствами психики.

Риски
Любое вмешательство в деятельность систем и органов живого организма до определенной степени граничит с риском необратимых последствий или критических нарушений их функций. Современная диагностика и методы оперирования сводят их к минимуму, однако такие варианты также надо учитывать перед принятием решения, стоит ли делать операцию или ограничиваться лишь консервативными методиками лечения.
Принцип хирургии - разъединение тканей - предполагает наличие физиологической и психологической травмы. Она может быть выражена больше или меньше, но все равно некий период для восстановления обязательно понадобится. И хотя при определении рисков стараются следовать принципу, чтобы операция не была опаснее последствий - иногда приходится хвататься за любую возможность, чтобы избавиться от недуга.

Виды вмешательства
Под операцией понимают комплексное врачебное воздействие на организм пациента (его ткани и/или органы) с целью коррекции его болезненного состояния или дополнительной диагностики. В большинстве случаев такое вмешательство происходит после вскрытия наружного кожного покрова с помощью специального инструмента. В последнее время появилась возможность оперировать с использованием нового высокотехнологического оборудования. Может применяться электрокоагуляция, волновое радиочастотное воздействие, лазерное излучение, криохирургия, ультразвук.
Различают операции простые, которые можно проводить на базе поликлинических отделений, и сложные, требующие специального помещения (операционный блок). В разных случаях количество врачебного персонала будет отличаться (хирург, ассистент, анестезиолог, медицинская сестра, санитарка).
Как делают операции по вправлению вывихов? В таких случаях разъединение тканей необязательно. Коррекция состояния проводится без помощи хирургического инструмента (ручное пособие).

Хирургическое вмешательство может длиться минуты или растянуться на часы. Все зависит от вида, цели, сложности процедуры. Когда приходится оперировать несколько часов подряд, бригады хирургов работают посменно, чтобы врачи имели возможность отдохнуть. В особых случаях могут привлекаться дополнительные специалисты из смежных областей, если в процессе выполнения основной процедуры требуется узкоспециализированная консультация.
Одни операции делаются под другие - под местным обезболиванием. Если воздействие незначительное и скоротечное (вырывание шатающегося зуба), от анестетика можно отказаться вовсе. Общая длительность вмешательства также зависит и от времени подготовительных и заключительных процедур. Бывают случаи, когда основное воздействие занимает минуту, но для обеспечения доступа к очагу требуется намного больше времени.
Также на длительность может повлиять то, как делают операции. Основополагающий принцип - разрез производится по возможности минимальным, но чтобы он обеспечивал оперативный простор. Если все идет по графику - это одно, но часто бывают непредвиденные ситуации, осложнения (кровотечение, шок). Возникает необходимость продления действия наркоза или анестезии для вывода пациента из критического состояния, купирования раны, завершения операции.

Этапы
Различают три основных момента в ходе проведения оперативного хирургического вмешательства. Сначала необходимо обнажить орган или очаг (обеспечить доступ). За этим следует основная процедура, связанная с различного рода манипуляциями с инструментом или оборудованием (оперативный прием). Он может быть различным по сложности, характеру, типу и методу воздействия. На завершающем этапе (оперативный выход) происходит восстановление целостности поврежденных тканей. Рана зашивается наглухо или оставляется дренажное отверстие.
Организация проведения начинается с укладки подготовленного пациента на операционный стол. Целесообразность расположения определяет хирург, он же выбирает инструмент, вариант оперативного доступа, приема и выхода. В зависимости от того, какие операции делают, процедура может проводиться в любом подходящем положении и не обязательно на столе. Анестезиолог обеспечивает обезболивание, ассистент помогает по ходу вмешательства, операционная сестра отвечает за инструмент и материалы, санитарка обеспечивает должный уровень чистоты.
Виды
От того, как делают операции, различают среди них первичные и повторные (после осложнений). Хирургическое вмешательство может быть радикальным, направленным на полное устранение причин или последствий патологий, или паллиативным (частичное решение проблемы). При невозможности решить проблему производится вмешательство, направленное на облегчение состояния пациента (симптоматическое вмешательство).
По сроку могут быть экстренными (сразу при постановке диагноза по показаниям), срочными (в течение первых часов после поступления в стационар), плановыми на фоне нормального общего состояния (без конкретного срока, по готовности пациента). Также можно выделить вмешательства, связанные с нарушениями в целостности тканей или органов (кровавые), и бескровные (дробление камней); гнойные (нарывы) и асептические (чистые).
От характера локализации различают: полостные (брюшина, грудная клетка, черепная коробка) и поверхностные (кожа). А также: на мягких тканях (мышцы) и костные (ампутации, резекции). От типа ткани, над которой проводится оперативный прием: нейрохирургические, офтальмологические, пластические и так далее.
По типу органа, на который осуществляется воздействие, и оперативного приема определяется название хирургической операции. Например, аппендэктомия - удаление аппендикса; торакопластика - ликвидация дефектов и прочее.

В зависимости от сложности вмешательства, хирург принимает решение о целесообразности дальнейшего наблюдения за пациентом. При легкой степени он может быть отпущен домой или направлен для наблюдения участковым терапевтом. Могут перевести в обычную палату или доставить в реанимационное отделение. В любом случае для полного восстановления необходим реабилитационный период.
В зависимости от сложности вмешательства он может иметь различную протяженность и включать широкий спектр процедур: физиотерапия, массаж, профилактическая физкультура. Этот этап направлен на восстановление тонуса атрофированных мышц после длительного постельного режима или, к примеру, на повышение двигательной активности поврежденного сустава. В каждом конкретном случае ставится определенная задача, которая может быть достигнута различными методами. Основная цель - восстановление функций организма, обеспечивающих нормальный образ жизни.
Геморрой – заболевание вен и сосудов, расположенных в прямой кишке и анусе человека. Болезни подвержены все люди планеты, но вовремя за медицинской помощью обращаются немногие. В результате болезнь доходит до последних стадий, консервативное лечение не в силах решить проблему пациента. Назначают операцию в обязательном порядке.
Третья и четвёртая стадии болезни – прямые показания к удалению геморроя хирургическим путём. Состояние пациента тяжёлое. Если консервативные и малоинвазивные методы лечения не оправдались, болезнь стремительно прогрессирует, требуется оперативное вмешательство. Опишем причины необходимости.
- Узлы крупного размера, выпадают из просвета прямой кишки;
- Сильное кровотечение;
- Больной испытывает нестерпимую боль при ходьбе, в положении покоя;
- Ослабляются функции сфинктера прямой кишки – бесконтрольное выделение каловых масс;
- Угроза возникновения тромбоза, защемления геморроидальных узлов, образования трещин в прямой кишке;
- Велик риск развития воспалительного процесса, присоединения инфекции.
При наружном геморрое:
- Сильные отёки тканей вокруг ануса;
- Болевые ощущения сильные;
- Геморроидальные узлы большого размера мешают передвижению. В сидячем положении зафиксироваться невозможно;
- Ткани вокруг анального канала трескаются;
- Увеличивается риск тромбоза, защемления геморроидального узла;
- Повышенная вероятность развития кожных заболеваний из-за агрессивных слизистых выделений;
- Возрастает угроза присоединения инфекции и воспаления подкожной жировой клетчатки.
При комбинированном геморрое возникают симптомы, характерные для внешнего и внутреннего геморроя.
Обязательным показанием для операции становится выпадение прямой кишки при геморрое, осложнения – парапроктит и другие.
Случаи противопоказания операции
Ряд противопоказаний для проведения операции при геморрое:
- Не проводится операция на геморрой в стадии обострения заболевания кишечника;
- Не делают операцию по удалению геморроидальных узлов в случае плохой свёртываемости крови, заболеваний кровеносной системы;
- Нельзя назначать оперативное лечение геморроя в случае почечной, печёночной и лёгочной недостаточности;
- Недопустимо проведение оперативного вмешательства с использованием общего наркоза при патологиях сердечно-сосудистой системы, заболеваниях органов дыхания;
- Сахарный диабет – противопоказание для проведения операции из-за плохой свёртываемости крови;
- Противопоказана операция по удалению геморроидальных узлов при наличии у пациента злокачественных опухолей;
- Операция по удалению геморроя не проводится при ослабленном иммунитете.
Лечение пожилых людей стараются назначать с использованием консервативных методов – после 50 лет ткани с трудом восстанавливаются. Если операции не избежать, рекомендуется тщательное обследование пациента и подготовка к операции.
Подготовка к операции
Пациента тщательного готовят к предстоящему оперативному вмешательству.
Какие подготовительные мероприятия проводятся в клинике
- Подбор подходящего метода лечения. Врач определяется с методом хирургического вмешательства в зависимости от степени тяжести заболевания, локализации геморроидальных узлов, наличия осложнений. Для этого пациента осматривают, знакомятся с анамнезом, обговаривают жалобы.
- Проведение медицинского обследования. С целью выявления возможных противопоказаний и рисков проводятся лабораторные исследования (анализы крови и мочи), электрокардиография, флюорография, пальцевое обследование прямой кишки, аноскопия, колоноскопия, УЗИ органов брюшной полости.
- Подготовка к анестезии. Врач анестезиолог фиксирует информацию о постоянном приёме лекарств пациентом, наличии аллергических реакции на медицинские препараты, делает необходимые пробы. Принимает решение – под каким наркозом будет проходить операция. Информирует больного о подготовке за день до операции – питание и питьевой режим, клизма. Следует убрать из ротовой полости съёмные протезы, снять украшения.
Как готовится к операции пациент
Подготовку к операции больной начинает за пару недель до операции.
- Соблюдается диета. Чтобы не допустить осложнений после операции, больной нормализует работу кишечника и предотвращает образование запоров. Из рациона исключаются продукты, вызывающие вздутие кишечника, диарею, запор, раздражающие желудок и кишечник продукты.
- Заранее перед операцией проводятся мероприятия по устранению воспалений в области ануса. Отёки, воспаления или язвы минимизируются лекарственными средствами.
- Перед операцией посетите стоматолога. Вылечите больные и шатающиеся зубы, так как при общем наркозе они создадут проблемы.
- Вечером перед операцией обязательны гигиенические процедуры. Вечером примите душ и сделайте очистительную клизму – кишечник в день операции содержится в пустоте.
- Питание и питьевой режим. Последний приём пищи перед операцией проводится не менее, чем за 12 часов. Утром в день операции, в случае общего наркоза нельзя пить и воду.
Методы проведения хирургического вмешательства
В зависимости от локализации геморроидальных шишек, величины, наличия кровотечения, стадии течения заболевания, назначаются способы избавления пациента от геморроя.
Первостепенная цель хирургии – удалить воспалённые геморроидальные узлы.
Известны радикальные и малоинвазивные методы хирургического лечения. Удаление геморроя путём радикального хирургического вмешательства проводится на третьей-четвёртой стадиях заболевания. Устранение поражённых участков происходит путём вырезания и иссечения.
Геморроидэктомия по Миллигану-Моргану
Радикальный метод по лечению геморроя. Лечение проводится двумя способами:
- Открытым – когда операционная рана не зашивается, а заживает самостоятельно. Операция происходит в условиях стационара.
- Закрытым – на прооперированные участки слизистой оболочки накладываются швы. Пациента оперируют в амбулаторных условиях.
Геморроидэктомия открытым способом применяется в случаях, осложнённых трещинами на прямой кишке либо развитием парапроктита. Процедура предусматривает вырезание либо иссечение воспалённых узлов и окружающей слизистой. Иногда применяется метод Пракса, когда сами узлы вырезают без слизистой оболочки.
К преимуществам метода относятся:
- Оперирование по методу Миллигана-Моргана удаляет внутренние, ;
- Операция даёт результат, проблема не возвращается продолжительное время;
- Осложнения после операции возникают редко.
К недостаткам относят:
- Операционное лечение занимает несколько часов, проходит под общим наркозом;
- Болевые ощущения в течение послеоперационного периода;
- Долгосрочный период заживления и реабилитации.
Геморроидэктомия по методу Лонго
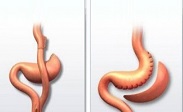
Применяется метод трансанальной резекции – метод Лонго.
Хирургическое вмешательство заключается в отсечении части слизистых оболочек прямой кишки над зубчатой линией – выше геморроидальных шишек. Узлы не иссекаются, вытягиваются вверх, подшиваются медицинскими скобками. В результате прекращения притока крови, шишки «усыхают». Впоследствии зарастают соединительной тканью, кишка приобретает естественный анатомический вид.
Преимущества метода:
- Оперируют пациента с использованием местной анестезии;
- Кровопотери при операции минимальны;
- Процедура длится до 15-20 минут;
- Безболезненное течение послеоперационного периода;
- Операция даёт устойчивый результат, осложнения возникают нечасто.
Недостатки:
- Метод Лонго применим только к лечению внутреннего геморроя.
- Операция дорогостоящая.
Лечение геморроя лазером
Если на 1-2 стадиях консервативное лечение не приносит ощутимого эффекта, требуется операция, геморрой удаляют малоинвазивными методами.
Лазерная коагуляция – действенный метод лечения геморроя. Эффективен при .
Методика основана на применении следующих свойств лазерного пучка:
- Работа в инфракрасном диапазоне;
- Сверхточная фокусировка;
- Использование теплового излучения.
Внутренние узлы прижигаются лазерным лучом, наружные – срезаются. При лечении врач регулирует глубину и мощность воздействия луча.
Метод эффективен при лечении тромбированного геморроя, при наличии обильного кровотечения из внутренних узлов и анальных трещин. Лазерную коагуляцию назначают даже при воспалении и свищевых каналах.
Преимущества метода:
- С помощью лазерной коагуляции проводится удаление геморроя любой локализации;
- Устраняются трещины, язвы и воспаления;
- Процедура высокоточная и нетравматичная для окружающих тканей;
- Лазерная коагуляция безболезненна и бескровна;
- Пациент быстро восстанавливается после такой операции;
- Удаление больших узлов на 3 и 4 стадиях течения болезни с использованием комбинированной методики.
Немногочисленные недостатки:
- Стоимость лечения;
- Недостаточная результативность на .
Процедура лазерной коагуляции требует от пациента предварительной подготовки.








