Nierenvenen – enthalten von flüssigen Zerfallsprodukten gereinigtes Blut.
Weitere Fragen aus der Kategorie
Analysator? Hilfe, ich brauche wirklich, wirklich eine Antwort) Und wenn möglich, nummerieren Sie bitte die Antworten)
Lesen Sie auch
2. Was passiert mit dem Blut in den Lungenbläschen?
3. Kehrt arterielles Blut über Arterien oder Venen zum Herzen zurück?
4. Wohin fließt das Blut aus der linken Herzkammer?
5. Was passiert in den Kapillaren von Organen?
6. Welche Art von Blut gelangt von den Organen zum Herzen, durch welche Gefäße und in welchen Teil des Herzens gelangt es?
4) Die Geschwindigkeit des Blutabflusses in ihnen ist hoch;
5) An ihren Innenwänden befinden sich Ventile;
6) Die Wände bestehen aus einer Schicht flacher Zellen;
7) Die Wände sind dicht und elastisch;
8) Sie zeichnen sich durch einen langsamen Blutfluss aus;
9) Liegt tief zwischen den Muskeln;
10) Gefäße, die Arterien und Venen verbinden;
Bitte nummerieren Sie Ihre Antworten entsprechend der richtigen Zahlen!
Wie viele und welche Blutkreisläufe gibt es?
Welche Gefäße werden Venen genannt?
Welche Gefäße werden Arterien genannt?
Merkmale des Kreislaufsystems der Eidechse
Warum sind sie Kaltblüter?
Doppler der Nierengefäße (Vortrag bei Diagnostic)
Die Struktur der Nierengefäße
Die Nierenarterien entspringen der Bauchaorta direkt unterhalb der Arteria mesenterica superior – auf Höhe des zweiten Lendenwirbels. Vor der Nierenarterie liegt die Nierenvene. Am Hilus der Niere liegen beide Gefäße vor dem Becken.
Die RCA verläuft hinter der Vena cava inferior. Das LPV passiert die „Pinzette“ zwischen der Aorta und der Arteria mesenterica superior. Manchmal findet man eine ringförmige linke Vene, wobei dann ein Ast vor und der andere hinter der Aorta liegt.
Klicken Sie auf die Bilder, um sie zu vergrößern.
Zur Untersuchung der Nierengefäße wird ein 2,5-7 MHz konvexer Sensor verwendet. Der Patient liegt auf dem Rücken, der Sensor wird im Epigastrium platziert. Beurteilen Sie die Aorta vom Truncus coeliacus bis zur Bifurkation im B-Modus und im Farbfluss. Verfolgen Sie den Verlauf der RAA und LPA von der Aorta bis zum Nierenhilus.
Zeichnung. Im CD-Modus erstrecken sich RAA und LPA im Längs- (1) und Querabschnitt (2) von der Aorta. Die Gefäße sind zu den Nierentoren gerichtet. Vor der Nierenarterie liegt die Nierenvene (3).
Zeichnung. Die Nierenvenen münden in die Vena cava inferior (1, 2). Die aortomesenteriale „Pinzette“ kann die linke Ventrikelvene komprimieren, was zu einer renalen venösen Hypertonie führt (3). Im Stehen wird die „Pinzette“ komprimiert, im Liegen öffnet sie sich.
Zeichnung. Am Hilus der Niere ist die Hauptnierenarterie in fünf Segmente unterteilt: posterior, apikal, superior, mittel und inferior. Die Segmentarterien werden in Interlobärarterien unterteilt, die zwischen den Pyramiden der Niere liegen. Die interlobären Arterien setzen sich in den bogenförmigen → interlobulären → glomerulären afferenten Arteriolen → kapillären Glomeruli fort. Blut aus dem Glomerulus fließt durch die abführende Arteriole in die interlobulären Venen. Die interlobulären Venen setzen sich in die bogenförmige → interlobäre → segmentale → Hauptnierenvene → Vena cava inferior fort.
Zeichnung. Normalerweise werden bei CDK die Nierengefäße bis zur Kapsel verfolgt (1, 2, 3). Die Hauptnierenarterie tritt durch den Nierenhilus ein; akzessorische Arterien aus der Aorta oder der Beckenarterie können sich an den Polen nähern (2).
Der Doppler der Nierengefäße ist normal
Der normale Durchmesser der Nierenarterie beträgt bei Erwachsenen 5 bis 10 mm. Wenn Durchmesser<4,65 мм, вероятно наличие дополнительной почечной артерии. Если диаметр почечной артерии <4,15 мм, наличие дополнительной почечной артерии чрезвычайно вероятно.
Die Nierenarterie sollte an sieben Punkten beurteilt werden: an ihrem Ausgang aus der Aorta, im proximalen, mittleren und distalen Segment sowie in den apikalen, mittleren und unteren Segmentarterien. Wir bewerten die maximale systolische (PSV) und enddiastolische (EDV) Blutflussgeschwindigkeit, den Widerstandsindex (RI), die Beschleunigungszeit (AT) und den Beschleunigungsindex (PSV/AT). Weitere Einzelheiten finden Sie unter Gefäßdoppler.
Das normale Spektrum der Nierenarterien weist während des gesamten Herzzyklus einen ausgeprägten systolischen Peak mit antegradem diastolischem Fluss auf. Bei Erwachsenen beträgt das PSV an der Hauptnierenarterie normal 100 ± 20 cm/s, EDVcm/s, RI am Nierenhilus<0,8, RI на внутрипочечных артериях 0,34-0,74. У новорожденного RI на внутрипочечных артериях достигает 0,8-0,85, к 1 месяцу опускается до 0,75-0,79, к 1 году до 0,7, у подростков 0,58-0,6.
Zeichnung. Normales Spektrum der Nierenarterien – hoher systolischer Spitzenwert, antegrader diastolischer Fluss, niedriger peripherer Widerstand – RI normal<0,8.
Zeichnung. Das Spektrum der Nierengefäße bei Neugeborenen: Nierenarterie – ausgeprägter systolischer Höhepunkt und antegrader diastolischer Fluss (1); Ein hoher Widerstand in den intrarenalen Arterien gilt bei Neugeborenen als normal – RI 0,88 (2); Nierenvene – antegrader Fluss mit konstanter Geschwindigkeit über den gesamten Herzzyklus, minimale Atemschwankungen (3).
Doppler bei Nierenarterienstenose
Eine Nierenarterienstenose kann bei Arteriosklerose oder fibromuskulärer Dysplasie gefunden werden. Bei Arteriosklerose ist am häufigsten der proximale Abschnitt der Nierenarterie betroffen, bei fibromuskulärer Dysplasie sind am häufigsten der mittlere und distale Abschnitt betroffen.
Direkte Anzeichen einer Nierenarterienstenose
Der Aliasing-Effekt gibt den Ort der turbulenten Hochgeschwindigkeitsströmung an, an dem Messungen durchgeführt werden sollten. Im Bereich der Stenose PSV >180 cm/Sek. Bei jungen Menschen kann die Aorta und ihre Äste normalerweise einen hohen PSV (>180 cm/s) aufweisen, während bei Patienten mit Herzinsuffizienz der PSV selbst im Bereich der Stenose niedrig ist. Diese Merkmale werden durch das Nieren-Aorten-Verhältnis RAR (PSV im Bereich der Stenose/PSV in der Bauchaorta) nivelliert. RAR für Nierenarterienstenose >3,5.
Indirekte Anzeichen einer Nierenarterienstenose
Direkte Kriterien sind vorzuziehen; die Diagnose sollte nicht ausschließlich auf indirekten Anzeichen basieren. Im poststenotischen Bereich nimmt die Strömung ab – Tardus-Parvus-Effekt. Bei Nierenarterienstenosen an den intrarenalen Arterien ist PSV zu spät (Tardus) und zu klein (Parvus) – AT >70 ms, PSV/AT<300 см/сек². Настораживает значительная разница между двумя почками - RI >0,05 und PI >0,12.
Tisch. Kriterien für eine Nierenarterienstenose im Ultraschall
Zeichnung. Eine 60-jährige Patientin mit refraktärer arterieller Hypertonie. PSV an der Bauchaorta 59 cm/Sek. Im proximalen Teil des RAA mit CDK-Aliasing (1) ist PSV deutlich erhöht auf 366 cm/s (2), RAR 6,2. Im mittleren Segment des PPA mit CDK-Aliasing, PSV 193 cm/s (3), RAR 3,2. An segmentalen Arterien ohne signifikante Verlängerung der Beschleunigungszeit: obere – 47 ms, mittlere – 93 ms, untere – 33 ms. Schlussfolgerung: Stenose im proximalen Teil der rechten Nierenarterie.
Zeichnung. Patient mit akutem Nierenversagen und refraktärer arterieller Hypertonie. Die Ultraschalluntersuchung der Bauchaorta und der Nierenarterien ist aufgrund von Gas im Darm schwierig. An den Segmentarterien beträgt der RI links etwa 0,68 (1), rechts 0,52 (2), die Differenz beträgt 0,16. Das Spektrum der rechten Segmentarterie hat eine Tardus-Parvus-Form – die Beschleunigungszeit ist erhöht, das PSV ist niedrig, die Spitze ist abgerundet. Schlussfolgerung: Indirekte Anzeichen einer Stenose der rechten Nierenarterie. Die CT-Angiographie bestätigte die Diagnose: An der Mündung der rechten Nierenarterie befinden sich atherosklerotische Plaques mit Verkalkung und mäßiger Stenose.
Zeichnung. Patient mit arterieller Hypertonie. Das PSV in der Aorta beträgt 88,6 cm/s (1). Im proximalen Teil des RPA kommt es zu Aliasing, PSV 452 cm/s, RAR 5,1 (2). Im mittleren Abschnitt des PPA gibt es eine Freigabe, PSV 385 cm/s, RAR 4,3 (3). Im distalen Teil des RCA beträgt die PSV 83 cm/s (4). Auf die intrarenalen Gefäße Tardus-parvus ist der Effekt nicht festzustellen, rechts beträgt der RI 0,62 (5), links beträgt der RI 0,71 (6), die Differenz beträgt 0,09. Schlussfolgerung: Stenose im proximalen Teil der rechten Nierenarterie.
Passen Sie auf sich auf, Ihr Diagnostiker!
Antwort senden
Guter Vortrag, wunderschön illustriert. Danke.
An der Hauptnierenarterie bei Erwachsenen RI<0,8 считается нормой. У новорожденных RI может достигать 0,88. На внутрипочечных артериях в норме большой разброс RI от 0,34 до 0,74, НО разница с обеих почек <0,05.
Ist der Durchmesser des Nierenarterienstamms normal?
Normalerweise beträgt der Durchmesser der Hauptnierenarterie bei einem Erwachsenen 5-10 mm. Wenn Durchmesser<4,5 мм, ищите добавочные артерии.
Was soll ich tun, wenn die Dopplerographie der Nieren Atemprobleme verursacht?
Bitten Sie einen Erwachsenen, den Atem anzuhalten. Lernen Sie von kleinen Kindern, schnell zu arbeiten.
Sehr gut bebilderter Vortrag. Danke!
Was ist RAR auf der rechten Seite?
RAR rechts ist das Nieren-Aorten-Verhältnis der rechten Niere. RAR=PSV im Bereich der Stenose/PSV in der Bauchschlagader. RAR für Nierenarterienstenose >3,5.
Warum ist der Widerstandsindex in der Niere erhöht?
Der RI an der Hauptnierenarterie ist im Bereich der Stenose erhöht. Der RI an intrarenalen Gefäßen ist sowohl bei gesunden Neugeborenen als auch bei älteren Menschen erhöht. Der RI nimmt unabhängig von der Ursache mit der Fibrose des Nierenparenchyms zu. Daher ist die Verwendung von RI zur Differenzialdiagnose problematisch.
Wie verändert sich der RI bei chronischer Niereninsuffizienz?
Einige Autoren glauben, dass bei diabetischer und nicht-diabetischer Angiopathie sowie nach Nierentransplantation ein Anstieg des RI mit der Schwere der vaskulären und interstitiellen Schädigung korreliert. Versuche, die Krankheitsprognose mithilfe von RI vorherzusagen, waren nicht sehr erfolgreich.
Wie hoch ist der Nierenarterien-Widerstandsindex bei Kindern?
Arterien aus dem Bauchsegment der Aorta haben einen hohen Widerstandsindex – von 0,78 bis 0,9.
Bei Neugeborenen kann PSV in der Aorta dosm/s, im Truncus coeliacus cm/s, in den Ästen des Truncus coeliacus cm/s und in den Mesenterialarterien cm/s erreichen. Bei älteren Kindern kann das PSV in den Gefäßen dieser Zone cm/s erreichen. Ein deutlicher Anstieg der Geschwindigkeit in einem Gefäß kann auf eine Stenose hinweisen.
Der Patient ist sehr dick, ich kann die Hauptnierenarterien nicht entfernen. Was soll ich machen?
Geben Sie abschließend an: „Der Zugang ist schwierig, die Forschung ist nicht aussagekräftig.“ Versuchen Sie, ein Spektrum der intrarenalen Arterien zu erhalten. Indirektes Zeichen eines Tardus-Parvus-Effekts einer Nierenarterienstenose: AT >70 ms, AI<300 см/сек². Настораживает значительная разница на внутрипочечных сосудах с обеих почек - RI >0,05 und PI >0,12.
„Ich kenne kein besseres Heilmittel gegen Asthma …“ Nicholas Culpeper, 1653 Klettergeißblatt (L. periclymenum) wurde einst in Europa häufig zur Behandlung von Asthma bronchiale, Harnwegserkrankungen und während der Geburt eingesetzt. Plinius empfiehlt die Zugabe zum Wein bei Milzerkrankungen. Traditionell wird aus einem Aufguss von Geißblattblüten (L. periclymenum) ein Sirup hergestellt, der als schleimlösendes Mittel gegen starken Husten eingenommen wird.
Im Hochsommer blüht das Weidenröschen und bedeckt große Flächen verbrannter Waldgebiete und Lichtungen mit einem rosafarbenen Teppich. Blüten und Blätter werden während der Blüte geerntet, im Schatten getrocknet und in dicht verschlossenen Gläsern und Kisten aufbewahrt. Weidenröschen angustifolia, Weidenröschen oder Koporye-Tee ist eine berühmte krautige Pflanze mit einer weitläufigen Gruppe rosafarbener Blüten. Dies ist eine der wenigen Wildpflanzen, die als Nahrungsmittel verwendet werden [...]
„Dies ist eines der erstaunlichsten Kräuter für Wunden, hoch geschätzt und teuer, das als Arzneimittel innerlich und äußerlich verwendet wird.“ Nicholas Culpeper, 1653 Das Kraut erhielt seinen russischen Namen wegen seiner gezackten Blätter, die an Verzierungen mittelalterlicher Kleider erinnern, und sein lateinischer Name kommt vom Wort „Alchemie“, das auf die wundersamen Eigenschaften der Pflanze hinweist. Das Gras wird während der Blüte gesammelt. Charakter: kühl, trocken; schmecken […]
„Die Natur dieser Pflanze ist so erstaunlich, dass die Blutung schon bei Berührung aufhört.“ Plinius, 77 n. Chr. Schachtelhalm ist ein botanisches Relikt in der Nähe der Bäume, die vor 270 Millionen Jahren, während der Karbonzeit, auf der Erde wuchsen. In der UdSSR wuchsen 15 Schachtelhalmarten. Schachtelhalm (E. arvense) ist von größtem praktischem Interesse. Schachtelhalm (E. arvense) ist eine mehrjährige sporentragende krautige Pflanze […]
Die Ephedra-Pflanze (auf Chinesisch Ma Huang) enthält die Alkaloide Ephedrin, Norephedrin und Pseudoephedrin. Alkaloide von 0,5 bis 3 %. Ephedra-Schachtelhalm und Ephedra-Algen enthalten mehr Ephedrin, und Ephedra-Medien enthalten mehr Pseudoephedrin. In den Herbst- und Wintermonaten ist der Alkaloidgehalt am höchsten. Neben Alkaloiden enthält Ephedra bis zu 10 % Tannine und ätherische Öle.
Ephedrin, Norephedrin und Pseudoephedrin ähneln Adrenalin – sie stimulieren Alpha- und Beta-adrenerge Rezeptoren.
Dieses Buch richtet sich an Ginseng-Anfänger, die die Pflanze auf ihren eigenen Parzellen anbauen, und an Ginseng-Züchter, die zum ersten Mal mit der Arbeit auf Industrieplantagen beginnen. Anbauerfahrungen und alle Empfehlungen werden unter Berücksichtigung der klimatischen Eigenschaften der Nicht-Schwarzerde-Region gegeben. Als ich mich darauf vorbereitete, meine Erfahrungen beim Anbau von Ginseng zu beschreiben, dachte ich lange darüber nach, wo ich anfangen sollte, die gesammelten Informationen zu präsentieren, und kam zu dem Schluss, dass es sinnvoll ist, kurz und konsequent über den gesamten Weg des Ginsengzüchters zu sprechen, den ich zurückgelegt habe , so dass der Leser seine Stärken und Fähigkeiten in dieser arbeitsintensiven Angelegenheit abwägen kann.
Für ein Killergetränk gegen Würmer benötigen Sie: 3 Esslöffel rohe (nicht geröstete) Kürbiskerne, eine halbe kleine Zwiebel, 1 Teelöffel Honig, ? Gläser Milch, Mixer.
Dr. Popov über Volksheilmittel gegen Morbus Crohn und unspezifische Colitis ulcerosa (UC): Chronische Colitis ist sehr leicht zu heilen, wenn Sie morgens auf nüchternen Magen einen Teelöffel Wegerichsamen und abends einen Teelöffel Pferdesauerampfersamen einnehmen .
Jedes Frühjahr erscheinen als erste Triebe die Brennnesseltriebe. Brennnessel ist das erste Geschenk des Frühlings. Brennnesseltee verbessert Ihre Gesundheit, gibt Ihnen Kraft, stärkt Ihr Immunsystem und weckt Ihren Körper im Frühling.
Es ist Zeit, Zahnfleischbluten loszuwerden und Ihr Zahnfleisch zu stärken. Im Frühling wächst ein einzigartiges Gras namens Sverbiga. Wenn Sie es mindestens eine Woche lang essen, wird Ihr Zahnfleischbluten für immer verschwinden.
Meine Füße schwitzen! Grusel! Was zu tun ist? Und die Lösung ist ganz einfach. Alle von uns angebotenen Rezepte werden in erster Linie an uns selbst getestet und haben eine 100-prozentige Wirksamkeitsgarantie. Also, los geht’s mit den Schweißfüßen.
Die Lebensgeschichte eines Patienten enthält viel mehr nützliche Informationen als alle Enzyklopädien der Welt. Die Menschen brauchen Ihre Erfahrung – „der Sohn schwieriger Fehler“. Ich bitte alle, schicke Rezepte, zögere nicht, Ratschläge zu geben, sie sind ein Lichtblick für den Patienten!
Über die heilenden Eigenschaften von Kürbis Eingewachsener Zehennagel Ich bin 73 Jahre alt. Es treten Wunden auf, von deren Existenz ich nicht einmal wusste. Zum Beispiel begann plötzlich ein Nagel an Ihrem großen Zeh einzuwachsen. Der Schmerz hinderte mich am Gehen. Sie schlugen eine Operation vor. In „Gesunder Lebensstil“ habe ich von Kürbissalbe gelesen. Ich habe das Fruchtfleisch von den Kernen geschält, es auf meinen Nagel aufgetragen und mit Plastik verbunden, damit der Saft […]
Pilz an den Füßen Pilz an den Füßen Gießen Sie heißes Wasser in ein Becken (je heißer, desto besser) und verreiben Sie die Waschseife mit einem Waschlappen im Wasser. Lassen Sie Ihre Füße eine Minute darin, um sie richtig zu dämpfen. Reinigen Sie anschließend Ihre Sohlen und Absätze mit einem Bimsstein und kürzen Sie unbedingt Ihre Nägel. Wischen Sie Ihre Füße trocken, trocknen Sie sie ab und schmieren Sie sie mit einer pflegenden Creme. Nehmen Sie nun die pharmazeutische Birke […]
Mein Fuß stört mich seit 15 Jahren nicht mehr. Lange Zeit störte mich ein Hühnerauge am linken Fuß. Ich habe es innerhalb von 7 Nächten geheilt, die Schmerzen losgeworden und konnte wieder normal laufen. Sie müssen ein Stück schwarzen Rettich reiben, das Fruchtfleisch auf ein Tuch legen, es fest an der wunden Stelle festbinden, es in Zellophan einwickeln und eine Socke anziehen. Es empfiehlt sich, die Kompresse nachts durchzuführen. Mir […]
Der junge Arzt hat seiner Großmutter das Rezept gegen Gicht und Fersensporn verschrieben. Ich sende Ihnen ein Rezept zur Behandlung von Fersensporn und Beulen in der Nähe des großen Zehs. Ein junger Arzt hat es mir vor etwa 15 Jahren gegeben. Er sagte: „Ich kann mich dafür nicht krankschreiben lassen, das ist nicht erlaubt.“ Aber meine Großmutter wurde wegen dieser Beschwerden so behandelt …“ Ich befolgte den Rat […]
Beginnen wir mit Gicht, die hauptsächlich durch Stoffwechselstörungen verursacht wird. Hören wir uns an, was der Winniza-Arzt D.V. NAUMOV über Padagre sagt. Wir behandeln Gicht nach Naumov Gicht „Gesunder Lebensstil“: Es gibt viele Fragen zur Auflösung von Salzen in den Gelenken. Sie behaupten, dass das Speisesalz, das wir zu uns nehmen, nichts mit unlöslichen Salzen wie Uraten, Phosphaten und Oxalaten zu tun hat. Und was hat […]
Auf Anraten von Antonina Khlobystina Osteomyelitis Im Alter von 12 Jahren erkrankte ich an Osteomyelitis und verlor fast ein Bein. Ich wurde in ernstem Zustand ins Krankenhaus eingeliefert und noch am selben Tag operiert. Er wurde einen ganzen Monat lang behandelt, aber erst nach 12 Jahren abgemeldet. Ich wurde schließlich mit einem einfachen Volksheilmittel geheilt, das mir Antonina Khlobystina aus Tscheljabinsk-70 (heute [...]
Gefallen, aufgewacht – Gips Im Laufe der Jahre werden die Knochen sehr brüchig, es entwickelt sich Osteoporose – darunter leiden besonders Frauen. Was tun bei einer Fraktur? Was kann man außer Gips und Bettruhe zur Selbsthilfe tun? Wir haben diese Fragen an den Doktor der Biowissenschaften, Professor Dmitry Dmitrievich SUMAROKOV, gerichtet, einen Spezialisten für Knochengewebewiederherstellung. „HLS“: Du bist 25 Jahre alt […]
Zwiebelsuppe gegen Osteoporose Osteoporose Ärzte nennen Osteoporose den „stillen Dieb“. Kalzium verlässt die Knochen ruhig und ohne Schmerzen. Ein Mensch hat Osteoporose und weiß nichts darüber! Und dann kommt es zu unerwarteten Knochenbrüchen. Ein 74-jähriger Mann wurde mit einer Hüftfraktur in unser Krankenhaus eingeliefert. Er fiel aus heiterem Himmel in die Wohnung - der Knochen konnte seinen Körper nicht tragen und [...]
Nierenarterie
Die Nierenarterie (RA) ist ein paariges terminales Blutgefäß, das die Niere mit Blut versorgt. Diese Arterie transportiert Blut zu den vorderen, unteren, hinteren und apikalen Abschnitten der Niere. 90 % des Blutes gelangen in die Rinde und nur 10 % in das Mark der Niere.
Struktur
Der menschliche Körper verfügt über linke und rechte PAs, die jeweils in vordere und hintere Äste unterteilt sind, die wiederum in segmentale Äste unterteilt sind. Wenn wir von segmentalen Ästen sprechen, werden sie in interlobäre Äste unterteilt, die sich in ein Gefäßnetz aufteilen, das aus bogenförmigen Arterien besteht.
Die abführende Arterie zerfällt in Kapillaren, die die Nierentubuli miteinander verflechten. Diese Kapillaren werden zu Venen.
Stenose
Eine Stenose ist ein teilweiser Verschluss einer Arterie oder ihrer Hauptäste. Dieser pathologische Zustand tritt vor dem Hintergrund einer Entzündung sowie als Folge einer Kompression der Arterie durch einen Tumor, einer atherosklerotischen Verengung oder einer Gefäßdysplasie auf.
Eine Nierenarterienstenose ist durch eine eingeschränkte Nierenfunktion, Nierenversagen und einen starken Blutdruckanstieg gekennzeichnet. In den meisten Fällen verläuft diese Krankheit asymptomatisch. Ein längerer Arterienverschluss führt zu Azotämie, die sich in Müdigkeit, Schwäche und Verwirrtheit äußert.
Um den Blutdruck bei Patienten mit VA-Stenose zu senken, verschreiben Mediziner blutdrucksenkende Medikamente in Kombination mit Diuretika. Die Behandlung einer Stenose kann auch eine Stentimplantation und eine Ballonangioplastie umfassen.
Moderne Mediziner erreichen durch die Denervierung der Nierenarterien eine anhaltende blutdrucksenkende Wirkung. Derzeit ist die katheter-sympathische Denervierung die wirksamste unblutige Methode zur Behandlung resistenter Hypertonie. Nach diesem Eingriff wird über ein Jahr hinweg ein stabiler Blutdruckabfall (nmm.Hg) beobachtet.
Aneurysma
Ein Nierenarterien-Aneurysma ist eine sackförmige Erweiterung des Arterienlumens, die aufgrund des Fehlens von Muskelfasern in der Gefäßwand auftritt. In den meisten Fällen ist das VA-Aneurysma einseitig. Es kann entweder extrarenal oder intrarenal lokalisiert sein. Dieser pathologische Zustand äußert sich in arterieller Hypertonie (erhöhter Blutdruck) und Thromboembolie.
Das Aneurysma der oben genannten Arterie wird ausschließlich operativ behandelt. Diese Anomalie kann mit den folgenden Vorgängen behoben werden:
- Aneurysmographie (Vernähen der Gefäßwand mit Aneurysmagewebe, das nach der Entfernung des Hauptteils übrig geblieben ist);
- Entfernung des Aneurysmas und Ersatz des Defekts durch ein Pflaster;
- Arterienresektion.
Die Aneurysmographie wird in der Regel bei großen Aneurysmen und mehreren Gefäßläsionen durchgeführt.
Thrombose
Laut medizinischen Experten handelt es sich bei einer Nierenarterienthrombose um eine Blockierung des renalen Blutflusses durch einen Thrombus, der von extrarenalen Gefäßen abgebrochen ist. Gefäßthrombosen können durch Traumata, Arteriosklerose und Entzündungen ausgelöst werden. In 20–30 % der Fälle ist die Blockade der Nierendurchblutung durch einen Thrombus beidseitig.
Eine PA-Thrombose ist durch starke und akute Schmerzen im unteren Rücken, Rücken oder in der Niere gekennzeichnet, die zur Seite oder in den Bauch ausstrahlen. Außerdem kann eine Thrombose mit einem deutlichen Anstieg des Blutdrucks, Übelkeit, Erbrechen, Hyperthermie und Verstopfung einhergehen.
Die Behandlung einer Nierenarterienthrombose ist komplex: symptomatische Therapie (Antiemetika, Antipyretika, Antihypertensiva, Schmerzmittel und andere Medikamente), gerinnungshemmende Behandlung und Operation.
Bei Verwendung von Materialien der Website ist der aktive Verweis obligatorisch.
Die auf unserer Website präsentierten Informationen dürfen nicht zur Selbstdiagnose und Behandlung verwendet werden und können nicht als Ersatz für die Konsultation eines Arztes dienen. Wir warnen Sie vor möglichen Kontraindikationen. Fachliche Beratung ist erforderlich.
Nierengefäße
Die Hauptnierenarterien gehen 10–20 mm unterhalb der Mesenterialarterie von der Aorta ab und haben einen Durchmesser von etwa 3–5 mm. Die rechte Arterie ist etwas länger als die Nierenvene und verläuft hinter der unteren Hohlvene. Das Merkmal, das die Arterie vom erweiterten Harnleiter unterscheidet, ist ihr periodisches Pulsieren, das mit dem Pulsieren des Herzens zusammenfällt. Die rechte Hauptnierenarterie wird in 95 % der Fälle dargestellt, die linke in 80 %. Oft ist die linke Nierenarterie in Fragmenten sichtbar. Voraussetzung für die Darstellung der Nierenarterien im Bereich ihrer Ostien ist die Abwesenheit von Gas im Darm. Am Hilus der Niere sind die Hauptnierenarterien in Segmentarterien unterteilt, die sich im Nierensinus befinden und deren Durchmesser durchschnittlich 2,1 bis 2,3 mm beträgt. Von den Segmentarterien gehen interlobuläre Arterien ab, dia-
Reis. 13.13. Diagramm der Nierengefäße.
1- Harnleiter; 2 - Hauptnierenarterie; 3 - Hauptnierenvene; 4 - Segmentgefäße; 5 - interlobuläre Gefäße; 6 - bogenförmige Gefäße.
Reis. 13.14. Ultraschall der Nieren. Querscan von der vorderen Bauchdecke.
1 - Leber; 2 - vordere Oberfläche der Niere; 3 - hintere Oberfläche der Niere; 4 - Nierensinus; 5 - Nierentor; 6 - Nierenvene.
einen Meter von ca. 1,5 mm in die Räume zwischen den Pyramiden hinein. Diese Gefäße werden als echofreie lineare Strukturen dargestellt, die vom radialen Hilus der Niere abweichen und gleichmäßig im zentralen Echokomplex verteilt sind, wobei jede nachfolgende Generation schmaler als die vorherige ist. In den kortikomedullären Zonen gibt es bogenförmige Arterien, die die Basis der Pyramiden umgeben. Der Durchmesser dieser Arterien beträgt 1,3–1,5 mm und ihre echoreichen Wände grenzen die Pyramiden deutlich von der Nierenrinde ab (Abb. 13.13).
Die Nierenvenen haben einen etwas größeren Durchmesser und pulsieren im Gegensatz zu Arterien nicht. Die rechte Hauptnierenvene ist kürzer als die Arterie, die linke länger. Die Hauptnierenvene liegt vor und unterhalb der Arterie. Die rechte Hauptnierenvene ist in 100 % der Fälle sichtbar, die linke wird häufiger vom Ort ihres Schnittpunkts mit der Arteria mesenterica superior bis zum Ort ihres Zusammenflusses mit der Vena cava inferior bestimmt (Abb. 13.14). Die Darstellung der großen Gefäße der linken Niere verbessert sich, wenn man sie durch einen mit Flüssigkeit gefüllten Magen untersucht.
Nierenarterienerkrankungen
Die menschlichen Nieren erfüllen ihre Funktionen ständig und ohne Unterbrechung. Ihre Funktionen für den Körper sind unbezahlbar. Die Hauptfunktion besteht darin, das Blut von Giftstoffen zu reinigen und wird rund um die Uhr ausgeführt. Der Aufbau des Nierensystems ist komplex, jedes einzelne Organ erfüllt seine eigenen Funktionen. Die Nierenarterie versorgt die Nieren mit Blut. Dieses paarige Blutgefäß versorgt das Mark und die Kortikalis.
Eigenschaften und Funktionen
Es gibt zwei Nierenarterien. Beide funktionieren normalerweise auf die gleiche Weise und versorgen jeweils rechts und links Blut, es gibt eine linke und eine rechte Nierenarterie. Sie stammen aus der Bauchschlagader. Ihre Länge ist kurz. Beide sind in mehrere kleinere unterteilt. Alle Segmentäste sind in interlobäre Äste unterteilt, die aus bogenförmigen Arterien bestehen. Sie verteilen sich wiederum auf Kapillaren, die in die Nierenarterien und -venen übergehen.
Die akzessorische Nierenarterie ist eine sehr häufige Erkrankung, bei der die Blutversorgung über die akzessorische Nierenarterie erfolgt. Die zusätzlichen haben einen kleineren Durchmesser als die Haupt.
Kommt es zu einer allmählichen Verengung oder vollständigen Verstopfung des Lumens, verschlechtert sich die funktionelle Funktion des Nierensystems. Solche Pathologien können zu Nierenversagen oder erhöhtem Blutdruck führen. Alle Veränderungen an den Nierenarterien müssen überwacht werden, um schwerwiegendere Pathologien auszuschließen.
Die Besonderheit des renalen Blutflusses ist seine Fülle im Verhältnis zu anderen Blutversorgungssystemen im Körper. Auch die Blutversorgung der Niere hat die Eigenschaft, sich selbst zu regulieren. Wenn der Druck steigt, zieht sich die Muskulatur zusammen und das Blut fließt in viel kleineren Mengen, was zu einem Druckabfall führt. Bei einem starken Druckabfall weiten sich die Gefäße und der Druck steigt. Im glomerulären System herrscht ein konstanter Druck.
Um sicherzustellen, dass die größtmögliche Menge an Giftstoffen ausgeschieden wird, durchläuft der gesamte Blutfluss das System in nur 5 Minuten. Es ist sehr wichtig, eine gesunde Durchblutung und den Zustand der Nierenarterien aufrechtzuerhalten, da diese für den Menschen äußerst wichtig sind. Wenn die Nierenarterien nicht voll funktionsfähig sind, verschlechtert sich die Funktion der Nieren, was bedeutet, dass der Allgemeinzustand des Körpers gefährdet ist.
Verstopfung der Nierenarterie
Eine Verengung der Nierenarterien kann bei zwei oder einer gleichzeitig auftreten. Der Krankheitsverlauf ist in der Regel nicht schnell. Das Auftreten einer Verstopfung der Hauptvenen oder einer ihrer Zweige ist sehr gefährlich. Dies geschieht als Blutgerinnsel. Das Blutgerinnsel bewegt sich von überall im Körper durch den Blutkreislauf und stoppt in der Nierenarterie, was zum vollständigen Verschluss des Lumens führt. Am häufigsten lösen sich Blutgerinnsel von größeren Blutgerinnseln, die sich im Herzen oder in der Aorta bilden.
Schäden an den Wänden selbst können zur Bildung eines Blutgerinnsels führen, das sich anschließend auf die Verstopfung auswirkt. Schäden können als Folge einer Operation oder nach einem Angiographie- oder Angioplastie-Eingriff auftreten. Unter dem Einfluss von Arteriosklerose werden Blutgefäße nach und nach zerstört und es bilden sich Blutgerinnsel. Die Arterien werden auch durch eine sich langsam bildende Erweiterung, ein sogenanntes Aneurysma, zerstört.
Eine Schädigung der Nierenarterie führt zu einer Verstopfung. Zusätzlich zur Verstopfung kann es jedoch auch zu einem Bruch der Wände kommen. Daher müssen Pathologien, die zum Auftreten von Blutgerinnseln führen können, sofort nach der Erkennung beseitigt werden. Wenn sich kein Blutgerinnsel bildet, können einige Pathologien zu einer erheblichen Verengung führen, die die Ernährung der Nieren verringert. Eine Krankheit, bei der sich die Wände verengen, sich aber kein Gerinnsel bildet, wird Stenose genannt.
Nierenarterienstenose
Eine Nierenarterienstenose ist eine gefährliche Pathologie. Bei einer Stenose handelt es sich im Wesentlichen um eine Verengung des Durchmessers von Blutgefäßen. Bei normaler Funktion führt die Blutfiltration zur Bildung von Primärharn. Wenn sich die Wände verengen, nimmt das Blutvolumen ab. Je stärker die Verengung ist, desto weniger Blut wird von den Nieren zugeführt. Blutmangel führt zu erhöhtem Blutdruck und das Organ reinigt das Blut deutlich schlechter.
Eine Nierenarterienstenose beeinträchtigt die Funktion des Organs vollständig. Bei einer kritischen Abnahme des Blutvolumens sowie bei schlechter Ernährung über einen längeren Zeitraum kommt es zu einer normalen Nierenfunktion und es wird kein Urin gebildet oder ausgeschieden. Stenosen treten aufgrund bestimmter Krankheiten auf. Eine Stenose kann durch Arteriosklerose, Diabetes mellitus, Aneurysma, einige entzündliche Prozesse sowie Neoplasien in den Nierenarterien hervorgerufen werden.
Um das Auftreten einer Stenose nicht hervorzurufen, wirkt sich diese Krankheit äußerst negativ auf den Zustand der Nieren sowie auf die allgemeine Gesundheit einer Person aus und es besteht die Gefahr einer sehr schweren Erkrankung. Wenn therapeutische Maßnahmen nicht rechtzeitig ergriffen werden, kann eine Stenose zu einem hormonellen Ungleichgewicht, einem verminderten Proteinspiegel, Schwellungen und einer verminderten Flüssigkeitssekretion sowie einer Abnahme der Plasmamenge führen.
Nierenarterien älterer Menschen
Mit zunehmendem Alter neigen die Arterienwände im gesamten Körper dazu, sich zu verdicken. Die Nierenarterien verdicken sich langsamer als andere. Im Alter bildet sich schließlich die Verdickung der Nierenarterien. Dies geschieht vom Moment der Geburt an. Wenn sich die rechte Nierenvene deutlich verdickt hat, ist der gleiche Vorgang auch in der linken zu beobachten und umgekehrt.
Bei Neugeborenen teilt sich die innere Hülle der hyperplastischen Verdickung in zwei Membranen. Während der Körper reift, wird die elastische Schicht mehrfach in Membranen unterteilt. Am Anfang der Arterien sowie an der Stelle der ersten Teilung in zwei getrennte Äste nimmt die Anzahl der Membranen zu und breitet sich dann über den gesamten Umfang der gegabelten Arterien aus.
Im höheren Alter kommt es durch Veränderungen zur Bildung einer elastischen Schicht mit Bindegewebe und elastischen Fasern.
Altersbedingte Veränderungen führen nicht immer zur Entwicklung pathologischer Prozesse im menschlichen Körper. Eine Verdickung kommt bei jedem Menschen vor und führt zur Bildung ausreichend dicker Wände, die Schäden standhalten können. Der einfache Aufbau der Blutversorgung bei Neugeborenen kommt mit kleinen Belastungen und kleinen Blutmengen gut zurecht, mit zunehmendem Körperwachstum werden jedoch alle Prozesse deutlich komplexer und dementsprechend ist die naturbedingte Verdickung der Wände ratsam.
Diagnose von Veränderungen
Bei der Untersuchung kann sich der Arzt auf die Anamnese stützen, um labordiagnostische oder instrumentelle Diagnosemethoden vorzuschreiben. Die Hauptsymptome von Veränderungen im Zustand der Nierenarterie:
- Bluthochdruck.
- Eine Blutuntersuchung zeigt einen Anstieg der roten Blutkörperchen.
- Verminderte Urinmenge und Häufigkeit des Wasserlassens.
Diese Symptome sind auch für andere Pathologien charakteristisch, sodass Sie sich bei der Diagnosestellung nicht nur auf diese Symptome verlassen können. Um den Zustand der Blutgefäße zu untersuchen, wird ein spezielles Doppler-Gerät verwendet, das bestimmt, wie schnell sich Blut durch das Blutversorgungssystem bewegt. Mit dieser Methode lässt sich eine Wandstenose erfolgreich feststellen, allerdings ist das Gerät möglicherweise nicht in der Lage, einen langsamen Blutfluss zu erkennen.
Die Einführung eines Jodid-Kontrastmittels ist typisch für die Radiographie oder Fluoroskopie, mit der auch der Zustand der Nierenarterie und mögliche Störungen erfolgreich bestimmt werden können. Die Einführung von Galium während der MRT ist die genaueste Forschungsmethode, die es Ihnen ermöglicht, den Zustand des gesamten Systems sowie jedes einzelnen Gefäßes vollständig zu untersuchen. Mit dieser Methode ist es möglich, Krankheiten bereits im Frühstadium ihres Auftretens zu erkennen.
Nierenarterienstenose (RA): Ursachen, Anzeichen, Diagnose, Behandlung, Operation
Die Nierenarterienstenose (RAS) ist eine schwere Erkrankung, die mit einer Verengung des Lumens des die Niere versorgenden Gefäßes einhergeht. Die Pathologie liegt nicht nur in der Verantwortung von Nephrologen, sondern auch von Kardiologen, da die Hauptmanifestation in der Regel eine schwere Hypertonie ist, die schwer zu korrigieren ist.
Patienten mit einer Nierenarterienstenose sind überwiegend ältere Menschen (ab 50 Jahren), eine Stenose kann aber auch bei jungen Menschen diagnostiziert werden. Unter älteren Menschen mit vaskulärer Arteriosklerose gibt es doppelt so viele Männer wie Frauen, und bei angeborener Gefäßpathologie überwiegen Frauen, bei denen sich die Krankheit mit zunehmendem Alter manifestiert.
Bei jedem zehnten Menschen, der an Bluthochdruck leidet, ist eine Stenose der großen Nierengefäße die Hauptursache für diese Erkrankung. Heute sind bereits mehr als 20 verschiedene Veränderungen bekannt und beschrieben, die zu einer Verengung der Nierenarterien (RA), einem Druckanstieg und sekundären sklerotischen Prozessen im Parenchym des Organs führen.
Die Prävalenz der Pathologie erfordert nicht nur den Einsatz moderner und genauer Diagnosemethoden, sondern auch eine rechtzeitige und wirksame Behandlung. Es ist anerkannt, dass mit der operativen Behandlung von Stenosen die besten Ergebnisse erzielt werden können, während die konservative Therapie eine unterstützende Rolle spielt.
Ursachen der VA-Stenose
Die häufigsten Ursachen für eine Verengung der Nierenarterie sind Arteriosklerose und fibromuskuläre Dysplasie der Arterienwand. Atherosklerose macht bis zu 70 % der Krankheitsfälle aus, fibromuskuläre Dysplasie etwa ein Drittel der Fälle.
Eine Atherosklerose der Nierenarterien mit einer Verengung ihres Lumens findet sich meist bei älteren Männern, oft mit bestehender koronarer Herzkrankheit, Diabetes und Fettleibigkeit. Lipidplaques befinden sich häufiger in den Anfangsabschnitten der Nierengefäße, in der Nähe der Aorta, die auch von Arteriosklerose betroffen sein können, und die Verzweigungszone im Organparenchym ist deutlich seltener betroffen.
Fibromuskuläre Dysplasie ist eine angeborene Pathologie, bei der sich die Wand der Arterie verdickt, was zu einer Verringerung ihres Lumens führt. Diese Läsion ist normalerweise im mittleren Teil der VA lokalisiert, wird bei Frauen fünfmal häufiger diagnostiziert und kann bilateral sein.
Atherosklerose (rechts) und fibromuskuläre Dysplasie (links) sind die Hauptursachen für VA-Stenose
Etwa 5 % des RAS werden durch andere Ursachen verursacht, darunter entzündliche Prozesse der Gefäßwände, Aneurysmaerweiterungen, Thrombosen und Embolien der Nierenarterien, Kompression durch einen extern lokalisierten Tumor, Takayasu-Krankheit und Nierenvorfall. Bei Kindern liegt eine intrauterine Entwicklungsstörung des Gefäßsystems mit VA-Stenose vor, die sich im Kindesalter als Hypertonie äußert.
Sowohl einseitige als auch beidseitige Stenosen der Nierenarterien sind möglich. Eine Schädigung beider Gefäße wird bei angeborener Dysplasie, Arteriosklerose und Diabetes beobachtet und ist bösartiger, da sich zwei Nieren gleichzeitig in einem Zustand der Ischämie befinden.
Wenn der Blutfluss durch die Nierengefäße gestört ist, wird das System zur Regulierung des Blutdrucks aktiviert. Das Hormon Renin und das Angiotensin-Converting-Enzym tragen zur Bildung einer Substanz bei, die einen Krampf kleiner Arteriolen und eine Erhöhung des peripheren Gefäßwiderstands verursacht. Die Folge ist Bluthochdruck. Gleichzeitig produzieren die Nebennieren überschüssiges Aldosteron, unter dessen Einfluss Flüssigkeit und Natrium zurückgehalten werden, was ebenfalls zu einem Anstieg des Blutdrucks führt.
Wenn auch nur eine der Arterien, rechts oder links, beschädigt ist, werden die oben beschriebenen Mechanismen des Bluthochdrucks ausgelöst. Im Laufe der Zeit „erholt“ sich die gesunde Niere auf ein neues Druckniveau, das auch dann erhalten bleibt, wenn die erkrankte Niere vollständig entfernt oder der Blutfluss in ihr durch Angioplastie wiederhergestellt wird.
Neben der Aktivierung des Druckhaltesystems geht die Erkrankung mit ischämischen Veränderungen in der Niere selbst einher. Vor dem Hintergrund eines Mangels an arteriellem Blut kommt es zu einer tubulären Degeneration, es wächst Bindegewebe im Stroma und in den Glomeruli des Organs, was im Laufe der Zeit unweigerlich zu Atrophie und Nephrosklerose führt. Die Niere wird dichter, schrumpft und kann ihre zugewiesenen Funktionen nicht mehr erfüllen.
Manifestationen von SPA
SPA kann über einen längeren Zeitraum asymptomatisch oder in Form einer gutartigen Hypertonie bestehen. Deutliche klinische Anzeichen der Krankheit treten auf, wenn die Gefäßverengung 70 % erreicht. Unter den Symptomen sind die sekundäre renale arterielle Hypertonie und Anzeichen einer parenchymalen Dysfunktion (verminderte Urinfiltration, Vergiftung mit Stoffwechselprodukten) am typischsten.
Ein anhaltender Druckanstieg, meist ohne hypertensive Krisen, bei jungen Patienten veranlasst den Arzt, über eine mögliche fibromuskuläre Dysplasie nachzudenken, und wenn der Patient die 50-Jahres-Marke überschritten hat, höchstwahrscheinlich eine atherosklerotische Schädigung der Nierengefäße.
Nierenhypertonie ist durch einen Anstieg nicht nur des systolischen, sondern auch des diastolischen Drucks gekennzeichnet, der 140 mmHg erreichen kann. Kunst. und mehr. Dieser Zustand lässt sich mit herkömmlichen blutdrucksenkenden Medikamenten äußerst schwer behandeln und birgt ein hohes Risiko für Herz-Kreislauf-Katastrophen, einschließlich Schlaganfall und Myokardinfarkt.
Zu den Beschwerden von Patienten mit renaler Hypertonie gehören:
- Starke Kopfschmerzen, Tinnitus, blinkende „Flecken“ vor den Augen;
- Vermindertes Gedächtnis und geistige Leistungsfähigkeit;
- Schwäche;
- Schwindel;
- Schlaflosigkeit oder Tagesmüdigkeit;
- Reizbarkeit, emotionale Instabilität.
Eine ständige hohe Belastung des Herzens schafft Bedingungen für seine Hypertrophie; Patienten klagen über Brustschmerzen, Herzklopfen, ein Gefühl von Funktionsstörungen des Organs, Atemnot und in schweren Fällen entwickelt sich ein Lungenödem, das eine Notfallversorgung erfordert.
Neben Bluthochdruck sind Schweregefühl und Schmerzen im Lendenbereich, Blut im Urin und Schwäche möglich. Bei einer übermäßigen Sekretion von Aldosteron durch die Nebennieren trinkt der Patient viel, scheidet nicht nur tagsüber, sondern auch nachts große Mengen unkonzentrierten Urins aus und es sind Krämpfe möglich.
Im Anfangsstadium der Erkrankung bleibt die Nierenfunktion erhalten, es tritt jedoch bereits Bluthochdruck auf, der jedoch medikamentös behandelt werden kann. Die Subkompensation ist durch eine allmähliche Abnahme der Nierenfunktion gekennzeichnet, und im Stadium der Dekompensation sind Anzeichen eines Nierenversagens deutlich sichtbar. Bluthochdruck im Endstadium wird bösartig, der Druck erreicht Maximalwerte und wird durch Medikamente nicht „niedergeschlagen“.
SPA ist nicht nur wegen seiner Manifestationen gefährlich, sondern auch wegen Komplikationen in Form von Hirnblutungen, Myokardinfarkt und Lungenödem aufgrund von Bluthochdruck. Bei den meisten Patienten ist die Netzhaut der Augen betroffen und kann zu einer Ablösung und Erblindung führen.
Chronisches Nierenversagen als Endstadium der Pathologie geht mit einer Vergiftung durch Stoffwechselprodukte, Schwäche, Übelkeit, Kopfschmerzen, einer geringen Urinmenge, die die Nieren selbst filtern können, und einer Zunahme von Ödemen einher. Patienten sind anfällig für Lungenentzündung, Perikarditis, Entzündung des Peritoneums, Schädigung der Schleimhäute der oberen Atemwege und des Verdauungstrakts.
Wie erkennt man eine Nierenarterienstenose?
Die Untersuchung eines Patienten mit Verdacht auf eine Stenose der linken oder rechten Nierenarterie beginnt mit einer detaillierten Abklärung der Beschwerden, des Zeitpunkts ihres Auftretens und des Ansprechens auf eine konservative Behandlung des Bluthochdrucks, sofern diese bereits verordnet wurde. Als nächstes hört der Arzt das Herz und die großen Gefäße ab, verschreibt Blut- und Urintests sowie zusätzliche instrumentelle Untersuchungen.
Stenose beider Nierenarterien in der Angiographie
Bereits bei der Erstuntersuchung lässt sich eine Vergrößerung des Herzens aufgrund einer Hypertrophie der linken Teile und eine Zunahme des zweiten Tons oberhalb der Aorta feststellen. Im Oberbauch ist ein Geräusch zu hören, das auf eine Verengung der Nierenarterien hinweist.
Die wichtigsten biochemischen Indikatoren im SPA werden der Kreatinin- und Harnstoffspiegel sein, der aufgrund einer unzureichenden Filtrationskapazität der Nieren ansteigt. Im Urin finden sich rote Blutkörperchen, weiße Blutkörperchen und Proteinzylinder.
Zu den weiteren diagnostischen Methoden gehören Ultraschall (die Nieren werden verkleinert) und Doppler-Ultraschall ermöglicht es, eine Verengung der Arterie und Veränderungen in der Geschwindigkeit des Blutflusses durch die Arterie aufzuzeichnen. Informationen über Größe, Lage und Funktionalität können durch Radioisotopenforschung gewonnen werden.
Die Arteriographie gilt als die aussagekräftigste diagnostische Methode, wenn Ort, Grad der VA-Stenose und hämodynamische Störungen mittels Kontrastradiographie bestimmt werden. CT und MRT können ebenfalls durchgeführt werden.
Behandlung einer Nierenarterienstenose
Vor Beginn der Behandlung wird der Arzt dem Patienten empfehlen, schlechte Gewohnheiten aufzugeben, eine Diät mit reduzierter Salzaufnahme einzuhalten und Flüssigkeiten, Fette und leicht zugängliche Kohlenhydrate einzuschränken. Bei Arteriosklerose mit Adipositas ist eine Gewichtsabnahme notwendig, da Adipositas zusätzliche Schwierigkeiten bei der Planung eines chirurgischen Eingriffs mit sich bringen kann.
Die konservative Therapie der Nierenarterienstenose hat einen unterstützenden Charakter; sie beseitigt nicht die zugrunde liegende Ursache der Erkrankung. Gleichzeitig benötigen die Patienten eine Korrektur des Blutdrucks und der Harnausscheidung. Eine Langzeittherapie ist für ältere Menschen und Personen mit weit verbreiteten atherosklerotischen Gefäßerkrankungen, einschließlich Herzkranzgefäßen, angezeigt.
Da die Hauptmanifestation einer Nierenarterienstenose eine symptomatische Hypertonie ist, zielt die Behandlung in erster Linie auf die Senkung des Blutdrucks ab. Zu diesem Zweck werden Diuretika und blutdrucksenkende Medikamente verschrieben. Es ist zu bedenken, dass bei einer starken Verengung des Lumens der Nierenarterie ein Druckabfall auf normale Werte zur Verschlechterung der Ischämie beiträgt, da in diesem Fall noch weniger Blut zum Parenchym des Organs fließt. Ischämie führt zum Fortschreiten sklerotischer und dystrophischer Prozesse in den Tubuli und Glomeruli.
Die Medikamente der Wahl bei Bluthochdruck vor dem Hintergrund einer VA-Stenose sind ACE-Hemmer (Capropril). Bei atherosklerotischer Vasokonstriktion sind sie jedoch kontraindiziert, auch bei Personen mit Herzinsuffizienz und Diabetes mellitus, daher werden sie ersetzt durch:
- Kardioselektive Betablocker (Atenolol, Egilok, Bisoprolol);
- Blocker langsamer Kalziumkanäle (Verapamil, Nifedipin, Diltiazem);
- Alphablocker (Prazosin);
- Schleifendiuretika (Furosemid);
- Imidazolin-Rezeptor-Agonisten (Moxonidin).
Die Medikamentendosen werden individuell ausgewählt, es ist ratsam, einen starken Blutdruckabfall zu vermeiden, und bei der Wahl der richtigen Dosierung des Medikaments wird der Kreatinin- und Kaliumspiegel im Blut überwacht.
Patienten mit atherosklerotischer Stenose benötigen Statine zur Korrektur von Fettstoffwechselstörungen, bei Diabetes sind lipidsenkende Medikamente oder Insulin indiziert. Um thrombotischen Komplikationen vorzubeugen, werden Aspirin und Clopidogrel eingesetzt. In allen Fällen wird die Dosierung der Medikamente unter Berücksichtigung der Filtrationskapazität der Nieren ausgewählt.
Bei schwerem Nierenversagen aufgrund einer atherosklerotischen Nephrosklerose wird den Patienten ambulant eine Hämodialyse oder Peritonealdialyse verordnet.
Eine konservative Behandlung bringt oft nicht den gewünschten Effekt, da die Stenose nicht medikamentös beseitigt werden kann und die wichtigste und wirksamste Maßnahme daher nur eine Operation sein kann, deren Indikationen in Betracht gezogen werden:
- Schwere Stenose, die zu hämodynamischen Störungen in der Niere führt;
- Verengung der Arterie bei Vorhandensein einer einzelnen Niere;
- Bösartige Hypertonie;
- Chronisches Organversagen aufgrund einer Schädigung einer der Arterien;
- Komplikationen (Lungenödem, instabile Angina pectoris).
Arten von Interventionen, die im SPA verwendet werden:
- Stenting und Ballonangioplastie;
- Bypass-Operation;
- Resektion und Prothetik eines Abschnitts der Nierenarterie;
- Nierenentfernung;
Angioplastie und Stenting von VA
Beim Stenting wird ein spezieller Schlauch aus synthetischem Material in das Lumen der Nierenarterie eingeführt, der an der Stenosestelle verstärkt wird und eine Verbesserung der Durchblutung ermöglicht. Bei der Ballonangioplastie wird über einen Katheter ein spezieller Ballon durch die Oberschenkelarterie eingeführt, der im Bereich der Stenose aufgeblasen wird und diese dadurch aufweitet.
Video: Angioplastie und Stenting – eine minimalinvasive Methode zur Behandlung von SPA
Bei Arteriosklerose der Nierengefäße wird die beste Wirkung durch eine Bypass-Operation erzielt, bei der die Nierenarterie mit der Aorta vernäht wird und die Stenosestelle vom Blutkreislauf ausgeschlossen wird. Die Entfernung eines Gefäßabschnitts und die anschließende Prothetik mit patienteneigenen Gefäßen oder synthetischen Materialien ist möglich.
A) Nierenarterienersatz und B) bilateraler RA-Bypass mit einer synthetischen Prothese
Wenn rekonstruktive Eingriffe nicht möglich sind und sich eine Atrophie und Sklerose der Niere entwickelt, ist eine Organentfernung (Nephrektomie) angezeigt, die in 15-20 % der Pathologiefälle durchgeführt wird. Wenn die Stenose durch angeborene Ursachen verursacht wird, wird die Notwendigkeit einer Nierentransplantation in Betracht gezogen, während bei vaskulärer Arteriosklerose eine solche Behandlung nicht durchgeführt wird.
In der postoperativen Phase sind Komplikationen in Form von Blutungen und Thrombosen im Bereich von Anastomosen oder Stents möglich. Die Wiederherstellung eines akzeptablen Blutdruckniveaus kann bis zu sechs Monate dauern, in denen die konservative blutdrucksenkende Therapie fortgesetzt wird.
Die Prognose der Erkrankung wird durch den Grad der Stenose, die Art der sekundären Veränderungen in den Nieren, die Wirksamkeit und Möglichkeit einer chirurgischen Korrektur der Pathologie bestimmt. Bei Arteriosklerose erreicht etwas mehr als die Hälfte der Patienten nach der Operation wieder einen normalen Blutdruck, und im Falle einer Gefäßdysplasie kann dieser bei 80 % der Patienten durch eine chirurgische Behandlung wiederhergestellt werden.
Die Nierenarterie ist ein paariges Endblutgefäß, das aus den Seitenflächen der Bauchschlagader entspringt und die Niere mit Blut versorgt. Die Nierenarterien transportieren Blut zu den apikalen (apikalen), hinteren, unteren und vorderen Segmenten der Niere. Nur 10 % des Blutes gelangen zum Nierenmark und der Großteil (90 %) gelangt zur Nierenrinde.
Struktur der Nierenarterie
Es gibt rechte und linke Nierenarterien, die jeweils in einen hinteren und einen vorderen Zweig und diese wiederum in segmentale Zweige unterteilt sind.
Segmentale Äste verzweigen sich in interlobäre Äste, die sich in ein Gefäßnetz bestehend aus bogenförmigen Arterien auflösen. Von den bogenförmigen Arterien bis zur Nierenkapsel gehen interlobuläre und kortikale Arterien sowie Markäste ab, von denen Blut zu den Lappen (Pyramiden) der Niere fließt. Zusammen bilden sie Bögen, von denen zuführende Gefäße ausgehen. Jedes zuführende Gefäß verzweigt sich in ein Kapillargeflecht, das von einer glomerulären Kapsel und der Basis des Nierentubulus umgeben ist.
Auch die abführende Arterie zerfällt in Kapillaren. Die Kapillaren umschlingen die Nierenkanälchen und gelangen dann in die Venen.
Die rechte Arterie verläuft von der Aorta nach vorne und gerade und dann schräg nach unten zur Niere, hinter der unteren Hohlvene. Der Weg der linken Arterie zum Nierenhilus ist viel kürzer. Es bewegt sich horizontal und mündet hinter der linken Nierenvene in die linke Niere.
Nierenarterienstenose
Unter einer Stenose versteht man den teilweisen Verschluss einer Arterie oder ihrer Hauptäste. Eine Stenose entsteht als Folge einer Entzündung oder Kompression der Arterie durch einen Tumor, einer Dysplasie oder einer atherosklerotischen Verengung des Gefäßes. Bei der fibromuskulären Dysplasie handelt es sich um eine Gruppe von Verletzungen, bei denen es zu einer Verdickung der mittleren, inneren oder subadventitialen Gefäßmembranen kommt.
Bei einer Nierenarterienstenose ist die Funktion der Niere aufgrund einer unzureichenden Blutversorgung beeinträchtigt. Eine eingeschränkte Nierenfunktion führt häufig zur Entwicklung eines Nierenversagens. Eine Nierenarterienstenose äußert sich manchmal in einem starken Anstieg des Blutdrucks. Aber meistens verläuft diese Krankheit asymptomatisch. Eine langfristige Arterienstenose kann zu einer Azotämie führen. Azotämie äußert sich in Verwirrung, Schwäche und Müdigkeit.
Das Vorliegen einer Stenose wird üblicherweise mittels CT-Angiographie, Dopplerographie, Urophragie und Arteriographie festgestellt. Um die Ursachen der Erkrankung zu ermitteln, werden zusätzlich ein Urintest, biochemische und allgemeine Blutuntersuchungen durchgeführt sowie die Elektrolytkonzentration bestimmt.
Um den Blutdruck bei Stenose zu senken, wird üblicherweise eine Kombination aus blutdrucksenkenden Medikamenten und Diuretika verschrieben. Wenn das Lumen des Gefäßes um mehr als 75 % verengt ist, kommen chirurgische Behandlungsmethoden zum Einsatz – Ballonangioplastie, Stenting.
Denervierung der Nierenarterien
Um eine stabile blutdrucksenkende Wirkung zu erzielen, nutzen endovaskuläre Chirurgen die Methode der kathetersympathischen Denervierung der Nierenarterien.
Die Denervierung der Nierenarterien ist eine wirksame unblutige Technik zur Behandlung resistenter Hypertonie. Während des Eingriffs wird ein Katheter in die Oberschenkelarterie des Patienten eingeführt und in die Arterien eingefädelt. Anschließend erfolgt unter Kurznarkose eine Hochfrequenzkauterisation der Arterienmündungen von innen. Durch die Kauterisation wird die Verbindung der afferenten und efferenten sympathischen Nerven der Arterien mit dem Nervensystem zerstört, was zu einer Abschwächung der Wirkung der Nieren auf den Blutdruck führt. Nach der Kauterisation wird der Leiter entfernt und die Einstichstelle der Oberschenkelarterie mit einem speziellen Gerät verschlossen.
Nach der Denervierung kommt es zu einem stabilen Blutdruckabfall um 30–40 mm Hg. Kunst. während des ganzen Jahres.
Nierenarterienthrombose
Unter einer Nierenarterienthrombose versteht man die Blockierung des renalen Blutflusses durch einen Thrombus, der sich von extrarenalen Gefäßen gelöst hat. Thrombosen entstehen aufgrund von Entzündungen, Arteriosklerose und Verletzungen. In 20–30 % der Fälle kommt es zu einer beidseitigen Thrombose.
Bei einer Thrombose der Nierenarterie treten akute und starke Schmerzen im unteren Rücken, in der Niere und im Rücken auf, die sich auf den Bauch und die Seite ausbreiten.
Darüber hinaus kann eine Thrombose zu einem plötzlichen deutlichen Anstieg des Blutdrucks führen. Sehr oft treten bei Thrombosen Übelkeit, Erbrechen, Verstopfung und ein Anstieg der Körpertemperatur auf.
Die Behandlung einer Thrombose ist komplex: gerinnungshemmende Behandlung und symptomatische Therapie, Operation.
Aneurysma der Nierenarterie
Ein Nierenarterien-Aneurysma ist eine sackartige Erweiterung des Gefäßlumens aufgrund des Vorhandenseins elastischer Fasern in der Wand und des Fehlens von Muskelfasern. Ein Aneurysma ist meist einseitig. Es kann entweder intrarenal oder extrarenal platziert werden. Klinisch kann sich diese Pathologie als vaskuläre Thromboembolie und arterielle Hypertonie manifestieren.
Bei einem Nierenarterienaneurysma ist eine Operation angezeigt. Es gibt drei Arten von Operationen für diese Art von Anomalie:
- Arterienresektion;
- Entfernung des Aneurysmas mit Ersatz seines Defekts durch ein Pflaster;
- Aneurysmographie – Vernähen der Arterienwand mit Aneurysmagewebe, das nach der vorläufigen Entfernung des Hauptteils übrig bleibt.
Die Aneurysmographie wird bei mehreren Gefäßläsionen und großen Aneurysmen eingesetzt.
Welche Krankheiten betreffen die Nierenarterie?
Die Nierenarterie versorgt die Niere mit Blut und ermöglicht ihr so ihre Arbeit. Aufgrund seiner Funktionen verfügt es über Besonderheiten. Treten Probleme mit diesem Gefäß auf, ist die normale Nierenfunktion unweigerlich gestört.
Wie funktioniert die Nierenarterie?
In unserem Körper gibt es zwei Nierenarterien, von denen jede in zwei große und mehrere kleine Äste unterteilt ist. Letztendlich entsteht ein Gefäßnetzwerk.
Von dort erstrecken sich kleinere arterielle Gefäße zur Nierenkapsel und transportieren das Blut zu den Pyramiden der Niere. Als nächstes werden die afferenten Gefäße in Kapillarbündel unterteilt, die von den Glomeruli und Tubuli des Organs bedeckt sind.
Die abführenden Arterien zerfallen ebenfalls in Kapillaren, die sich um die Tubuli schlängeln und in die Venen übergehen.
Die rechte Arterie ist länger als die linke, sie entspringt der Aorta hinter der Vena cava inferior.
Pathologien
Krankhafte Veränderungen der Nierenarterien können angeboren oder aus verschiedenen Gründen erworben sein. Angeborene Gefäßanomalien gehen meist mit Anomalien in der Nierenentwicklung einher.
Defekte gehen hauptsächlich mit Gewebedysplasie, Dystopie oder Duplikation von Nierenstrukturen einher. Alle diese Pathologien entwickeln sich in der pränatalen Phase und werden durch negative Auswirkungen auf die Frau während der Schwangerschaft oder ihre Krankheiten verursacht.
Die Nieren des Kindes werden während der gesamten intrauterinen Periode gebildet und sind daher anfällig für negative Auswirkungen.
Unter den erworbenen Pathologien ist zu beachten, dass Stenosen am häufigsten vorkommen. Auch atherosklerotische Veränderungen, Aneurysmabildung, Thrombosen und Gewebedysplasien sind möglich.
Diagnosetest
- Auskultation.
- CT-Scan.
- Dopplerographie.
- Arteriographie.
Die einfachste und zugänglichste Diagnosemethode ist die Auskultation, also das Abhören der Nierenarterien.
Die Durchführung erfolgt mit einem herkömmlichen Phonendoskop, das über der Gefäßstelle installiert wird. Wenn der Blutfluss ungehindert verläuft, sind keine Geräusche oder Töne zu hören.
Bei einer Verengung oder Behinderung des Blutflusses hört der Arzt ein systolisches Geräusch.
Die umfangreichste und aussagekräftigste Untersuchung kann als Doppler-Sonographie bezeichnet werden. Hierbei handelt es sich um einen Duplex-Scan, der es ermöglicht, nicht nur den Zustand des Gefäßgewebes, sondern auch des Blutflusses darin zu beurteilen.
Basierend auf den Ergebnissen dieser Studie ist es möglich, den Grad der Gewebeelastizität, die Dicke und Struktur der Gefäßwand, ihre Integrität, das Vorhandensein von Formationen im Lumen der Arterie sowie hämodynamische Störungen und den Grad zu bestimmen ihrer Schwere.
Der gesamte Vorgang dauert nicht länger als eine halbe Stunde.
Was ist Stenose?
Eine Stenose ist ein teilweiser Verschluss, also eine Verengung des Lumens der Arterie selbst oder eines ihrer Hauptäste. Die Gründe können sein:
- entzündlicher Prozess;
- Tumorbildungen;
- atherosklerotische Veränderungen;
- fibromuskuläre Dysplasie.
Eine Stenose kann durch einen Tumor verursacht werden. Wenn der Tumor eine bestimmte Größe erreicht, übt er Druck auf das Gefäß aus und sein Lumen verkleinert sich. Aufgrund einer Verdickung der inneren Gefäßmembranen kann es zu einem Verschluss kommen. Diese Verdickung wird durch entzündliche oder atherosklerotische Prozesse verursacht.
Eine der Ursachen für anhaltenden, schwer behandelbaren Bluthochdruck, der als Folge einer Nierenarterienstenose auftritt, ist die fibromuskuläre Dysplasie. Dabei handelt es sich um eine Schädigung des Gewebes der Gefäßwand, die zur Bildung von Gefäßverengungen und einer Störung des normalen Blutflusses führt.
Eine Stenose verläuft oft asymptomatisch, aber eine anhaltende Verengung des Gefäßlumens stört den Trophismus der Niere und beeinträchtigt zwangsläufig ihre Funktion.
Die Hauptmanifestationen einer Stenose sind Nierenversagen und ein starker Blutdruckanstieg. Ein längerer Verlauf der Pathologie kann zu einer Azotämie führen.
Diese Krankheit äußert sich durch Symptome wie übermäßige Müdigkeit, Schwäche und mögliche Verwirrtheit.
Bei der Behandlung steht vor allem die Senkung des Blutdrucks im Vordergrund. Hierzu kommen medikamentöse Therapie und chirurgische Methoden zum Einsatz. Stenting und Ballonangioplastie sind wirksam.
Die Katheterdenervierung sorgt für eine stabile Wirkung im Hinblick auf die Normalisierung des Blutdrucks.
Was ist dieses Verfahren? Mithilfe eines Katheters wird ein spezielles Gerät durch ein großes Oberschenkelgefäß eingeführt, das eine Hochfrequenzkauterisierung bestimmter Bereiche der Arterien der Niere durchführt.
Dies führt zu einer Unterbrechung der Nervenimpulse, wodurch die Nieren keinen so großen Einfluss mehr auf die Blutdruckwerte haben.
Nierengefäßaneurysma
Ein Aneurysma ist ein Vorsprung des Gewebes der Gefäßwand aufgrund seiner Dehnung, verminderten Tonus oder Beschädigung. Ein kleines Aneurysma verursacht möglicherweise keine Symptome, aber die Verengung des Lumens beeinträchtigt die Durchblutung und führt zu Bluthochdruck. Darüber hinaus ist eine Thromboembolie möglich, da sich rote Blutkörperchen an der Stelle des Hindernisses ansammeln und die Gerinnungsgeschwindigkeit erhöht ist.
Die Behandlung dieser Pathologie ist nur chirurgisch. Heutzutage werden hierfür verschiedene Techniken eingesetzt.
Was ist eine Thrombose und warum ist sie gefährlich?
Eine Thrombose entsteht, wenn ein großes Nierengefäß durch einen Thrombus verstopft ist. Dieser Zustand kann eine Folge von Arteriosklerose sein und ein Trauma oder ein entzündlicher Prozess kann die Ablösung eines Blutgerinnsels auslösen.
Bei einer Thrombose kommt es zu akuten Schmerzen im Nierenbereich, die sich bis in den Bauchraum ausbreiten und zur Seite ausstrahlen können.
Eine gestörte Blutversorgung der Niere geht mit einem Anstieg des Blutdrucks einher, Übelkeit und Erbrechen sind möglich.
Die Behandlung hängt vom Grad des Arterienverschlusses ab. In der Regel kommt ein Maßnahmenpaket zum Einsatz, das eine symptomatische und gerinnungshemmende Behandlung umfasst. In Fällen, in denen sofortige Hilfe erforderlich ist, ist eine Operation angezeigt.
Da es sich bei der Nierenarterie um ein großes Gefäß handelt, das eine strategische Rolle bei der Gewährleistung der Nierenfunktion spielt, sind alle darin auftretenden Probleme gefährlich. Sie sollten die Diagnose nicht verzögern; bei den ersten Anzeichen einer Harnwegsbeschwerde sollten Sie einen Arzt aufsuchen.
Quelle: https://beregipochki.ru/anatomiya/pochechnaya-arteriya.html
Nierenarterie: Struktur, Funktionen, mögliche Pathologien

Die menschlichen Nieren erfüllen ihre Funktionen ständig und ohne Unterbrechung. Ihre Funktionen für den Körper sind unbezahlbar. Funktion - Reinigung des Blutes von giftigen Substanzen, wird rund um die Uhr durchgeführt. Der Aufbau des Nierensystems ist komplex, jedes einzelne Organ erfüllt seine eigenen Funktionen. Die Nierenarterie versorgt die Nieren mit Blut. Dieses paarige Blutgefäß versorgt das Mark und die Kortikalis.
Eigenschaften und Funktionen
Es gibt zwei Nierenarterien. Beide funktionieren normalerweise auf die gleiche Weise und versorgen jeweils rechts und links Blut, es gibt eine linke und eine rechte Nierenarterie. Sie stammen aus der Bauchschlagader. Ihre Länge ist kurz.
Beide sind in mehrere kleinere unterteilt. Alle Segmentäste sind in interlobäre Äste unterteilt, die aus bogenförmigen Arterien bestehen.
Sie verteilen sich wiederum auf Kapillaren, die in die Nierenarterien und -venen übergehen.
Die akzessorische Nierenarterie ist eine sehr häufige Erkrankung, bei der die Blutversorgung über die akzessorische Nierenarterie erfolgt. Die zusätzlichen haben einen kleineren Durchmesser als die Haupt.
Kommt es zu einer allmählichen Verengung oder vollständigen Verstopfung des Lumens, verschlechtert sich die funktionelle Funktion des Nierensystems. Solche Pathologien können zu Nierenversagen oder erhöhtem Blutdruck führen. Alle Veränderungen an den Nierenarterien müssen überwacht werden, um schwerwiegendere Pathologien auszuschließen.
Die Besonderheit des renalen Blutflusses ist seine Fülle im Verhältnis zu anderen Blutversorgungssystemen im Körper. Auch die Blutversorgung der Niere hat die Eigenschaft, sich selbst zu regulieren.
Wenn der Druck steigt, zieht sich die Muskulatur zusammen und das Blut fließt in viel kleineren Mengen, was zu einem Druckabfall führt. Bei einem starken Druckabfall weiten sich die Gefäße und der Druck steigt.
Im glomerulären System herrscht ein konstanter Druck.
Um sicherzustellen, dass die größtmögliche Menge an Giftstoffen ausgeschieden wird, durchläuft der gesamte Blutfluss das System in nur 5 Minuten. Es ist sehr wichtig, eine gesunde Durchblutung und den Zustand der Nierenarterien aufrechtzuerhalten, da diese für den Menschen äußerst wichtig sind. Wenn die Nierenarterien nicht voll funktionsfähig sind, verschlechtert sich die Funktion der Nieren, was bedeutet, dass der Allgemeinzustand des Körpers gefährdet ist.
Verstopfung der Nierenarterie
Eine Verengung der Nierenarterien kann bei zwei oder einer gleichzeitig auftreten. Der Krankheitsverlauf ist in der Regel nicht schnell. Das Auftreten einer Verstopfung der Hauptvenen oder einer ihrer Zweige ist sehr gefährlich. Dies geschieht als Blutgerinnsel.
Das Blutgerinnsel bewegt sich von überall im Körper durch den Blutkreislauf und stoppt in der Nierenarterie, was zum vollständigen Verschluss des Lumens führt. Am häufigsten lösen sich Blutgerinnsel von größeren Blutgerinnseln, die sich im Herzen oder in der Aorta bilden.
Schäden an den Wänden selbst können zur Bildung eines Blutgerinnsels führen, das sich anschließend auf die Verstopfung auswirkt.
Schäden können als Folge einer Operation oder nach einem Angiographie- oder Angioplastie-Eingriff auftreten. Unter dem Einfluss von Arteriosklerose werden Blutgefäße nach und nach zerstört und es bilden sich Blutgerinnsel.
Die Arterien werden auch durch eine sich langsam bildende Erweiterung, ein sogenanntes Aneurysma, zerstört.
Eine Schädigung der Nierenarterie führt zu einer Verstopfung. Zusätzlich zur Verstopfung kann es jedoch auch zu einem Bruch der Wände kommen. Daher müssen Pathologien, die zum Auftreten von Blutgerinnseln führen können, sofort nach der Erkennung beseitigt werden.
Wenn sich kein Blutgerinnsel bildet, können einige Pathologien zu einer erheblichen Verengung führen, die die Ernährung der Nieren verringert.
Eine Krankheit, bei der sich die Wände verengen, sich aber kein Gerinnsel bildet, wird Stenose genannt.
Nierenarterienstenose
Eine Nierenarterienstenose ist eine gefährliche Pathologie. Bei einer Stenose handelt es sich im Wesentlichen um eine Verengung des Durchmessers von Blutgefäßen. Bei normaler Funktion führt die Blutfiltration zur Bildung von Primärharn. Wenn sich die Wände verengen, nimmt das Blutvolumen ab. Je stärker die Verengung ist, desto weniger Blut wird von den Nieren zugeführt. Blutmangel führt zu erhöhtem Blutdruck und das Organ reinigt das Blut deutlich schlechter.
Eine Nierenarterienstenose beeinträchtigt die Funktion des Organs vollständig.
Bei einer kritischen Abnahme des Blutvolumens sowie bei schlechter Ernährung über einen längeren Zeitraum kommt es zu einer normalen Nierenfunktion und es wird kein Urin gebildet oder ausgeschieden.
Stenosen treten aufgrund bestimmter Krankheiten auf. Eine Stenose kann durch Arteriosklerose, Diabetes mellitus, Aneurysma, einige entzündliche Prozesse sowie Neoplasien in den Nierenarterien hervorgerufen werden.
Um das Auftreten einer Stenose nicht hervorzurufen, wirkt sich diese Krankheit äußerst negativ auf den Zustand der Nieren sowie auf die allgemeine Gesundheit einer Person aus und es besteht die Gefahr einer sehr schweren Erkrankung. Wenn therapeutische Maßnahmen nicht rechtzeitig ergriffen werden, kann eine Stenose zu einem hormonellen Ungleichgewicht, einem verminderten Proteinspiegel, Schwellungen und einer verminderten Flüssigkeitssekretion sowie einer Abnahme der Plasmamenge führen.
Nierenarterien älterer Menschen
Mit zunehmendem Alter neigen die Arterienwände im gesamten Körper dazu, sich zu verdicken. Die Nierenarterien verdicken sich langsamer als andere. Im Alter bildet sich schließlich die Verdickung der Nierenarterien. Dies geschieht vom Moment der Geburt an. Wenn sich die rechte Nierenvene deutlich verdickt hat, ist der gleiche Vorgang auch in der linken zu beobachten und umgekehrt.
Bei Neugeborenen teilt sich die innere Hülle der hyperplastischen Verdickung in zwei Membranen. Während der Körper reift, wird die elastische Schicht mehrfach in Membranen unterteilt. Am Anfang der Arterien sowie an der Stelle der ersten Teilung in zwei getrennte Äste nimmt die Anzahl der Membranen zu und breitet sich dann über den gesamten Umfang der gegabelten Arterien aus.
Im höheren Alter kommt es durch Veränderungen zur Bildung einer elastischen Schicht mit Bindegewebe und elastischen Fasern.
Altersbedingte Veränderungen führen nicht immer zur Entwicklung pathologischer Prozesse im menschlichen Körper. Eine Verdickung kommt bei jedem Menschen vor und führt zur Bildung ausreichend dicker Wände, die Schäden standhalten können.
Der einfache Aufbau der Blutversorgung bei Neugeborenen kommt mit kleinen Belastungen und kleinen Blutmengen gut zurecht, mit zunehmendem Körperwachstum werden jedoch alle Prozesse deutlich komplexer und dementsprechend ist die naturbedingte Verdickung der Wände ratsam.
Diagnose von Veränderungen
Bei der Untersuchung kann sich der Arzt auf die Anamnese stützen, um labordiagnostische oder instrumentelle Diagnosemethoden vorzuschreiben. Die Hauptsymptome von Veränderungen im Zustand der Nierenarterie:
- Bluthochdruck.
- Eine Blutuntersuchung zeigt einen Anstieg der roten Blutkörperchen.
- Verminderte Urinmenge und Häufigkeit des Wasserlassens.
Diese Symptome sind auch für andere Pathologien charakteristisch, sodass Sie sich bei der Diagnosestellung nicht nur auf diese Symptome verlassen können.
Um den Zustand der Blutgefäße zu untersuchen, wird ein spezielles Doppler-Gerät verwendet, das bestimmt, wie schnell sich Blut durch das Blutversorgungssystem bewegt.
Mit dieser Methode lässt sich eine Wandstenose erfolgreich feststellen, allerdings ist das Gerät möglicherweise nicht in der Lage, einen langsamen Blutfluss zu erkennen.
Die Einführung eines Jodid-Kontrastmittels ist typisch für die Radiographie oder Fluoroskopie, mit der auch der Zustand der Nierenarterie und mögliche Störungen erfolgreich bestimmt werden können.
Die Einführung von Galium während der MRT ist die genaueste Forschungsmethode, die es Ihnen ermöglicht, den Zustand des gesamten Systems sowie jedes einzelnen Gefäßes vollständig zu untersuchen.
Mit dieser Methode ist es möglich, Krankheiten bereits im Frühstadium ihres Auftretens zu erkennen.
Quelle: http://2pochku.ru/anatomiya/pochechnaya-arteriya.html
Nierenarterienstenose (RA): Ursachen, Anzeichen, Diagnose, Behandlung, Operation

Die Nierenarterienstenose (RAS) ist eine schwere Erkrankung, die mit einer Verengung des Lumens des die Niere versorgenden Gefäßes einhergeht. Die Pathologie liegt nicht nur in der Verantwortung von Nephrologen, sondern auch von Kardiologen, da die Hauptmanifestation in der Regel eine schwere Hypertonie ist, die schwer zu korrigieren ist.
Patienten mit einer Nierenarterienstenose sind überwiegend ältere Menschen (ab 50 Jahren), eine Stenose kann aber auch bei jungen Menschen diagnostiziert werden. Unter älteren Menschen mit vaskulärer Arteriosklerose gibt es doppelt so viele Männer wie Frauen, und bei angeborener Gefäßpathologie überwiegen Frauen, bei denen sich die Krankheit nach 30-40 Jahren manifestiert.
Bei jedem zehnten Menschen, der an Bluthochdruck leidet, ist eine Stenose der großen Nierengefäße die Hauptursache für diese Erkrankung. Heute sind bereits mehr als 20 verschiedene Veränderungen bekannt und beschrieben, die zu einer Verengung der Nierenarterien (RA), einem Druckanstieg und sekundären sklerotischen Prozessen im Parenchym des Organs führen.
Die Prävalenz der Pathologie erfordert nicht nur den Einsatz moderner und genauer Diagnosemethoden, sondern auch eine rechtzeitige und wirksame Behandlung. Das ist anerkannt Die besten Ergebnisse können mit der chirurgischen Behandlung von Stenosen erzielt werden, während die konservative Therapie eine unterstützende Rolle spielt.
Ursachen der VA-Stenose
Die häufigsten Ursachen für eine Verengung der Nierenarterie sind Arteriosklerose und fibromuskuläre Dysplasie der Arterienwand. Atherosklerose macht bis zu 70 % der Krankheitsfälle aus, fibromuskuläre Dysplasie etwa ein Drittel der Fälle.
Arteriosklerose Nierenarterien mit einer Verengung ihres Lumens kommen meist bei älteren Männern vor, oft mit bestehender koronarer Herzkrankheit, Diabetes und Fettleibigkeit.
Lipidplaques befinden sich häufiger in den Anfangsabschnitten der Nierengefäße, in der Nähe der Aorta, die auch von Arteriosklerose betroffen sein können, und die Verzweigungszone im Organparenchym ist deutlich seltener betroffen.
Fibromuskuläre Dysplasie ist eine angeborene Pathologie, bei der sich die Wand der Arterie verdickt, was zu einer Verringerung ihres Lumens führt. Diese Läsion ist normalerweise im mittleren Teil der VA lokalisiert, wird bei Frauen fünfmal häufiger diagnostiziert und kann bilateral sein.
Atherosklerose (rechts) und fibromuskuläre Dysplasie (links) sind die Hauptursachen für VA-Stenose
Etwa 5 % des RAS werden durch andere Ursachen verursacht, darunter entzündliche Prozesse der Gefäßwände, Aneurysmaerweiterungen, Thrombosen und Embolien der Nierenarterien, Kompression durch einen extern lokalisierten Tumor, Takayasu-Krankheit und Nierenvorfall. Bei Kindern liegt eine intrauterine Entwicklungsstörung des Gefäßsystems mit VA-Stenose vor, die sich im Kindesalter als Hypertonie äußert.
Sowohl einseitige als auch beidseitige Stenosen der Nierenarterien sind möglich. Eine Schädigung beider Gefäße wird bei angeborener Dysplasie, Arteriosklerose und Diabetes beobachtet und ist bösartiger, da sich zwei Nieren gleichzeitig in einem Zustand der Ischämie befinden.
Wenn der Blutfluss durch die Nierengefäße gestört ist, wird das System zur Regulierung des Blutdrucks aktiviert.
Das Hormon Renin und das Angiotensin-Converting-Enzym tragen zur Bildung einer Substanz bei, die einen Krampf kleiner Arteriolen und eine Erhöhung des peripheren Gefäßwiderstands verursacht. Die Folge ist Bluthochdruck.
Gleichzeitig produzieren die Nebennieren überschüssiges Aldosteron, unter dessen Einfluss Flüssigkeit und Natrium zurückgehalten werden, was ebenfalls zu einem Anstieg des Blutdrucks führt.
Wenn auch nur eine der Arterien, rechts oder links, beschädigt ist, werden die oben beschriebenen Mechanismen des Bluthochdrucks ausgelöst. Im Laufe der Zeit „erholt“ sich die gesunde Niere auf ein neues Druckniveau, das auch dann erhalten bleibt, wenn die erkrankte Niere vollständig entfernt oder der Blutfluss in ihr durch Angioplastie wiederhergestellt wird.
Neben der Aktivierung des Druckhaltesystems geht die Erkrankung mit ischämischen Veränderungen in der Niere selbst einher. Vor dem Hintergrund eines Mangels an arteriellem Blut kommt es zu einer tubulären Degeneration, es wächst Bindegewebe im Stroma und in den Glomeruli des Organs, was im Laufe der Zeit unweigerlich zu Atrophie und Nephrosklerose führt. Die Niere wird dichter, schrumpft und kann ihre zugewiesenen Funktionen nicht mehr erfüllen.
Manifestationen von SPA
SPA kann über einen längeren Zeitraum asymptomatisch oder in Form einer gutartigen Hypertonie bestehen. Deutliche klinische Anzeichen der Krankheit treten auf, wenn die Gefäßverengung 70 % erreicht. Unter den Symptomen sind die sekundäre renale arterielle Hypertonie und Anzeichen einer parenchymalen Dysfunktion (verminderte Urinfiltration, Vergiftung mit Stoffwechselprodukten) am typischsten.
Ein anhaltender Druckanstieg, meist ohne hypertensive Krisen, bei jungen Patienten veranlasst den Arzt, über eine mögliche fibromuskuläre Dysplasie nachzudenken, und wenn der Patient die 50-Jahres-Marke überschritten hat, höchstwahrscheinlich eine atherosklerotische Schädigung der Nierengefäße.
Nierenhypertonie ist durch einen Anstieg nicht nur des systolischen, sondern auch des diastolischen Drucks gekennzeichnet, der 140 mmHg erreichen kann. Kunst. und mehr. Dieser Zustand lässt sich mit herkömmlichen blutdrucksenkenden Medikamenten äußerst schwer behandeln und birgt ein hohes Risiko für Herz-Kreislauf-Katastrophen, einschließlich Schlaganfall und Myokardinfarkt.
Zu den Beschwerden von Patienten mit renaler Hypertonie gehören:
- Starke Kopfschmerzen, Tinnitus, blinkende „Flecken“ vor den Augen;
- Vermindertes Gedächtnis und geistige Leistungsfähigkeit;
- Schwäche;
- Schwindel;
- Schlaflosigkeit oder Tagesmüdigkeit;
- Reizbarkeit, emotionale Instabilität.
Eine ständige hohe Belastung des Herzens schafft Bedingungen für seine Hypertrophie; Patienten klagen über Brustschmerzen, Herzklopfen, ein Gefühl von Funktionsstörungen des Organs, Atemnot und in schweren Fällen entwickelt sich ein Lungenödem, das eine Notfallversorgung erfordert.
Neben Bluthochdruck sind Schweregefühl und Schmerzen im Lendenbereich, Blut im Urin und Schwäche möglich. Bei einer übermäßigen Sekretion von Aldosteron durch die Nebennieren trinkt der Patient viel, scheidet nicht nur tagsüber, sondern auch nachts große Mengen unkonzentrierten Urins aus und es sind Krämpfe möglich.
Im Anfangsstadium der Erkrankung bleibt die Nierenfunktion erhalten, es tritt jedoch bereits Bluthochdruck auf. die jedoch medikamentös behandelt werden kann.
Die Subkompensation ist durch eine allmähliche Abnahme der Nierenfunktion gekennzeichnet, und im Stadium der Dekompensation sind Anzeichen eines Nierenversagens deutlich sichtbar.
Bluthochdruck im Endstadium wird bösartig, der Druck erreicht Maximalwerte und wird durch Medikamente nicht „niedergeschlagen“.
SPA ist nicht nur wegen seiner Manifestationen gefährlich, sondern auch wegen Komplikationen in Form von Hirnblutungen, Myokardinfarkt und Lungenödem aufgrund von Bluthochdruck. Bei den meisten Patienten ist die Netzhaut der Augen betroffen und kann zu einer Ablösung und Erblindung führen.
Chronisches Nierenversagen als Endstadium der Pathologie geht mit einer Vergiftung durch Stoffwechselprodukte, Schwäche, Übelkeit, Kopfschmerzen, einer geringen Urinmenge, die die Nieren selbst filtern können, und einer Zunahme von Ödemen einher. Patienten sind anfällig für Lungenentzündung, Perikarditis, Entzündung des Peritoneums, Schädigung der Schleimhäute der oberen Atemwege und des Verdauungstrakts.
Wie erkennt man eine Nierenarterienstenose?
Die Untersuchung eines Patienten mit Verdacht auf eine Stenose der linken oder rechten Nierenarterie beginnt mit einer detaillierten Abklärung der Beschwerden, des Zeitpunkts ihres Auftretens und des Ansprechens auf eine konservative Behandlung des Bluthochdrucks, sofern diese bereits verordnet wurde. Als nächstes hört der Arzt das Herz und die großen Gefäße ab, verschreibt Blut- und Urintests sowie zusätzliche instrumentelle Untersuchungen.
Stenose beider Nierenarterien in der Angiographie
Bereits bei der Erstuntersuchung lässt sich eine Vergrößerung des Herzens aufgrund einer Hypertrophie der linken Teile und eine Zunahme des zweiten Tons oberhalb der Aorta feststellen. Im Oberbauch ist ein Geräusch zu hören, das auf eine Verengung der Nierenarterien hinweist.
Die wichtigsten biochemischen Indikatoren im SPA werden der Kreatinin- und Harnstoffspiegel sein, der aufgrund einer unzureichenden Filtrationskapazität der Nieren ansteigt. Im Urin finden sich rote Blutkörperchen, weiße Blutkörperchen und Proteinzylinder.
Zu den weiteren diagnostischen Methoden gehören Ultraschall (die Nieren werden verkleinert) und Doppler-Ultraschall ermöglicht es, eine Verengung der Arterie und Veränderungen in der Geschwindigkeit des Blutflusses durch die Arterie aufzuzeichnen. Informationen über Größe, Lage und Funktionalität können durch Radioisotopenforschung gewonnen werden.
Die Arteriographie gilt als die aussagekräftigste diagnostische Methode, wenn Ort, Grad der VA-Stenose und hämodynamische Störungen mittels Kontrastradiographie bestimmt werden. CT und MRT können ebenfalls durchgeführt werden.
Behandlung einer Nierenarterienstenose
Vor Beginn der Behandlung wird der Arzt dem Patienten empfehlen, schlechte Gewohnheiten aufzugeben, eine Diät mit reduzierter Salzaufnahme einzuhalten und Flüssigkeiten, Fette und leicht zugängliche Kohlenhydrate einzuschränken. Bei Arteriosklerose mit Adipositas ist eine Gewichtsabnahme notwendig, da Adipositas zusätzliche Schwierigkeiten bei der Planung eines chirurgischen Eingriffs mit sich bringen kann.
Die konservative Therapie der Nierenarterienstenose ist unterstützender Natur. Es beseitigt nicht die zugrunde liegende Ursache der Krankheit. Gleichzeitig benötigen die Patienten eine Korrektur des Blutdrucks und der Harnausscheidung. Eine Langzeittherapie ist für ältere Menschen und Personen mit weit verbreiteten atherosklerotischen Gefäßerkrankungen, einschließlich Herzkranzgefäßen, angezeigt.
Da die Hauptmanifestation einer Nierenarterienstenose eine symptomatische Hypertonie ist, zielt die Behandlung in erster Linie auf die Senkung des Blutdrucks ab. Zu diesem Zweck werden Diuretika und blutdrucksenkende Medikamente verschrieben.
Es ist zu bedenken, dass bei einer starken Verengung des Lumens der Nierenarterie ein Druckabfall auf normale Werte zur Verschlechterung der Ischämie beiträgt, da in diesem Fall noch weniger Blut zum Parenchym des Organs fließt.
Ischämie führt zum Fortschreiten sklerotischer und dystrophischer Prozesse in den Tubuli und Glomeruli.
Die Medikamente der Wahl bei Bluthochdruck vor dem Hintergrund einer VA-Stenose sind ACE-Hemmer (Capropril). Bei atherosklerotischer Vasokonstriktion sind sie jedoch kontraindiziert, auch bei Personen mit Herzinsuffizienz und Diabetes mellitus, daher werden sie ersetzt durch:
Die Medikamentendosen werden individuell ausgewählt, es ist ratsam, einen starken Blutdruckabfall zu vermeiden, und bei der Wahl der richtigen Dosierung des Medikaments wird der Kreatinin- und Kaliumspiegel im Blut überwacht.
Patienten mit atherosklerotischer Stenose benötigen Statine zur Korrektur von Fettstoffwechselstörungen, bei Diabetes sind lipidsenkende Medikamente oder Insulin indiziert. Um thrombotischen Komplikationen vorzubeugen, werden Aspirin und Clopidogrel eingesetzt. In allen Fällen wird die Dosierung der Medikamente unter Berücksichtigung der Filtrationskapazität der Nieren ausgewählt.
Bei schwerem Nierenversagen aufgrund einer atherosklerotischen Nephrosklerose wird den Patienten ambulant eine Hämodialyse oder Peritonealdialyse verordnet.
Eine konservative Behandlung bringt oft nicht den gewünschten Effekt, da die Stenose nicht medikamentös beseitigt werden kann und die wichtigste und wirksamste Maßnahme daher nur eine Operation sein kann, deren Indikationen in Betracht gezogen werden:
- Schwere Stenose, die zu hämodynamischen Störungen in der Niere führt;
- Verengung der Arterie bei Vorhandensein einer einzelnen Niere;
- Bösartige Hypertonie;
- Chronisches Organversagen aufgrund einer Schädigung einer der Arterien;
- Komplikationen (Lungenödem, instabile Angina pectoris).
Arten von Interventionen, die im SPA verwendet werden:
- Stenting und Ballonangioplastie;
- Bypass-Operation;
- Resektion und Prothetik eines Abschnitts der Nierenarterie;
- Nierenentfernung;
Angioplastie und Stenting von VA
- Transplantation.
Beim Stenting wird ein spezieller Schlauch aus synthetischem Material in das Lumen der Nierenarterie eingeführt, der an der Stenosestelle verstärkt wird und eine Verbesserung der Durchblutung ermöglicht. Bei der Ballonangioplastie wird über einen Katheter ein spezieller Ballon durch die Oberschenkelarterie eingeführt, der im Bereich der Stenose aufgeblasen wird und diese dadurch aufweitet.
: Angioplastie und Stenting – eine minimalinvasive Methode zur Behandlung von SPA
Bei Arteriosklerose der Nierengefäße erzielt ein Shunt die beste Wirkung. wenn die Nierenarterie mit der Aorta vernäht wird, wodurch die Stenosestelle vom Blutkreislauf ausgeschlossen wird. Die Entfernung eines Gefäßabschnitts und die anschließende Prothetik mit patienteneigenen Gefäßen oder synthetischen Materialien ist möglich.
A) Nierenarterienersatz und B) bilateraler RA-Bypass mit einer synthetischen Prothese
Wenn rekonstruktive Eingriffe nicht möglich sind und sich eine Atrophie und Sklerose der Niere entwickelt, ist eine Organentfernung (Nephrektomie) angezeigt, die in 15-20 % der Pathologiefälle durchgeführt wird. Wenn die Stenose durch angeborene Ursachen verursacht wird, wird die Notwendigkeit einer Nierentransplantation in Betracht gezogen, während bei vaskulärer Arteriosklerose eine solche Behandlung nicht durchgeführt wird.
In der postoperativen Phase sind Komplikationen in Form von Blutungen und Thrombosen im Bereich von Anastomosen oder Stents möglich. Die Wiederherstellung eines akzeptablen Blutdruckniveaus kann bis zu sechs Monate dauern, in denen die konservative blutdrucksenkende Therapie fortgesetzt wird.
Die Prognose der Erkrankung wird durch den Grad der Stenose, die Art der sekundären Veränderungen in den Nieren, die Wirksamkeit und Möglichkeit einer chirurgischen Korrektur der Pathologie bestimmt. Bei Arteriosklerose erreicht etwas mehr als die Hälfte der Patienten nach der Operation wieder einen normalen Blutdruck, und im Falle einer Gefäßdysplasie kann dieser bei 80 % der Patienten durch eine chirurgische Behandlung wiederhergestellt werden.
Quelle: http://sosudinfo.ru/arterii-i-veny/stenoz-pochechnoi-arterii/
Nebenarterie der rechten Niere

Erkrankungen des Harnsystems betreffen etwa 35 % der gesamten Weltbevölkerung. Ungefähr 25–30 % sind mit Nierenanomalien verbunden. Dazu gehören: Nierenarterien-Aneurysmen, multiple oder doppelte Nierenarterien, Solitärarterie, akzessorische Nierenarterie, fibromuskuläre Stenose usw.
Akzessorische Nierenarterie – was ist das?
Die akzessorische Nierenarterie ist die häufigste Fehlbildung der Nierengefäße. Diese Krankheit tritt in etwa 80 % der Fälle bei Menschen mit einer Nierenerkrankung auf. Eine akzessorische Arterie ist eine Arterie, die zusammen mit der Hauptnierenarterie die Niere mit Blut versorgt.
Bei dieser Anomalie gehen zwei Arterien von den Nieren ab: die Hauptarterie und die Nebenarterie. Das Zubehörteil führt zum oberen oder unteren Segment der Niere. Der Durchmesser der Nebenarterie ist kleiner als der der Hauptarterie.
Die Anomalie tritt während der Embryonalentwicklung auf; die Ursache solcher Abweichungen ist nicht sicher bekannt. Es wird angenommen, dass es aus unbekannten Gründen zu einer Störung der normalen Entwicklung kommt, wodurch es zu einer Verdoppelung der Nierenarterie kommen kann.
Arten
Abhängig von ihrer Anzahl gibt es verschiedene Arten von Pathologien der Nierengefäße – Arterien:
Doppelt und mehrfach. Eine doppelte akzessorische Arterie ist selten. Die zweite Arterie ist in der Regel reduziert und liegt in Form von Ästen links oder rechts im Becken. Unter normalen und pathologischen Bedingungen sind mehrere Arterien vorhanden. Sie verlassen die Niere in Form kleiner Gefäße. Arten der akzessorischen Nierenarterie
Krankheitsbild
Die Krankheit verläuft in der Regel asymptomatisch. Sie tritt nur dann auf, wenn der Harntrakt von einer Nebenarterie durchquert wird.
Aufgrund dieser Kreuzung wird der Urinabfluss aus den Nieren erschwert, was zu folgenden klinischen Manifestationen führt:
Zur Vorbeugung von Krankheiten und zur Behandlung von Nieren empfehlen unsere Leser die Klostersammlung von Pater George. Es besteht aus 16 wohltuenden Heilkräutern, die äußerst wirksam bei der Reinigung der Nieren, der Behandlung von Nierenerkrankungen, Harnwegserkrankungen und der Reinigung des gesamten Körpers sind.
»Hydronephrose ist eine anhaltende und schnelle Erweiterung des Nierenbeckens, die aus einer Verletzung des Urinabflusses resultiert. Arterielle Hypertonie ist Bluthochdruck (BP).
Ein Blutdrucksprung entsteht durch eine Abnahme des Flüssigkeitsgehalts im Körper, die Gefäße verengen sich, der Blutfluss wird erschwert und in der Folge steigt der Druck. Niereninfarkt.
Bei längerer Hydronephrose kommt es zu einer allmählichen Atrophie des Nierenparenchyms, die anschließend zum Infarkt der gesamten Niere führt. Bildung von Blutgerinnseln und Blutungen an der Kreuzung der akzessorischen Arterie und der Harnwege.
Die Niere nimmt an Größe zu. Es kann Blut im Urin sein und der Toilettengang kann schmerzhaft sein. Die Patienten klagen über schmerzende Schmerzen im unteren Rückenbereich und hohen Blutdruck.
Bei der Palpation entwickelt sich ein Schmerzsyndrom in Form von Nierenkolikattacken; Schmerzen können auch in die Rippen ausstrahlen, sowohl bei körperlicher Aktivität als auch in Ruhe.
Diagnose
Am häufigsten werden doppelte und multiple Nierenarterien diagnostiziert. Bei dieser Abweichung erfolgt die Blutversorgung der Niere durch zwei oder mehr Kanäle gleichen Kalibers. Die Krankheit ist schwer zu bestimmen, da in einer gesunden Niere ähnliche Nierenarterien beobachtet werden. Sie organisieren nicht immer eine Pathologie, sondern werden oft mit anderen Arten von Pathologien kombiniert.
Die Feststellung des Vorliegens von Nierenerkrankungen erfolgt mittels Röntgenuntersuchung.
Um Sonderfälle anomaler Nierenarterien zu bestimmen, verwenden Sie:
Ausscheidungsurographie; Untere Kavographie; Nierenvenographie; Aortographie.
Wenn ein Patient eine doppelte oder mehrere Nierenarterie hat, können anhand der resultierenden Pyelogramme Defekte in der Füllung des Harnleiters, Verengungen und Knicke an den Stellen, an denen das Gefäß verläuft, sowie Pyeloktasie festgestellt werden.
Um die Anomalie der Einzelarterie zu bestimmen, wird die Aortographie verwendet.
Als allgemeine Methoden werden häufig minimalinvasive Techniken eingesetzt: Ultraschall-Nierendoppelographie, MSCT und
Nieren-MRT
Behandlung
Was zu tun und wie zu behandeln ist, wird erst nach einer vollständigen Diagnose der Krankheit festgelegt. Die Behandlung basiert auf der Wiederherstellung des physiologisch normalen Urinabflusses aus dem Körper. Dieser Effekt kann nur durch eine Operation erreicht werden.
Resektion der Nebenarterie. Die Entfernung kann vollständig oder teilweise erfolgen. Teilweise – die Zusatzarterie und der beschädigte Bereich sind fast entfernt. Vollständige Entfernung – Entfernung sowohl der Zusatzarterie als auch der gesamten Niere.
Resektion der Harnwege. Diese Operation wird durchgeführt, wenn eine Resektion der Zusatzarterie nicht möglich ist. Der verengte Abschnitt der Harnwege wird entfernt und wieder zusammengenäht.
Die Methode des chirurgischen Eingriffs wird von einem Urologen-Chirurgen individuell für jeden Patienten festgelegt.
Abweichungen im Bereich der Urologie sind häufig. Eine solche Störung sind Anomalien der Nierenarterien. Die akzessorische Nierenarterie ist eine häufige Pathologie; sie kann vor dem Hintergrund anderer Nierenpathologien auftreten, kann aber auch unabhängig davon auftreten. Die Ursache dieser Pathologie ist die embryonale Vaskularisierung der Organstruktur.
Eine akzessorische Nierenarterie ist ein Blutgefäß, das kleiner als die Hauptaorta ist und von der Bauch-, Nieren-, Zöliakie-, Zwerchfell- oder Darmbeinarterie ausgehen kann, die sich in Richtung der oberen oder unteren Ränder der Nieren bewegt, oder ein Zweig der Hauptschlagader sein kann .
Dadurch erfolgt die Blutversorgung der Nieren von mehreren Stellen gleichzeitig.
Bei der oberen Richtung der akzessorischen Aorten des Organs werden keine Funktionsstörungen des Systems beobachtet. Häufiger wird diese Pathologie durch eine Röntgenuntersuchung der Blutgefäße der Niere aufgedeckt. Abwärts gerichtete Arterien sind die Hauptursache für Funktionsstörungen von Organen und ein auslösender Faktor bei Krankheiten wie Uronephrose (Hydronephrose), arterieller Hypertonie, Hämaturie und vielen anderen.
Die Entwicklung zusätzlicher Gefäße in den Nieren ist eine Folge genetischer Störungen, die manchmal zusammen mit anderen Erkrankungen des Urogenitalsystems auftreten.
Symptome des Vorhandenseins akzessorischer Nierenarterien
Das Vorhandensein einer akzessorischen Nierenarterie kann durch folgende Anzeichen angezeigt werden:
Hypertonie (erhöhter Blutdruck); Vergrößerung, Verstopfung des Urogenitaltrakts;
Diagnose
„Zusätzliche“ Nierenarterien werden durch eine umfassende Hardware-Untersuchung identifiziert.
Zur Diagnose eines akzessorischen Nierengefäßes kommen verschiedene Methoden zum Einsatz. Eine gängige und wirksame Methode ist Ultraschall. Zur Diagnose dieser Anomalie wird die Doppler-Scanner-Methode verwendet.
Mit seiner Hilfe wird nicht nur ein vollständiges Bild der Vorgänge in der rechten oder linken Niere erstellt, sondern auch die Bewegung des Blutes überwacht: seine Richtung und Geschwindigkeit.
Wenn der Flüssigkeitsfluss jedoch langsam ist, erkennt das Gerät keine Bewegung.
Zur Untersuchung der Nierengefäße werden Methoden mit Kontrastlösungen eingesetzt. Diese beinhalten:
konventionelle Röntgenuntersuchungen; Computerradiographie (MRT); digitale Subtraktionsangiographie.
Behandlung der Anomalie
Nach einer umfassenden Untersuchung verschreibt der Arzt auf der Grundlage der erhaltenen Daten für jeden Fall eine spezifische Behandlung. Das Hauptziel der Therapie ist die Wiederherstellung eines gesunden Urinflusses aus den Nieren. Dies wird durch eine Resektion der Nieren oder eine Resektion sklerotisch veränderter Bereiche des Urogenitaltrakts mittels Ureterouretero- oder Ureteropyelostomie erreicht.
Vergessen Sie nicht, dass die Diagnose „akzessorische Nierenarterie“ eine Gefahr für den gesamten Körper und seine einzelnen Systeme darstellt.
Sie müssen Veränderungen in Ihrem Körper überwachen und zur Vorbeugung einen Arzt konsultieren, insbesondere bei Symptomen wie: Kopfschmerzen; ein starker Anstieg des Blutdrucks; Schmerzen im Lendenbereich; veränderte Farbe, Volumen und andere sichtbare Eigenschaften des Urins; Schwellung des Gesichts am Morgen. Sie zu ignorieren ist gesundheitsgefährdend.
Zusätzliche Nierenarterie
Die akzessorische Nierenarterie ist die häufigste Form der Nierengefäßanomalie (84,6 % aller festgestellten Nierenfehlbildungen und VMP). Was nennt man die „akzessorische Nierenarterie“? In den frühen Werken von NA.
Lopatkin schrieb: „Um Verwirrung zu vermeiden, sollte jedes Gefäß, das zusätzlich zur Hauptnierenarterie von der Aorta abzweigt, als zusätzliches Gefäß bezeichnet werden, und in solchen Fällen sollte der Begriff „mehrere Arterien“ verwendet werden, wenn man sich auf die gesamte Versorgung der Niere bezieht.“ ”
In späteren Veröffentlichungen wird der Begriff „akzessorische Arterie“ überhaupt nicht mehr verwendet, sondern der Begriff „akzessorische Arterie“.
Solche Arterien „haben ein kleineres Kaliber als die Hauptarterie und gehen sowohl von der Bauchaorta als auch vom Hauptstamm der Nieren-, Nebennieren-, Zöliakie-, Zwerchfell- oder Arteria iliaca communis zum oberen oder unteren Segment der Nieren.“ Es gibt keinen klaren Unterschied in der Interpretation dieser Konzepte. A V Ayvazyan und A.M.
Voino-Yasenetsky unterschied streng die Konzepte der „mehreren Hauptarterien“, der „Nebenarterien“ und der „perforierenden“ Arterien der Niere. Die „mehreren großen Arterien“ entspringen der Aorta und münden in die Nierenkerbe. Die Quelle der „zusätzlichen Arterien“ ist die gemeinsame und äußere. Zöliakie, mittlere Nebenniere, Lendenarterien. Aber sie fließen alle durch die Nierenkerbe.
„Perforierende Gefäße“ – Eindringen in die Niere außerhalb ihrer Pforte. Eine weitere Interpretation von Anomalien in der Anzahl der Nierenarterien fanden wir im Campbell’s Urology Manual (2002). Darin S.B.
Bauer beschreibt unter Berufung auf zahlreiche Arbeiten „multiple Nierenarterien“ – also mehr als eine Hauptarterie, „abnormal oder aberrant“ –, die aus jedem Arteriengefäß mit Ausnahme der Aorta und der Hauptnierenarterie entstehen, „zusätzlich“ – zwei oder mehr mehr Arterienstamm versorgt ein Nierensegment.
Auf diese Weise. Wir fanden keinen einheitlichen terminologischen Ansatz für Anomalien der Nierengefäßmenge und daher wurden als „zusätzliches oder akzessorisches Gefäß“ Gefäße betrachtet, die zusätzlich zur Hauptarterie die Niere versorgen und aus der Aorta oder einem anderen Gefäß als der Hauptarterie stammen .
Als „aberrante Arterien“ bezeichnen wir Gefäße, die aus der Nierenarterie entspringen und außerhalb des Nierensinus in die Niere eindringen. Die akzessorische Nierenarterie kann aus der Aorta, den Nieren-, Zwerchfell-, Nebennieren-, Zöliakie- und Darmbeingefäßen entstehen und zum oberen oder unteren Segment der Niere führen.
Es gibt keinen Unterschied in der Lage zusätzlicher Arterien.
Doppelte und multiple Nierenarterien
Doppelte und multiple Nierenarterien sind eine Art Anomalie der Nierengefäße, bei der die Niere von zwei oder mehr Stämmen gleichen Kalibers mit Blut versorgt wird.
In den allermeisten Fällen finden sich akzessorische oder multiple Arterien in einer normalen Niere und führen nicht zu einer Pathologie, werden aber häufig mit anderen Nierenanomalien (dysplastische, doppelte, dystopische, Hufeisenniere, polyzystische Niere usw.) kombiniert.
Einzelne Nierenarterie
Die solitäre Nierenarterie, die beide Nieren versorgt, ist eine äußerst seltene Form der Nierengefäßanomalie.
Dystopie des Ursprungs der Nierenarterie
Standortanomalien - Anomalie der Nierengefäße, das Hauptkriterium bei der Bestimmung der Art der Nierendystopie:
lumbal - mit niedrigem Ursprung der Nierenarterie aus der Aorta; Becken – wenn es aus der Arteria iliaca communis entspringt; Becken – wenn es aus der inneren Beckenarterie stammt.
Aneurysma der Nierenarterie
Bei einem Nierenarterien-Aneurysma handelt es sich um eine Erweiterung des Gefäßes aufgrund des Fehlens von Muskelfasern in der Gefäßwand und des Vorhandenseins ausschließlich elastischer Fasern. Diese Anomalie der Nierengefäße ist recht selten (0,11 %). Es ist normalerweise einseitig.
Ein Aneurysma kann entweder extrarenal oder intrarenal lokalisiert sein. Klinisch manifestiert sich eine arterielle Hypertonie, die erstmals im Jugendalter diagnostiziert wird.
Kann zu einer Thromboembolie der Nierenarterien mit der Entwicklung eines Niereninfarkts führen.
Fibromuskuläre Stenose
Die fibromuskuläre Stenose ist eine seltene Gefäßanomalie der Nierengefäße (0,025 %).
Es handelt sich um mehrere abwechselnde Verengungen in Form einer „Perlenkette“ im mittleren oder distalen Drittel des Nierengefäßes, die auf eine übermäßige Entwicklung von Faser- und Muskelgewebe in der Wand der Nierenarterie zurückzuführen sind. Kann bilateral sein.
Sie äußert sich in Form einer arteriellen Hypertonie, die schwer zu korrigieren ist und einen krisenfreien Verlauf aufweist. Die Behandlung erfolgt chirurgisch. Die Art der Operation richtet sich nach der Häufigkeit und dem Ort des Defekts.
Angeborene arteriovenöse Fisteln
Angeborene arteriovenöse Fisteln sind seltener (0,02 %). Sie sind häufiger in bogenförmigen und lobulären Gefäßen lokalisiert und können mehrfach auftreten. Manifestiert durch Symptome einer venösen Hypertonie (Hämaturie, Proteinurie, Varikozele).
Angeborene Veränderungen der Nierenvenen
Angeborene Veränderungen der Nierenvenen können in Anomalien hinsichtlich Anzahl, Form und Lage sowie Struktur unterteilt werden.
Anomalien der rechten Nierenvene gehen meist mit einer Verdoppelung oder Verdreifachung einher. Die linke Nierenvene kann nicht nur an Zahl zunehmen, sondern auch eine abnormale Form und Position aufweisen.
Einigen Daten zufolge treten akzessorische Nierenvenen und mehrere Nierenvenen in 18 bzw. 22 % der Fälle auf. Typischerweise werden akzessorische Nierenvenen nicht mit akzessorischen Gefäßen kombiniert. Nebenvenen und Arterien können den Harnleiter kreuzen, die Urodynamik stören und zu einer hydronephrotischen Transformation führen.
Anomalien in der Entwicklung der linken Nierenvene kommen aufgrund der Besonderheiten der Embryogenese häufiger vor. Die rechte Nierenvene erfährt während der Embryogenese praktisch keine Veränderungen.
Die linke Nierenvene kann vor, hinter und um die Aorta verlaufen, ohne in die Vena cava inferior zu münden (extrakavale Drainage und angeborenes Fehlen der Hohlvene).
Zu den strukturellen Anomalien gehört eine Nierenvenenstenose. Es kann dauerhaft oder orthostatisch sein.
Die klinische Bedeutung dieser Defekte besteht darin, dass sie zur Entwicklung einer venösen Hypertonie und in der Folge zu Hämaturie, Varikozele und Menstruationsstörungen führen können. Der Einfluss venöser Anomalien auf das Risiko, einen Nierentumor zu entwickeln, ist nachgewiesen.
Früher war die Angiographie der „Goldstandard“ für die Diagnose von Anomalien der Nierengefäße, doch seit kurzem ist es möglich, diese Defekte mit weniger invasiven Methoden zu diagnostizieren – digitale Subtraktionsangiographie, Farbecho-Dopplerographie, MSCT, MRT.
Die Struktur der Nierengefäße
Die Nierenarterien entspringen der Bauchaorta direkt unterhalb der Arteria mesenterica superior – auf Höhe des zweiten Lendenwirbels. Vor der Nierenarterie liegt die Nierenvene. Am Hilus der Niere liegen beide Gefäße vor dem Becken.
Die RCA verläuft hinter der Vena cava inferior. Das LPV passiert die „Pinzette“ zwischen der Aorta und der Arteria mesenterica superior. Manchmal findet man eine ringförmige linke Vene, wobei dann ein Ast vor und der andere hinter der Aorta liegt.
Klicken Sie auf die Bilder, um sie zu vergrößern.
Zur Untersuchung der Nierengefäße wird ein 2,5-7 MHz konvexer Sensor verwendet. Der Patient liegt auf dem Rücken, der Sensor wird im Epigastrium platziert. Beurteilen Sie die Aorta vom Truncus coeliacus bis zur Bifurkation im B-Modus und im Farbfluss. Verfolgen Sie den Verlauf der RAA und LPA von der Aorta bis zum Nierenhilus.
Zeichnung. Im CD-Modus erstrecken sich RAA und LPA im Längs- (1) und Querabschnitt (2) von der Aorta. Die Gefäße sind zu den Nierentoren gerichtet. Vor der Nierenarterie liegt die Nierenvene (3).

Zeichnung. Die Nierenvenen münden in die Vena cava inferior (1, 2). Die aortomesenteriale „Pinzette“ kann die linke Ventrikelvene komprimieren (3).

Zeichnung. Am Hilus der Niere ist die Hauptnierenarterie in fünf Segmente unterteilt: posterior, apikal, superior, mittel und inferior. Die Segmentarterien werden in Interlobärarterien unterteilt, die zwischen den Pyramiden der Niere liegen. Die interlobären Arterien setzen sich in den bogenförmigen → interlobulären → glomerulären afferenten Arteriolen → kapillären Glomeruli fort. Blut aus dem Glomerulus fließt durch die abführende Arteriole in die interlobulären Venen. Die interlobulären Venen setzen sich in die bogenförmige → interlobäre → segmentale → Hauptnierenvene → Vena cava inferior fort.

Zeichnung. Normalerweise werden bei CDK die Nierengefäße bis zur Kapsel verfolgt (1, 2, 3). Die Hauptnierenarterie tritt durch den Nierenhilus ein; akzessorische Arterien aus der Aorta oder der Beckenarterie können sich an den Polen nähern (2).

Zeichnung. Ultraschall einer gesunden Niere: Entlang der Basis der Pyramiden (kortikomedullärer Übergang) sind lineare hyperechoische Strukturen mit einer echoarmen Spur in der Mitte erkennbar. Dabei handelt es sich um bogenförmige Arterien, die fälschlicherweise als Nephrokalzinose oder Steine angesehen werden.

Video. Bogenförmige Arterien der Niere im Ultraschall
Der Doppler der Nierengefäße ist normal
Der normale Durchmesser der Nierenarterie beträgt bei Erwachsenen 5 bis 10 mm. Wenn Durchmesser<4,65 мм, вероятно наличие дополнительной почечной артерии. При диаметре главной почечной артерии <4,15 мм, дополнительная почечная артерия имеется почти всегда.
Die Nierenarterie sollte an sieben Punkten beurteilt werden: an ihrem Ausgang aus der Aorta, im proximalen, mittleren und distalen Segment sowie in den apikalen, mittleren und unteren Segmentarterien. Wir bewerten die maximale systolische (PSV) und enddiastolische (EDV) Blutflussgeschwindigkeit, den Widerstandsindex (RI), die Beschleunigungszeit (AT) und den Beschleunigungsindex (PSV/AT). Weitere Details anzeigen.
Das normale Spektrum der Nierenarterien weist während des gesamten Herzzyklus einen ausgeprägten systolischen Peak mit antegradem diastolischem Fluss auf. Bei Erwachsenen beträgt das normale PSV an der Hauptnierenarterie 100 ± 20 cm/s, das EDV 25–50 cm/s und bei kleinen Kindern beträgt das PSV 40–90 cm/s. In segmentalen Arterien sinkt die PSV auf 30 cm/s, in interlobären Arterien auf 25 cm/s, in bogenförmigen Arterien auf 15 cm/s und in interlobulären Arterien auf 10 cm/s. RI am Nierenhilus<0,8, RI на внутрипочечных артериях 0,34-0,74. У новорожденного RI на внутрипочечных артериях достигает 0,8-0,85, к 1 месяцу опускается до 0,75-0,79, к 1 году до 0,7, у подростков 0,58-0,6. В норме PI 1,2-1,5; S/D 1,8-3.
Zeichnung. Normales Spektrum der Nierenarterien – hoher systolischer Spitzenwert, antegrader diastolischer Fluss, niedriger peripherer Widerstand – RI normal<0,8.

Zeichnung. Das Spektrum der Nierengefäße bei Neugeborenen: Nierenarterie – ausgeprägter systolischer Höhepunkt und antegrader diastolischer Fluss (1); Ein hoher Widerstand in den intrarenalen Arterien gilt bei Neugeborenen als normal – RI 0,88 (2); Nierenvene – antegrader Fluss mit konstanter Geschwindigkeit über den gesamten Herzzyklus, minimale Atemschwankungen (3).

Doppler bei Nierenarterienstenose
Eine Nierenarterienstenose kann bei Arteriosklerose oder fibromuskulärer Dysplasie gefunden werden. Bei Arteriosklerose ist am häufigsten der proximale Abschnitt der Nierenarterie betroffen, bei fibromuskulärer Dysplasie sind am häufigsten der mittlere und distale Abschnitt betroffen.
Direkte Anzeichen einer Nierenarterienstenose
Das Aliasing gibt den Ort der turbulenten Hochgeschwindigkeitsströmung an, an dem Messungen durchgeführt werden sollten. Im Bereich der Stenose PSV >180 cm/Sek. Bei jungen Menschen kann die Aorta und ihre Äste normalerweise einen hohen PSV (>180 cm/s) aufweisen, während bei Patienten mit Herzinsuffizienz der PSV selbst im Bereich der Stenose niedrig ist. Diese Merkmale werden durch das Nieren-Aorten-Verhältnis RAR (PSV im Bereich der Stenose/PSV in der Bauchaorta) nivelliert. RAR für Nierenarterienstenose >3,5.
Indirekte Anzeichen einer Nierenarterienstenose
Direkte Kriterien sind vorzuziehen; die Diagnose sollte nicht ausschließlich auf indirekten Anzeichen basieren. Im poststenotischen Bereich nimmt die Strömung ab – Tardus-Parvus-Effekt. Bei Nierenarterienstenosen an den intrarenalen Arterien ist PSV zu spät (Tardus) und zu klein (Parvus) – AT >70 ms, PSV/AT<300 см/сек². Настораживает значительная разница между двумя почками — RI >0,05 und PI >0,12.
Tisch. Kriterien für eine Nierenarterienstenose im Ultraschall
Zeichnung. Eine 60-jährige Patientin mit refraktärer arterieller Hypertonie. PSV an der Bauchaorta 59 cm/Sek. Im proximalen Teil des RAA mit CDK-Aliasing (1) ist PSV deutlich erhöht auf 366 cm/s (2), RAR 6,2. Im mittleren Segment des PPA mit CDK-Aliasing, PSV 193 cm/s (3), RAR 3,2. An segmentalen Arterien ohne signifikante Verlängerung der Beschleunigungszeit: obere – 47 ms, mittlere – 93 ms, untere – 33 ms. Abschluss:

Zeichnung. Patient mit akutem Nierenversagen und refraktärer arterieller Hypertonie. Die Ultraschalluntersuchung der Bauchaorta und der Nierenarterien ist aufgrund von Gas im Darm schwierig. An den Segmentarterien beträgt der RI links etwa 0,68 (1), rechts 0,52 (2), die Differenz beträgt 0,16. Das Spektrum der rechten Segmentarterie hat eine Tardus-Parvus-Form – die Beschleunigungszeit ist erhöht, das PSV ist niedrig, die Spitze ist abgerundet. Abschluss: Indirekte Anzeichen einer Stenose der rechten Nierenarterie. Die CT-Angiographie bestätigte die Diagnose: An der Mündung der rechten Nierenarterie befinden sich atherosklerotische Plaques mit Verkalkung und mäßiger Stenose.

Zeichnung. Patient mit arterieller Hypertonie. Das PSV in der Aorta beträgt 88,6 cm/s (1). Im proximalen Teil des RPA kommt es zu Aliasing, PSV 452 cm/s, RAR 5,1 (2). Im mittleren Abschnitt des PPA gibt es eine Freigabe, PSV 385 cm/s, RAR 4,3 (3). Im distalen Teil des RCA beträgt die PSV 83 cm/s (4). Auf die intrarenalen Gefäße Tardus-parvus ist der Effekt nicht festzustellen, rechts beträgt der RI 0,62 (5), links beträgt der RI 0,71 (6), die Differenz beträgt 0,09. Abschluss: Stenose im proximalen Teil der rechten Nierenarterie.

Doppler der Nierenvenen
Die linke Nierenvene verläuft zwischen der Aorta und der Arteria mesenterica superior. Die aortomesenteriale „Pinzette“ kann die Vene komprimieren und zu venöser renaler Hypertonie führen. Im Stehen wird die „Pinzette“ komprimiert, im Liegen öffnet sie sich. Beim Nussknacker-Syndrom ist der Abfluss durch die linke Hodenvene erschwert. Dies ist ein Risikofaktor für die Entwicklung einer linksseitigen Varikozele.

Aufgrund der Kompression ähnelt das Spektrum der linken Vene dem der Pfortader – Spektrum oberhalb der Grundlinie, konstant niedrige Geschwindigkeit, Kontur in glatten Wellen. Wenn das Verhältnis des Durchmessers der linken Vene vor und in der Verengungszone mehr als 5 beträgt oder die Flussgeschwindigkeit weniger als 10 cm/s beträgt, schließen wir, dass der Venendruck in der linken Niere erhöht ist.
Aufgabe. Im Ultraschall ist die linke Nierenvene erweitert (13 mm), der Bereich zwischen Aorta und A. mesenterica superior ist verengt (1 mm). Blutfluss im Bereich der Stenose mit hoher Geschwindigkeit (320 cm/s), umgekehrter Blutfluss im proximalen Segment. Abschluss: Kompression der linken Nierenvene durch aortomesenteriale „Pinzette“ (Nussknacker-Syndrom).
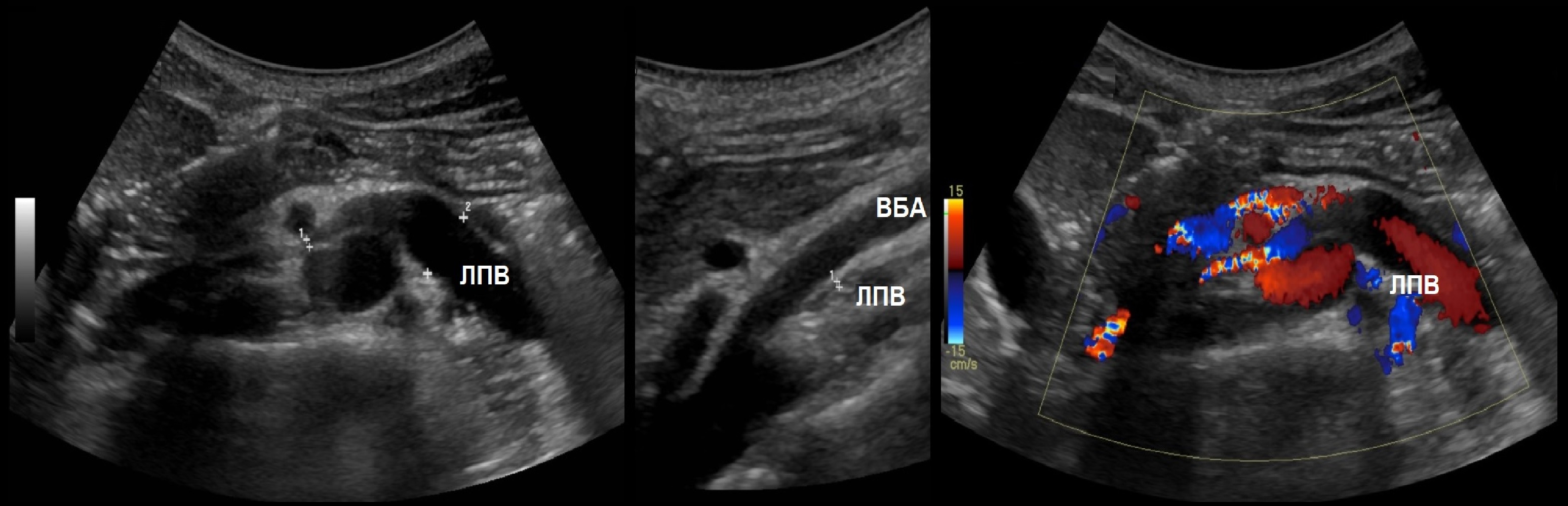
Aufgrund ihrer abnormalen Lage hinter der Aorta ist eine Kompression der Nierenvene möglich. Das Durchmesserverhältnis und die Durchflussmenge werden nach den oben genannten Regeln ausgewertet.
Die Art des Blutflusses in der rechten Nierenvene ähnelt der der Vena cavala. Die Form der Kurve ändert sich, wenn Sie den Atem anhalten, und kann flacher werden. Die Blutflussgeschwindigkeit beträgt 15–30 cm/Sek.
Passen Sie auf sich auf, Ihr Diagnostiker!
Die Nierenarterienstenose (RAS) ist eine schwere Erkrankung, die mit einer Verengung des Lumens des die Niere versorgenden Gefäßes einhergeht. Die Pathologie liegt nicht nur in der Verantwortung von Nephrologen, sondern auch von Kardiologen, da die Hauptmanifestation in der Regel eine schwere Hypertonie ist, die schwer zu korrigieren ist.
Patienten mit einer Nierenarterienstenose sind überwiegend ältere Menschen (ab 50 Jahren), eine Stenose kann aber auch bei jungen Menschen diagnostiziert werden. Unter älteren Menschen mit vaskulärer Arteriosklerose gibt es doppelt so viele Männer wie Frauen, und bei angeborener Gefäßpathologie überwiegen Frauen, bei denen sich die Krankheit nach 30-40 Jahren manifestiert.
Bei jedem zehnten Menschen, der an Bluthochdruck leidet, ist eine Stenose der großen Nierengefäße die Hauptursache für diese Erkrankung. Heute sind bereits mehr als 20 verschiedene Veränderungen bekannt und beschrieben, die zu einer Verengung der Nierenarterien (RA), einem Druckanstieg und sekundären sklerotischen Prozessen im Parenchym des Organs führen.
Die Prävalenz der Pathologie erfordert nicht nur den Einsatz moderner und genauer Diagnosemethoden, sondern auch eine rechtzeitige und wirksame Behandlung. Das ist anerkannt Die besten Ergebnisse können mit der chirurgischen Behandlung von Stenosen erzielt werden, während die konservative Therapie eine unterstützende Rolle spielt.
Ursachen der VA-Stenose
Die häufigsten Ursachen für eine Verengung der Nierenarterie sind Arteriosklerose und fibromuskuläre Dysplasie der Arterienwand. Atherosklerose macht bis zu 70 % der Krankheitsfälle aus, fibromuskuläre Dysplasie etwa ein Drittel der Fälle.
Arteriosklerose Nierenarterien mit einer Verengung ihres Lumens kommen meist bei älteren Männern vor, oft mit bestehender koronarer Herzkrankheit, Diabetes und Fettleibigkeit. Lipidplaques befinden sich häufiger in den Anfangsabschnitten der Nierengefäße, in der Nähe der Aorta, die auch von Arteriosklerose betroffen sein können, und die Verzweigungszone im Organparenchym ist deutlich seltener betroffen.
Fibromuskuläre Dysplasie ist eine angeborene Pathologie, bei der sich die Wand der Arterie verdickt, was zu einer Verringerung ihres Lumens führt. Diese Läsion ist normalerweise im mittleren Teil der VA lokalisiert, wird bei Frauen fünfmal häufiger diagnostiziert und kann bilateral sein.

Atherosklerose (rechts) und fibromuskuläre Dysplasie (links) sind die Hauptursachen für VA-Stenose
Etwa 5 % des RAS werden durch andere Ursachen verursacht, darunter entzündliche Prozesse der Gefäßwände, Aneurysmaerweiterungen, Thrombosen und Embolien der Nierenarterien, Kompression durch einen extern lokalisierten Tumor, Takayasu-Krankheit und Nierenvorfall. Bei Kindern liegt eine intrauterine Entwicklungsstörung des Gefäßsystems mit VA-Stenose vor, die sich im Kindesalter als Hypertonie äußert.
Sowohl einseitige als auch beidseitige Stenosen der Nierenarterien sind möglich. Eine Schädigung beider Gefäße wird bei angeborener Dysplasie, Arteriosklerose und Diabetes beobachtet und ist bösartiger, da sich zwei Nieren gleichzeitig in einem Zustand der Ischämie befinden.

Wenn der Blutfluss durch die Nierengefäße gestört ist, wird das System zur Regulierung des Blutdrucks aktiviert. Das Hormon Renin und das Angiotensin-Converting-Enzym tragen zur Bildung einer Substanz bei, die einen Krampf kleiner Arteriolen und eine Erhöhung des peripheren Gefäßwiderstands verursacht. Die Folge ist Bluthochdruck. Gleichzeitig produzieren die Nebennieren überschüssiges Aldosteron, unter dessen Einfluss Flüssigkeit und Natrium zurückgehalten werden, was ebenfalls zu einem Anstieg des Blutdrucks führt.
Wenn auch nur eine der Arterien, rechts oder links, beschädigt ist, werden die oben beschriebenen Mechanismen des Bluthochdrucks ausgelöst. Im Laufe der Zeit „erholt“ sich die gesunde Niere auf ein neues Druckniveau, das auch dann erhalten bleibt, wenn die erkrankte Niere vollständig entfernt oder der Blutfluss in ihr durch Angioplastie wiederhergestellt wird.
Neben der Aktivierung des Druckhaltesystems geht die Erkrankung mit ischämischen Veränderungen in der Niere selbst einher. Vor dem Hintergrund eines Mangels an arteriellem Blut kommt es zu einer tubulären Degeneration, es wächst Bindegewebe im Stroma und in den Glomeruli des Organs, was im Laufe der Zeit unweigerlich zu Atrophie und Nephrosklerose führt. Die Niere wird dichter, schrumpft und kann ihre zugewiesenen Funktionen nicht mehr erfüllen.
Manifestationen von SPA
SPA kann über einen längeren Zeitraum asymptomatisch oder in Form einer gutartigen Hypertonie bestehen. Deutliche klinische Anzeichen der Krankheit treten auf, wenn die Gefäßverengung 70 % erreicht. Unter den Symptomen sind die sekundäre renale arterielle Hypertonie und Anzeichen einer parenchymalen Dysfunktion (verminderte Urinfiltration, Vergiftung mit Stoffwechselprodukten) am typischsten.
Ein anhaltender Druckanstieg, meist ohne hypertensive Krisen, bei jungen Patienten veranlasst den Arzt, über eine mögliche fibromuskuläre Dysplasie nachzudenken, und wenn der Patient die 50-Jahres-Marke überschritten hat, höchstwahrscheinlich eine atherosklerotische Schädigung der Nierengefäße.

Nierenhypertonie ist durch einen Anstieg nicht nur des systolischen, sondern auch des diastolischen Drucks gekennzeichnet, der 140 mmHg erreichen kann. Kunst. und mehr. Dieser Zustand lässt sich mit herkömmlichen blutdrucksenkenden Medikamenten äußerst schwer behandeln und birgt ein hohes Risiko für Herz-Kreislauf-Katastrophen, einschließlich Schlaganfall und Myokardinfarkt.
Zu den Beschwerden von Patienten mit renaler Hypertonie gehören:
Starke Kopfschmerzen, Tinnitus, blinkende „Flecken“ vor den Augen; Vermindertes Gedächtnis und geistige Leistungsfähigkeit; Schwäche; Schwindel; Schlaflosigkeit oder Tagesmüdigkeit; Reizbarkeit, emotionale Instabilität.
Eine ständige hohe Belastung des Herzens schafft Bedingungen für seine Hypertrophie; Patienten klagen über Brustschmerzen, Herzklopfen, ein Gefühl von Funktionsstörungen des Organs, Atemnot und in schweren Fällen entwickelt sich ein Lungenödem, das eine Notfallversorgung erfordert.
Neben Bluthochdruck sind Schweregefühl und Schmerzen im Lendenbereich, Blut im Urin und Schwäche möglich. Bei einer übermäßigen Sekretion von Aldosteron durch die Nebennieren trinkt der Patient viel, scheidet nicht nur tagsüber, sondern auch nachts große Mengen unkonzentrierten Urins aus und es sind Krämpfe möglich.
Im Anfangsstadium der Erkrankung bleibt die Nierenfunktion erhalten, es tritt jedoch bereits Bluthochdruck auf. die jedoch medikamentös behandelt werden kann. Die Subkompensation ist durch eine allmähliche Abnahme der Nierenfunktion gekennzeichnet, und im Stadium der Dekompensation sind Anzeichen eines Nierenversagens deutlich sichtbar. Bluthochdruck im Endstadium wird bösartig, der Druck erreicht Maximalwerte und wird durch Medikamente nicht „niedergeschlagen“.
SPA ist nicht nur wegen seiner Manifestationen gefährlich, sondern auch wegen Komplikationen in Form von Hirnblutungen, Myokardinfarkt und Lungenödem aufgrund von Bluthochdruck. Bei den meisten Patienten ist die Netzhaut der Augen betroffen und kann zu einer Ablösung und Erblindung führen.
Chronisches Nierenversagen als Endstadium der Pathologie geht mit einer Vergiftung durch Stoffwechselprodukte, Schwäche, Übelkeit, Kopfschmerzen, einer geringen Urinmenge, die die Nieren selbst filtern können, und einer Zunahme von Ödemen einher. Patienten sind anfällig für Lungenentzündung, Perikarditis, Entzündung des Peritoneums, Schädigung der Schleimhäute der oberen Atemwege und des Verdauungstrakts.
Wie erkennt man eine Nierenarterienstenose?
Die Untersuchung eines Patienten mit Verdacht auf eine Stenose der linken oder rechten Nierenarterie beginnt mit einer detaillierten Abklärung der Beschwerden, des Zeitpunkts ihres Auftretens und des Ansprechens auf eine konservative Behandlung des Bluthochdrucks, sofern diese bereits verordnet wurde. Als nächstes hört der Arzt das Herz und die großen Gefäße ab, verschreibt Blut- und Urintests sowie zusätzliche instrumentelle Untersuchungen.

Stenose beider Nierenarterien in der Angiographie
Bereits bei der Erstuntersuchung lässt sich eine Vergrößerung des Herzens aufgrund einer Hypertrophie der linken Teile und eine Zunahme des zweiten Tons oberhalb der Aorta feststellen. Im Oberbauch ist ein Geräusch zu hören, das auf eine Verengung der Nierenarterien hinweist.
Die wichtigsten biochemischen Indikatoren im SPA werden der Kreatinin- und Harnstoffspiegel sein, der aufgrund einer unzureichenden Filtrationskapazität der Nieren ansteigt. Im Urin finden sich rote Blutkörperchen, weiße Blutkörperchen und Proteinzylinder.
Zu den weiteren diagnostischen Methoden gehören Ultraschall (die Nieren werden verkleinert) und Doppler-Ultraschall ermöglicht es, eine Verengung der Arterie und Veränderungen in der Geschwindigkeit des Blutflusses durch die Arterie aufzuzeichnen. Informationen über Größe, Lage und Funktionalität können durch Radioisotopenforschung gewonnen werden.
Die Arteriographie gilt als die aussagekräftigste diagnostische Methode, wenn Ort, Grad der VA-Stenose und hämodynamische Störungen mittels Kontrastradiographie bestimmt werden. CT und MRT können ebenfalls durchgeführt werden.
Behandlung einer Nierenarterienstenose
Vor Beginn der Behandlung wird der Arzt dem Patienten empfehlen, schlechte Gewohnheiten aufzugeben, eine Diät mit reduzierter Salzaufnahme einzuhalten und Flüssigkeiten, Fette und leicht zugängliche Kohlenhydrate einzuschränken. Bei Arteriosklerose mit Adipositas ist eine Gewichtsabnahme notwendig, da Adipositas zusätzliche Schwierigkeiten bei der Planung eines chirurgischen Eingriffs mit sich bringen kann.
Die konservative Therapie der Nierenarterienstenose ist unterstützender Natur. Es beseitigt nicht die zugrunde liegende Ursache der Krankheit. Gleichzeitig benötigen die Patienten eine Korrektur des Blutdrucks und der Harnausscheidung. Eine Langzeittherapie ist für ältere Menschen und Personen mit weit verbreiteten atherosklerotischen Gefäßerkrankungen, einschließlich Herzkranzgefäßen, angezeigt.

Da die Hauptmanifestation einer Nierenarterienstenose eine symptomatische Hypertonie ist, zielt die Behandlung in erster Linie auf die Senkung des Blutdrucks ab. Zu diesem Zweck werden Diuretika und blutdrucksenkende Medikamente verschrieben. Es ist zu bedenken, dass bei einer starken Verengung des Lumens der Nierenarterie ein Druckabfall auf normale Werte zur Verschlechterung der Ischämie beiträgt, da in diesem Fall noch weniger Blut zum Parenchym des Organs fließt. Ischämie führt zum Fortschreiten sklerotischer und dystrophischer Prozesse in den Tubuli und Glomeruli.
Die Medikamente der Wahl bei Bluthochdruck vor dem Hintergrund einer VA-Stenose sind ACE-Hemmer (Capropril). Bei atherosklerotischer Vasokonstriktion sind sie jedoch kontraindiziert, auch bei Personen mit Herzinsuffizienz und Diabetes mellitus, daher werden sie ersetzt durch:
Kardioselektive Betablocker (Atenolol, Egilok, Bisoprolol); Blocker langsamer Kalziumkanäle (Verapamil, Nifedipin, Diltiazem); Alphablocker (Prazosin); Schleifendiuretika (Furosemid); Imidazolin-Rezeptor-Agonisten (Moxonidin).
Die Medikamentendosen werden individuell ausgewählt, es ist ratsam, einen starken Blutdruckabfall zu vermeiden, und bei der Wahl der richtigen Dosierung des Medikaments wird der Kreatinin- und Kaliumspiegel im Blut überwacht.
Patienten mit atherosklerotischer Stenose benötigen Statine zur Korrektur von Fettstoffwechselstörungen, bei Diabetes sind lipidsenkende Medikamente oder Insulin indiziert. Um thrombotischen Komplikationen vorzubeugen, werden Aspirin und Clopidogrel eingesetzt. In allen Fällen wird die Dosierung der Medikamente unter Berücksichtigung der Filtrationskapazität der Nieren ausgewählt.
Bei schwerem Nierenversagen aufgrund einer atherosklerotischen Nephrosklerose wird den Patienten ambulant eine Hämodialyse oder Peritonealdialyse verordnet.
Eine konservative Behandlung bringt oft nicht den gewünschten Effekt, da die Stenose nicht medikamentös beseitigt werden kann und die wichtigste und wirksamste Maßnahme daher nur eine Operation sein kann, deren Indikationen in Betracht gezogen werden:
Schwere Stenose, die zu hämodynamischen Störungen in der Niere führt; Verengung der Arterie bei Vorhandensein einer einzelnen Niere; Bösartige Hypertonie; Chronisches Organversagen aufgrund einer Schädigung einer der Arterien; Komplikationen (Lungenödem, instabile Angina pectoris).
Arten von Interventionen, die im SPA verwendet werden:
Stenting und Ballonangioplastie; Bypass-Operation; Resektion und Prothetik eines Abschnitts der Nierenarterie; Nierenentfernung; 
Angioplastie und Stenting von VA
Transplantation.
Beim Stenting wird ein spezieller Schlauch aus synthetischem Material in das Lumen der Nierenarterie eingeführt, der an der Stenosestelle verstärkt wird und eine Verbesserung der Durchblutung ermöglicht. Bei der Ballonangioplastie wird über einen Katheter ein spezieller Ballon durch die Oberschenkelarterie eingeführt, der im Bereich der Stenose aufgeblasen wird und diese dadurch aufweitet.
Video: Angioplastie und Stenting – eine minimalinvasive Methode zur Behandlung von SPA
Bei Arteriosklerose der Nierengefäße erzielt ein Shunt die beste Wirkung. wenn die Nierenarterie mit der Aorta vernäht wird, wodurch die Stenosestelle vom Blutkreislauf ausgeschlossen wird. Die Entfernung eines Gefäßabschnitts und die anschließende Prothetik mit patienteneigenen Gefäßen oder synthetischen Materialien ist möglich.

A) Nierenarterienersatz und B) bilateraler RA-Bypass mit einer synthetischen Prothese
Wenn rekonstruktive Eingriffe nicht möglich sind und sich eine Atrophie und Sklerose der Niere entwickelt, ist eine Organentfernung (Nephrektomie) angezeigt, die in 15-20 % der Pathologiefälle durchgeführt wird. Wenn die Stenose durch angeborene Ursachen verursacht wird, wird die Notwendigkeit einer Nierentransplantation in Betracht gezogen, während bei vaskulärer Arteriosklerose eine solche Behandlung nicht durchgeführt wird.
In der postoperativen Phase sind Komplikationen in Form von Blutungen und Thrombosen im Bereich von Anastomosen oder Stents möglich. Die Wiederherstellung eines akzeptablen Blutdruckniveaus kann bis zu sechs Monate dauern, in denen die konservative blutdrucksenkende Therapie fortgesetzt wird.
Die Prognose der Erkrankung wird durch den Grad der Stenose, die Art der sekundären Veränderungen in den Nieren, die Wirksamkeit und Möglichkeit einer chirurgischen Korrektur der Pathologie bestimmt. Bei Arteriosklerose erreicht etwas mehr als die Hälfte der Patienten nach der Operation wieder einen normalen Blutdruck, und im Falle einer Gefäßdysplasie kann dieser bei 80 % der Patienten durch eine chirurgische Behandlung wiederhergestellt werden.
Schritt 1: Bezahlen Sie die Beratung über das Formular → Schritt 2: Stellen Sie nach der Zahlung Ihre Frage im untenstehenden Formular ↓ Schritt 3: Sie können dem Spezialisten zusätzlich mit einer weiteren Zahlung in beliebiger Höhe danken
Die Nierenarterienstenose (RAS) ist eine recht häufige Erkrankung, die ältere Männer und Frauen über 30 Jahre betrifft. Warum so? Die Antwort ist nicht eindeutig, aber die moderne Medizin liefert Annahmen über eine solche Entwicklung der Ereignisse.
Lassen Sie uns im Detail betrachten, was eine Nierenarterienstenose ist und welche Arten dieser Pathologie bekannt sind. Ursachen der Krankheit und die häufigsten Symptome. Moderne Methoden zur Behandlung der Pathologie, einschließlich traditioneller Methoden.
Was ist ein SPA und wie sieht es aus?
Die Nierenarterienstenose ist eine nephropathische Erkrankung. Sie wird durch eine Stenose (Verengung) oder einen dauerhaften Verschluss (Verschluss) der Arterien, die zu den Nieren führen, verursacht.
Diese Krankheit kann eine oder beide Nieren betreffen. Eine einseitige Pathologie verursacht Durchblutungsstörungen in einem Organ, aber beide leiden darunter, da die zweite (gesunde) Niere einer erhöhten Belastung ausgesetzt ist.
Die bilaterale oder bilaterale Stenose ist eine sehr schwerwiegende Erkrankung, da die Funktionen des paarigen Organs beeinträchtigt sind und es nahezu unmöglich ist, diese zu kompensieren. Patienten mit dieser Pathologie sind oft gezwungen, sich regelmäßig einem Eingriff wie der Hämodialyse zu unterziehen – einer Blutreinigung durch ein „künstliches Nierengerät“.
Es gibt zwei Arten von Stenosen, die sich in der Lokalisation der arteriellen Schädigung unterscheiden:
Atherosklerose – macht bis zu 90 % der Fälle dieser Krankheit aus und ist typisch für die ältere Altersgruppe, hauptsächlich in der männlichen Bevölkerung. Allgemeine vaskuläre Atherosklerose, die durch verschiedene Faktoren verursacht wird, betrifft Arterien im gesamten Körper, einschließlich der Nieren. Zur höchsten Risikogruppe zählen Patienten mit Diabetes mellitus und Schädigung der Beckenarterien, Aortenfunktionsstörungen und Bluthochdruck. Es wird erwartet, dass diese Art der Stenose am ungünstigsten ist und in besonders schweren Fällen eine Hämodialyse erfordert. An der Mündung der zu den Nieren führenden Arterien wird eine pathologische Verengung beobachtet. Fibromuskuläre Dysplasie – die Läsion ist im mittleren und distalen Teil der Arterien lokalisiert. Dabei handelt es sich um einen eher seltenen pathologischen Prozess, der typisch für das schöne Geschlecht im Alter zwischen 15 und 50 Jahren ist. Die genauen Ursachen dieser Pathologie sind noch nicht geklärt.
Eine Nierengefäßstenose kann angeboren sein. Dies ist eine Folge intrauteriner Infektionen, einer pathologischen Schwangerschaft oder einer genetischen Veranlagung. In diesem Fall beginnt die Behandlung sofort. In besonders schweren Fällen ist eine Nierentransplantation erforderlich.
Ursachen und Symptome
Bei der Nierengefäßstenose handelt es sich um eine Gefäßerkrankung. Seine Behandlung wird nicht nur von einem Nephrologen, sondern auch von einem Kardiologen und einem Gefäßchirurgen durchgeführt.
Die Ermittlung der Ursachen dieser Pathologie kann oft dabei helfen, die richtige Therapie oder chirurgische Behandlung zu verschreiben:
Arteriosklerose ist die häufigste und wahrscheinlichste Ursache für Stenosen, die typisch für ältere Patienten sind. Darüber hinaus leiden Männer über 50 Jahre doppelt so häufig an dieser Krankheit wie Frauen. Fibromuskuläre Dysplasien sind meist angeborene Defekte der Gefäßwände, die im Laufe der Zeit zu deren Verkrampfung und der Entwicklung einer Nierenstenose führen.
Vererbung ist einer der möglichen Faktoren bei der Entwicklung von Gefäßerkrankungen, einschließlich Nierenerkrankungen. Akute Nierenerkrankungen oder häufig wiederkehrende chronische Erkrankungen. Fettleibigkeit oder erhöhter Body-Mass-Index, die für einige endokrine Pathologien charakteristisch sind – insbesondere Diabetes mellitus. Erhöhte Cholesterinkonzentration im Blut, was das Risiko der Entwicklung von Arteriosklerose und der Bildung von Cholesterin-Plaques an den Wänden der Blutgefäße birgt. Schlechte Angewohnheiten – Rauchen, Alkohol trinken, sogar schwach (aber regelmäßig und oft). Hypertonie. Diese Erkrankung ist im Zusammenhang mit einer Nierenarterienstenose generell sehr „interessant“. An sich ist es die Ursache für die Entwicklung einer Pathologie der Nierengefäße, aber auch eine Folge einer Stenose. Der sogenannte „Nierendruck“ ist eine der unkontrollierbarsten und am schwierigsten zu korrigierenden Formen erhöhten Blutdrucks.
Bei der Nierenarterienstenose handelt es sich hinsichtlich der Symptome nicht um eine spezifische Erkrankung. Abhängig von der Ursache dieser Pathologie kann jeder Patient „eigene“ Symptome entwickeln.
Aber das allgemeine Krankheitsbild sieht ungefähr so aus:
Blutdruckanstiege. Seine Indikatoren können 220–250/140–170 mm Hg erreichen. Kunst. Darüber hinaus haben blutdrucksenkende Medikamente eine kurzfristige Wirkung; häufige Kopfschmerzen mit Schwindel, begleitet von „Flecken“ vor den Augen, sowie Tinnitus; verschwommenes Sehen, insbesondere bei hohem Blutdruck. Es gibt ein schmerzhaftes Gefühl in den Augäpfeln; allgemeine Schwäche, plötzliche Stimmungsschwankungen, Verschlechterung der Konzentration und des Gedächtnisses, Schlaflosigkeit in der Nacht und Schläfrigkeit am Tag; Brustschmerzen, die in das Herz und den linken Arm ausstrahlen. Dieses Symptom ist besonders charakteristisch, wenn eine Stenose der linken Nierenarterie vorliegt; Tachykardie, begleitet von Atemnot auch im Ruhezustand; Schmerzen im unteren Rücken in der Projektion der Nieren, die schmerzen und ziehen; Ein Urintest zeigt eine geringe Menge Protein.
Eines der charakteristischen Anzeichen einer Nierenarterienstenose ist eine erhebliche Diskrepanz zwischen den Blutdruckwerten im rechten und linken Arm.
Behandlung
Als wichtigstes und gefährlichstes Symptom einer Nierenarterienstenose gilt ein erhöhter Blutdruck. Alle therapeutischen Maßnahmen zielen hauptsächlich auf die Lösung dieses speziellen Problems ab. Allerdings bleibt die Nierenarterienstenose, bei deren Behandlung nur eine konservative Therapie eingesetzt wird, eine Pathologie. Schließlich ist die Ursache selbst nicht beseitigt – die Verengung eines Gefäßes, das ein wichtiges Organ des menschlichen Körpers versorgt.
Bei dieser Pathologie wird empfohlen, Bluthochdruck mit folgenden Medikamenten zu behandeln:
kardioselektive Betablocker – Atenolol, Bisoprolol und andere; Kalziumkanalblocker – Verapamil, Nifedipin und andere; adrenerge Blocker; Diuretika.
Welche Art von Medikament verschrieben wird, seine Dosierung und Häufigkeit der Verabreichung wird nach einer Reihe von Studien von einem Spezialisten festgelegt. Durch einen chirurgischen Eingriff wird jedoch das Problem selbst behoben, und es besteht keine Notwendigkeit, eine symptomatische Behandlung durchzuführen, zumindest nicht bei solchen Arzneimitteldosen und mit einer solchen Intensität.
Die Festlegung der chirurgischen Behandlungstaktik erfolgt im Einzelfall nach Feststellung des Stenosestadiums, des Allgemeinzustands des Patienten, seines Alters und des Vorliegens von Kontraindikationen.
Bei einer beidseitigen Nierenarterienstenose ist ein chirurgischer Eingriff erforderlich, um die Funktion mindestens eines Organs wiederherzustellen. Andernfalls ist der Patient dazu verdammt, sich sein Leben lang einer Hämodialyse zu unterziehen. Schließlich filtern die Nieren das Blut und entfernen Giftstoffe, die im Laufe des Lebens entstehen. Wenn bei einer Stenose die Filtration nicht erzwungen wird, kommt es unweigerlich zu einer Vergiftung des Körpers, die zum Tod führt.
Die Operation wird mit mehreren Methoden durchgeführt:
Unter Shunting versteht man die Schaffung von „Bypass“-Leitungen für den Blutfluss in der Niere. Angioplastie – die Einführung eines speziellen Ballons, der im betroffenen Gefäß aufgeblasen wird und das Lumen wiederherstellt. Stenting – Einsetzen eines Federstents, um das Gefäß in einem „geöffneten“ Zustand zu halten, damit das Blut ungehindert fließen kann. Resektion mit anschließender Prothetik. Der beschädigte Abschnitt der Arterie wird entfernt und die Rekonstruktion erfolgt mit einem Implantat. Nephrektomie – Entfernung eines beschädigten Organs. Diese Operation wird nur in extremen Fällen durchgeführt, wenn das Organ erheblich geschädigt ist und andere Eingriffe wirkungslos sind.
Die traditionelle Medizin kann eigene Behandlungsrezepte anbieten, allerdings eher für den Druck als für die Stenose als solche. Diese Methoden sind bei einer leichten Schädigung der Nierenarterien wirksam, wenn die Funktion der Nieren nicht beeinträchtigt ist und sich ihre Größe nicht verändert hat – also im allerersten Stadium der Erkrankung.
Ein Aufguss aus Hagebutte und Weißdorn wirkt mild harntreibend, reinigt die Blutgefäße, stärkt ihre Wände und stärkt die Immunität.
Zur Vorbereitung benötigen Sie:
4 EL. l. Hagebutten, 8 EL. l. Weißdorn; 2 Liter kochendes Wasser.
Das Pflanzenmaterial in einer Thermoskanne mit kochendem Wasser übergießen und 6 Stunden stehen lassen. Nehmen Sie dreimal täglich ein Glas ein, vorzugsweise vor den Mahlzeiten.
Einen ähnlichen Effekt hat ein Sud aus Ebereschenrinde.
Zur Vorbereitung benötigen Sie:
100 g Ebereschenrinde; eineinhalb Gläser Wasser.
In einem emaillierten Topf Wasser zum Kochen bringen, die Rinde hinzufügen und bei sehr schwacher Hitze etwa 2 Stunden köcheln lassen. Dann die Brühe abkühlen lassen, abseihen und ausdrücken. Sie müssen die Flüssigkeit im Kühlschrank aufbewahren und 3 EL einnehmen. l. zwei- bis dreimal täglich vor den Mahlzeiten – je nach Blutdruckwert.
Nierengefäßerkrankungen sind eine schwere Erkrankung. Um rechtzeitig mit der Behandlung zu beginnen, müssen Sie nicht einmal die geringsten Symptome ignorieren.








