Upasuaji ni tawi la dawa ambalo linahusika na utafiti wa magonjwa sugu na magonjwa ya papo hapo zinazohitaji kutibiwa kwa kutumia njia ya upasuaji (ya upasuaji). Matibabu ya upasuaji inajumuisha hatua kadhaa mfululizo:
kuandaa mgonjwa kwa upasuaji;
anesthesia (kupunguza maumivu);
uingiliaji wa upasuaji.
Mchakato upasuaji ni pamoja na: ufikiaji wa upasuaji (chale ya membrane ya mucous au ngozi), matibabu ya upasuaji chombo, urejesho kamili wa uadilifu wa tishu ambazo ziliharibiwa wakati wa upasuaji.
| Jipu la kitako baada ya sindano (matuta): matibabu, picha, dalili | |
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
|
 |
Kulingana na madhumuni na asili ya shughuli, wamegawanywa katika radical, uchunguzi na palliative. Uchunguzi huruhusu daktari wa upasuaji kufanya uchunguzi sahihi na katika baadhi ya matukio ni njia pekee ya kuaminika ya uchunguzi, kupunguza kwa ufupi hali ya mgonjwa;
Kulingana na wakati wa operesheni, kunaweza kupangwa, haraka na dharura. Mwisho huo unahitaji utekelezaji wa haraka (tracheostomy, udhibiti wa kutokwa na damu, nk). Upasuaji wa haraka unaweza kuahirishwa hadi utambuzi uthibitishwe na wakati mgonjwa anatayarishwa kwa upasuaji. Vile vilivyopangwa vinafanywa baada ya uchunguzi wa muda mrefu wa mgonjwa na maandalizi ya operesheni ya haraka.
Upasuaji wa kisasa zaidi na zaidi unakuwa upasuaji wa kujenga upya (ambayo ni, inayolenga kuchukua nafasi au kurejesha chombo kilichoharibiwa: valve ya moyo ya bandia, bandia ya mishipa, kuimarisha. tundu la uzazi mesh synthetic, nk) na uvamizi mdogo (kazi kuu ni kupunguza eneo la kuingilia kati) - upasuaji wa X-ray endovascular, mbinu ya laparoscopic, njia za mini.
Maeneo yanayohusiana na upasuaji ni pamoja na: upasuaji wa kifua, upasuaji wa tumbo, andrology, urology, neurosurgery, gynecology, endocrinology, upasuaji wa moyo, angiolojia, mifupa, traumatology, upasuaji wa plastiki, upandikizaji, kombustiolojia, ophthalmology, upasuaji wa purulent, upasuaji wa maxillofacial, onkolojia.
Historia ya upasuaji
Upasuaji ni mojawapo ya matawi ya kale ya dawa. Watu wachache wanajua kuwa tayari miaka elfu 6 KK, shughuli kama vile craniotomy, kuondolewa kwa mawe kutoka kwenye kibofu cha kibofu zilifanywa, na kwa fractures ya mfupa, bandeji zilizokusudiwa kwa immobilization zilitumika. Majeraha yalitibiwa na mafuta, asali na divai. Kwa bahati mbaya, katika 4 - 5 elfu. BC hakuna habari kuhusu hali ya dawa katika historia. Katika India ya kale, miaka elfu 1.5 KK, upasuaji ulianza kuendeleza. Vyombo vya upasuaji (zaidi ya vitu 100) vinatengenezwa. Kisha hatua za upasuaji kama vile kuondolewa kwa miili ya kigeni, upasuaji wa plastiki pua, mbinu zinatengenezwa ili kuacha damu.
Hippocrates, daktari mkuu wa wakati huo (460-377 BC), anaandika kazi juu ya upasuaji na dawa. Alitoa wazo la jinsi ya kuponya majeraha, alielezea ishara za sepsis na phlegmon, na dalili za tetanasi. Wakati wa operesheni alitumia maji ya kuchemsha au ya mvua. Kuondolewa kwa ubavu kwa pleurisy ya purulent, iliyopendekezwa na yeye, haijapoteza umuhimu wake hadi leo.
Ammonius (kipindi cha Alexandria) aligundua njia ya kusagwa mawe kibofu cha mkojo. Kwa hili aliitwa "lithotomist."
Upasuaji ulipata maendeleo yenye nguvu sana Roma ya Kale. Madaktari wa eneo hilo walitibu kwa ustadi majeraha ya kukatwa na kutoboa na kukatwa viungo. Madaktari wa upasuaji walikuwepo kila wakati katika jeshi na shule za gladiatorial. Galen mkubwa pia alifanya kazi kama daktari katika shule ya gladiatorial.
Katika Zama za Kati, upasuaji ulianza kupungua. Operesheni zote zinazohusisha kutokwa na damu zilipigwa marufuku kabisa. Matokeo yake, madaktari wenye vipaji hawakuwa na fursa ya kueleza wazi na kupendekeza mbinu matibabu ya upasuaji, kuogopa Mahakama ya Kuhukumu Wazushi na kushtakiwa kwa uzushi. Hivi ndivyo mtaalam wa anatomist Vesalius alishtakiwa - aliondolewa kazini katika idara na kuhukumiwa kifo, ambayo baadaye ilibadilishwa na safari ya kwenda Yerusalemu. Dawa ya chuo kikuu yenyewe ilianguka mikononi mwa vinyozi na mafundi.
Upasuaji katika Renaissance
Kuanzia nusu ya pili ya karne ya 15 - kipindi cha Renaissance. Hiki ndicho kilele cha kuongezeka kwa upasuaji na dawa kwa ujumla. Kuna tabia ya dawa kutegemea uchunguzi wa kliniki kando ya kitanda cha mgonjwa na kufanya majaribio ya kisayansi. Wawakilishi mashuhuri wa kipindi hiki walikuwa madaktari wa upasuaji Harvey, Paracelsus, Ambroise Paré.
Harvey - aligundua sheria za mzunguko wa damu, alithibitisha jukumu la moyo kama pampu, alielezea kuwa mishipa na mishipa hufanya mzunguko wa kwanza wa mzunguko wa damu.
Ambroise Pere ni daktari wa upasuaji maarufu wa Ufaransa. Aliandika juu ya jeraha la risasi kama jeraha la michubuko, ikichukua nafasi ya kuunganishwa kwa vyombo vikubwa na mbinu ya kukatwa. Katika uzazi wa uzazi, aliunda njia ya kugeuka kwenye mguu (ilifanyika na Hippocrates, lakini ilisahau) kwa ajili ya kutoa fetusi.
Paracelsus - Mtaalam wa asili wa Uswizi na daktari wa Uswizi. Aliunda mbinu ya kutumia dawa za kutuliza nafsi ili kupunguza hali ya waliojeruhiwa.
Mwanasayansi Jean Denis alikuwa wa kwanza kutia damu ya binadamu katika 1667.
Hali ya upasuaji katika karne ya 19-20
Karne ya 19 iliona idadi kubwa ya uvumbuzi mkuu katika upasuaji. Kwa wakati huu, upasuaji wa upasuaji na anatomy ya topografia ilitengenezwa. Kwa mfano, N.I. Pirogov alifanya sehemu ya juu ya kibofu cha mkojo kwa dakika 2, na akakata mguu wa chini katika dakika 8. Kwa siku moja, daktari-mpasuaji Larrey, ambaye alitumikia katika jeshi la Napoleon I, alikatwa viungo 200.
Uendelezaji wa upasuaji na matumizi ya aina mpya za uingiliaji wa upasuaji ulizuiliwa na hali tatu kuu: ukosefu wa hatua za kuzuia maambukizi ya jeraha, ukosefu wa misaada ya maumivu, na ukosefu wa njia ya kupambana na damu. Lakini masuala haya bado yalitatuliwa kwa ufanisi.
Mnamo 1846, W. Morton (daktari wa meno) na mwanakemia Jackson walitumia kuvuta pumzi ya mvuke wa etha wakati wa kung'oa jino. Mgonjwa alipoteza fahamu na hakuhisi maumivu. Mnamo 1846, daktari wa upasuaji Warren aliondoa uvimbe wa shingo kwa kutumia anesthesia ya etha. J. Simpson (Daktari wa uzazi wa Kiingereza) alitumia klorofomu kwa ganzi mwaka wa 1847 na kupata hasara ya unyeti na kupoteza fahamu. Kwa hivyo aliweka msingi wa kutuliza maumivu - anesthesia. Licha ya ukweli kwamba upasuaji sasa haukuwa na uchungu, wagonjwa walikufa kutokana na mshtuko na kupoteza damu, au kutokana na matatizo ya purulent.
Lakini L. Pasteur, kama matokeo ya majaribio, alithibitisha hilo kemikali Na joto la juu kuharibu microbes na hivyo kuondokana na mchakato wa kuoza. Ugunduzi huu wa Pasteur ukawa mchango mkubwa katika maendeleo ya sayansi ya upasuaji na microbiology. Daktari-mpasuaji J. Lister, akitegemea uvumbuzi wa Pasteur, alikata kauli kwamba jeraha hilo huambukizwa kupitia hewa. Kwa hiyo, ili kupambana na vijidudu (microorganisms), walianza kunyunyiza asidi ya carbolic kwenye chumba cha uendeshaji. Kabla ya operesheni, shamba la upasuaji na mikono ya daktari wa upasuaji pia ilimwagilia asidi ya carbolic, na baada ya kukamilika kwa operesheni, jeraha lilikuwa limefunikwa na chachi, ambayo hapo awali ilikuwa imejaa asidi ya carbolic. Hivyo ilionekana mbinu mpya kupambana na maambukizi inayoitwa antiseptic. Hata kabla ya ugunduzi wa michakato ya kuoza na Fermentation, N.I. Pirogov aliamini kuwa pus inaweza kuwa na "maambukizi ya nata" na kutumia vitu vya antiseptic. Mafundisho ya maambukizi ya jeraha. Matumizi ya njia ya antiseptic katika upasuaji ilisababisha kupunguzwa kwa matatizo ya jeraha, ambayo kwa upande wake ilikuwa na athari nzuri juu ya matokeo ya uendeshaji.
Mnamo 1885 M.S. Subbotin (daktari wa upasuaji wa Kirusi) alifunga nyenzo za kuvaa ili kufanya operesheni, ambayo ilisababisha njia ya asepsis. Mwaka uliofuata, N.V. alijitolea kazi zake kwa sehemu hii ya upasuaji. Sklifosovsky, Ernst von Bergmann na wengine wengi.
Wakati huo huo, maendeleo ya mbinu za kupambana na damu wakati wa operesheni na majeraha yalionekana. F. von Esmarch alipendekeza matumizi ya tourniquet ya hemostatic, ambayo ilitumiwa wakati wa kukatwa na wakati wa jeraha la ajali kwenye kiungo.
Vikundi vya damu viligunduliwa na Karl Landsteiner mnamo 1901. Mnamo 1907, J. Jansky alianzisha njia ya kutia damu mishipani.
upasuaji wa Kirusi
Katika nchi yetu, upasuaji ulianza maendeleo yake mwaka wa 1654, wakati amri ilitolewa juu ya ufunguzi wa shule za chiropractic. Biashara ya dawa ilionekana mnamo 1704, wakati ujenzi wa mmea ulikamilishwa chombo cha upasuaji riya. Hadi karne ya 17, karibu hakuna madaktari wa upasuaji katika nchi yetu, na, kwa kweli, hapakuwa na hospitali. Mnamo 1707, Hospitali ya Kwanza ilifunguliwa huko Moscow. Mnamo 1716 na 1719, hospitali mbili zilianza kufanya kazi huko St.
Lakini iwe hivyo, kulikuwa na madaktari wenye vipaji vya Kirusi katika kipindi cha kabla ya Pirogov, ambao waliacha mchango fulani katika historia ya upasuaji wa Kirusi. Hii ni pamoja na P.A. Zagorsky, K.I. Shchepina, I.F. Bush, I.V. Buyalsky, E.O. Mukhin na wengine.
F.I. Inozemtsev ni profesa katika Chuo Kikuu cha Moscow, mwanafunzi wa kisasa wa N.I. Pirogov. Alifundisha upasuaji, alifundisha kozi ya upasuaji wa upasuaji na anatomia ya topografia katika Kitivo cha Tiba. Profesa I.M. Sechenov na S.P. Botkin walikuwa wanafunzi wake.
N.V. Sklifosovsky alikuwa daktari wa upasuaji mwenye talanta wa wakati wake. Alifundisha katika Chuo Kikuu cha Kiev, baada ya hapo alihamia Chuo cha Matibabu-Upasuaji cha St. Petersburg, na kisha Chuo Kikuu cha Moscow. Alishughulikia maswala ya asepsis na antiseptics, pamoja na I.I. Nasilov aliunda operesheni ya osteoplastic, ambayo iliitwa "ngome ya Urusi".
A.A. Bobrov ndiye mwanzilishi wa Shule ya Upasuaji ya Moscow, ambayo S.P. alihitimu. Fedorov. Aliandika kuhusu mbinu za upasuaji kwa hernia, cholecystitis, nk. Iliunda vifaa vya Bobrov, vilivyotumika kwa sindano chini ya ngozi ufumbuzi wa saline. Mwandishi wa kitabu kwenye anatomia ya topografia na upasuaji wa upasuaji.
P.I. Dyakonov - alianza kufanya kazi kama daktari wa zemstvo. Baada ya hapo alitetea tasnifu yake, akapokea Daktari wa Tiba na kuwa mkuu wa Idara ya Topographic Anatomy na Upasuaji wa Uendeshaji, kisha akaongoza Idara ya Upasuaji wa Hospitali, lakini katika Chuo Kikuu cha Moscow.
N.A. Velyaminov ni msomi wa Chuo cha Matibabu cha Kijeshi, mwanasayansi mwenye talanta na daktari wa upasuaji. Daktari msomi, aliandika kazi za kisayansi kwa ugonjwa tezi ya tezi, viungo, kifua kikuu, nk. Kamati ya gari la wagonjwa ilifunguliwa nchini Urusi.
P.I. Tikhov ni profesa katika Chuo Kikuu cha Tomsk, daktari wa upasuaji, mwanzilishi katika maendeleo ya upasuaji huko Siberia. Yeye ndiye mwandishi wa kitabu cha juzuu tatu juu ya upasuaji wa kibinafsi, na pia ndiye mwandishi wa njia ya kupandikiza ureta kwenye puru.
Matawi ya upasuaji
Upasuaji wa kisasa umegawanywa katika maeneo au tasnia zifuatazo:
- Upasuaji wa tumbo.
Matibabu ya viungo vya tumbo, pamoja na nafasi ya retroperitoneal (kuondoa kasoro za kidonda za matumbo na tumbo, kizuizi cha matumbo, appendicitis).
- Upasuaji wa kifua.
Matibabu ya magonjwa mbalimbali ya viungo vya kifua (upasuaji wa kufunga valve ya moyo ya bandia, kupasuka kwa mapafu, majeraha ya kiwewe kwa kifua na wengine).
- Upasuaji wa neva.
Matibabu ya magonjwa ya uti wa mgongo na ubongo mishipa ya pembeni(tumor ya ubongo, kiharusi cha hemorrhagic, kupasuka kwa mishipa mikubwa au mwisho wa ujasiri kama matokeo ya kiwewe, jeraha la ubongo, nk).
- Upasuaji wa maxillofacial.
Matibabu ya magonjwa fuvu la uso, pamoja na tishu za laini (kupasuka kwa tishu laini, kila aina ya majeraha ya uso).
- Upasuaji wa mishipa.
Matibabu ya magonjwa ya vyombo vidogo na vikubwa (kiwewe na kupasuka kwa mishipa, mishipa ya varicose, upasuaji wa bypass, nk).
- Upasuaji wa moyo.
Matibabu ya magonjwa ya moyo (ufungaji wa valves bandia, pacemakers, upasuaji wa bypass ya mishipa, nk).
- Transplantology.
Matibabu ya magonjwa mbalimbali kwa njia ya upatikanaji mdogo, ambayo tube maalum nyembamba yenye kamera mwishoni huingizwa. Muhtasari wa tovuti ya operesheni huonyeshwa kwenye skrini maalum. Mifano ya shughuli hizo ni kuondolewa kwa gallbladder na ovari cyst.
- Upasuaji wa plastiki.
Marekebisho ya kuonekana ili kurekebisha mapungufu yake.
- Upasuaji wa purulent.
Matibabu ya magonjwa ya purulent ambayo hayafai kwa dawa ( jeraha la purulent, carbuncle, furuncle, jipu la ini).
- Upasuaji wa laser.
Matibabu ya magonjwa kwa kutumia laser, ambayo inafanikiwa kuchukua nafasi ya scalpel.
- Upasuaji wa wimbi la redio.
Matibabu ya magonjwa ya upasuaji kwa kutumia mawimbi ya urefu fulani.
Matibabu ya upasuaji hufanyika kwa watoto kutoka siku ya kwanza ya maisha hadi umri wa miaka 18. Magonjwa yote ambayo yanaweza kukutana katika umri huu yanaendeshwa.
Matawi yafuatayo ya dawa yanahusiana na upasuaji:
Ophthalmology - matibabu ya viungo vya maono.
Gynecology - inahusika na viungo vya uzazi vya mwanamke.
Otorhinolaryngology - mtaalamu wa magonjwa ya viungo vya kusikia, kanda ya pua (harufu) na koo.
Endocrinology - inatibu magonjwa ya mfumo wa endocrine.
Traumatology na mifupa - inahusika na fractures mbalimbali, majeraha na magonjwa mengine ya viungo na mifupa.
Oncology - magonjwa yanayosababishwa na neoplasms mbaya na mbaya.
Urolojia - magonjwa ya mfumo wa mkojo.
Wataalamu katika maeneo yote hapo juu wanaweza kutibu wagonjwa wao wote kwa matibabu na upasuaji, kufanya hatua za upasuaji kwenye viungo fulani.
Alama za upasuaji- tone la damu (siku hizi hutumiwa mara nyingi kama ishara ya mchango au kipande chake), vyombo mbalimbali vinavyotumiwa na vinyozi na madaktari wa upasuaji, pamoja na pentagram.
Ni aina gani za magonjwa ya upasuaji?
Kutokana na malezi ya kila kitu magonjwa ya upasuaji wamegawanywa katika vikundi 5 kuu:
Majeraha ya kiwewe. Wanaweza kufungwa au kufunguliwa. Hizi ni sprains, michubuko, kuchoma, fractures, compression, dislocations, nk.
Magonjwa ya kuambukiza. Zote zinaonekana kwa sababu ya vijidudu ambavyo husababisha athari ya uchochezi wakati wa kuingia kwenye mwili wa mwanadamu. Upeo ni pana kabisa - kutoka kwa pustules ndogo hadi sepsis.
Neoplasms mbaya na mbaya.
Matatizo ya mzunguko wa damu (vidonda, gangrene, embolism, thrombosis, nk).
Kasoro za maendeleo.
Kulingana na uharaka wa kutoa huduma, magonjwa ya upasuaji yanagawanywa katika:
inaendelea polepole (kawaida msaada hutolewa kama ilivyopangwa);
magonjwa yanayoendelea haraka (shughuli za dharura) zinazohitaji usaidizi ndani ya siku chache;
magonjwa ya papo hapo yanayohitaji huduma ya dharura ndani ya masaa machache.
Aina na vipindi vya shughuli
Upasuaji unahusisha chale, na ni kipengele hiki kinachotofautisha upasuaji na taaluma nyingine. Upasuaji ndio njia kuu ya matibabu. Mara nyingi, kila kitu ambacho daktari wa upasuaji hufanya wakati wa upasuaji hawezi kubadilishwa katika siku zijazo. Kwa hali yoyote, upasuaji ni kuingilia kati katika mwili, hivyo yenyewe ni hatari.
Uingiliaji wa upasuaji- Hii ni matibabu ya msingi ya magonjwa. Operesheni ni athari ya mitambo kwenye mwili wa binadamu inayolenga kupunguza dalili, kuponya ugonjwa, au kwa madhumuni ya utambuzi.
Aina za shughuli
Imegawanywa kuwa isiyo na damu, ambayo hufanywa bila chale (kwa mfano, kupunguzwa kwa kutengana) au umwagaji damu, ambayo inakiuka uadilifu wa ngozi. Shughuli zote zimegawanywa katika uchunguzi na matibabu.
Kulingana na kazi, shughuli za upasuaji zimegawanywa katika:
- palliative (iliyofanywa ili kuboresha hali);
- radical (kuondolewa kwa eneo lililoathiriwa).
Kwa idadi ya hatua:
- hatua nyingi (ugonjwa huponywa kupitia shughuli kadhaa ili kurejesha kabisa kazi zilizopotea);
- hatua mbili (kuondolewa kwa patholojia katika hatua 2, ikiwa kuna hatari ya matatizo);
- hatua moja (mtazamo wa patholojia huondolewa kwa kudanganywa moja).
Kipindi cha kabla ya upasuaji
Kipindi cha preoperative kinachukuliwa kuwa kipindi cha muda kutoka kwa kuingizwa kwa mgonjwa kwenye kituo cha matibabu hadi kuanza kwa upasuaji. Katika kipindi hiki, ni muhimu kuandaa mgonjwa kwa upasuaji na kufanya uchunguzi sahihi. Muda wa hatua moja kwa moja inategemea uharaka wa operesheni na ukali wa ugonjwa huo. Maandalizi ya mgonjwa kwa upasuaji ni pamoja na yafuatayo: kuzuia ulaji wa chakula, kunyoa uwanja wa upasuaji; taratibu za usafi, mkusanyiko wa vipimo, mapumziko mema nk.
Kipindi cha baada ya upasuaji
Hatua hii huanza kutoka mwisho wa operesheni hadi kupona kwa mgonjwa. Imegawanywa katika awamu tatu:
mapema (siku 3-5);
kutokwa kwa mgonjwa (wiki 2-3);
mpaka mwili na kazi zilizopotea zimerejeshwa kabisa.
Ni muhimu kuzingatia kwamba baadhi ya magonjwa ya tatu ambayo sio sababu uingiliaji wa upasuaji, mara nyingi husababisha matatizo baada ya upasuaji. Hizi ni pamoja na ugonjwa wa kisukari, mzio wa dawa fulani, nk.
Vipengele vya utunzaji wa mgonjwa baada ya upasuaji
Wagonjwa wa upasuaji wanahitaji huduma maalum. Ni muhimu kukumbuka kwamba majeraha ya upasuaji ni tovuti ya maambukizi; kwa sababu hii, taratibu zote za baada ya kazi zinapaswa kuwa na lengo la kulinda jeraha, pamoja na kuharakisha uponyaji wake. Inahitajika kufuatilia mara kwa mara maadili ya viashiria fulani (shinikizo, joto, kiwango cha moyo, nk) na hali ya bandeji na sutures. Wakati wa kutibu majeraha, lazima utumie vyombo na vifaa vya kuzaa tu.
Mara nyingi shughuli zina athari mbaya hali ya kisaikolojia-kihisia mgonjwa, kwa kuwa ana mwelekeo wa kuwa na wasiwasi sana juu ya matokeo ya upasuaji. Hii inaweza kuathiri vibaya kazi za mifumo na viungo vingi, haswa utendaji wa moyo. Zaidi ya hayo, wagonjwa wa upasuaji tayari wamechoka hali mbaya ya mwili wako. Kwa hiyo, ni muhimu sana kumtayarisha mgonjwa kwa ajili ya taratibu, kumweleza matokeo, na kumtuliza. Katika baadhi ya matukio, dawa za kulala na sedative zinawekwa.
Baada ya uingiliaji wote wa upasuaji, usumbufu katika utendaji wa viungo vingi (kupumua, moyo na mishipa, mfumo wa utumbo), kwa hiyo ni muhimu kuelezea kwa wagonjwa kile kinachohitajika kufanywa ikiwa matokeo hayo mabaya hutokea (kikohozi, kupumua kwa pumzi, shinikizo la damu, kuhara, kuvimbiwa, nk). Ni muhimu kumfundisha mgonjwa utunzaji sahihi kwa majeraha baada ya upasuaji, kutoa ushauri juu ya mazoezi. Shukrani kwa mbinu hii, matokeo ya ufanisi yanaweza kupatikana, ambayo yatachangia kupona haraka na kupona.
Dawa ya kisasa inapanua uwezo wake zaidi na zaidi kila siku.
Ufanisi mkubwa unaweza kuonekana katika uwanja wa meno.
Ikiwa hapo awali magonjwa mengi ya meno yalitibiwa na kuchimba visima, sasa njia nyingi mpya zisizo na uchungu zimeundwa.
Piezosurgery inachukuliwa kuwa moja ya mbinu za ubunifu zaidi.
Kiini cha mbinu
Piezosurgery ni teknolojia ya hali ya juu ya kufanya shughuli za upasuaji kwa kutumia mawimbi ya ultrasonic.
Hapo awali, uingiliaji wa upasuaji katika daktari wa meno mara nyingi ulifanyika kwa kutumia drill au kisu rahisi cha upasuaji.
Njia ya zamani haikuruhusu kufanya manipulations muhimu bila maumivu, kuchoma tishu na kutokwa na damu. Bur, kutokana na harakati zinazozunguka, haikutoa usahihi uliotaka wa kukata tishu. Mgonjwa anaweza kuhisi maumivu wakati wa ujanja kama huo.
Aidha, kwa matibabu hayo, madaktari walitumia idadi kubwa dawa za antiseptic.
Upasuaji wa Piezo ulifanya iwezekane kufanya upasuaji bila maumivu, bila damu, kwa usahihi wa juu, usalama na usahihi.
Lengo kuu la njia hii ya matibabu ya tishu liko katika athari ya hila ya mawimbi ya ultrasonic kwenye mfupa na tishu laini cavity ya mdomo.
Muhimu! Ultrasound inaweza kutibu maeneo magumu kufikia, ambayo hayawezi kusema juu ya kuchimba visima. Kwa kuongeza, teknolojia ya upasuaji wa piezos inapunguza uwezekano wa uvimbe wa tishu, kuchoma, na uharibifu wa mwisho wa ujasiri na mishipa ya damu.
Kipindi cha kupona baada ya upasuaji kwa kutumia ultrasound ni mfupi sana kuliko baada ya upasuaji na drill.
Ultrasound pia ina athari ya antibacterial, ambayo inaruhusu shughuli kufanywa bila matibabu ya ziada na antibiotics.
Madaktari wa meno huhakikisha sio tu kazi ya hali ya juu, lakini pia wakati mdogo wa utaratibu. Ikiwa tunalinganisha taratibu za upasuaji zilizofanywa na drill na ultrasound, piezosurgery imepunguza muda wa operesheni kwa 25%.
Kutokana na kutokuwepo kwa uharibifu wa mitambo kwa tishu njia hii ikawa maarufu sana.
Dalili za matumizi

Utaratibu wa upasuaji wa ultrasound hufanya iwezekanavyo kufanya aina mbalimbali za shughuli, bila kujali ugumu wa kesi.
Hali zifuatazo zinaweza kutumika kama dalili za matumizi ya mbinu hii:
- kuunganisha mfupa wa meno;
- mwinuko wa sinus maxillary;
- kujenga-up tishu mfupa;
- kuondolewa kwa cyst;
- kuondolewa kwa meno ya hekima ambayo haitoi vizuri;
- kuondolewa kwa meno ambayo hayawezi kutibiwa;
- ufungaji wa implants;
- matibabu ya gum;
- microsurgery ya orthodontic;
- kuimarisha meno ambayo yana uhamaji mkubwa.
Mchanganyiko wa mbinu hii ni kutokana na usahihi wake wa juu, usahihi na usio na uchungu.
Kisu cha ultrasonic hukata sio tu tishu laini, lakini pia ngumu, ambayo inaruhusu madaktari haraka na bila shida zisizohitajika kutekeleza udanganyifu uliopangwa.
Contraindications
Haijalishi jinsi njia ya upasuaji wa piezosurgery ni ya ulimwengu wote na yenye ufanisi, ni ina idadi ya contraindications, ambayo lazima dhahiri kuzingatiwa kabla ya kufanyiwa upasuaji.
Utaratibu huu hauwezi kufanywa katika kesi zifuatazo:
- Pamoja na maendeleo ya magonjwa ya moyo na mishipa.
- Ikiwa una saratani.
- Saa kisukari mellitus, hepatitis, kifua kikuu, VVU.
- Wakati kinga iko chini.
- Kwa magonjwa ya mapafu (pumu ya bronchial, emphysema).
- Ikiwa kuna matatizo makubwa ya kati mfumo wa neva(matatizo ya akili).
- Wakati mgonjwa ana pacemaker imewekwa.
Ikiwa wakati wa operesheni mgonjwa ana ugonjwa unaotokea ndani fomu ya papo hapo, basi ni bora kusubiri hadi kurejesha kamili.
Wakati mgonjwa ana kinga ya chini, mchakato wa kurejesha baada ya utaratibu tata wa meno unaweza kuchelewa.
Faida

Ikiwa tunazungumzia juu ya faida za upasuaji wa ultrasound katika cavity ya mdomo, basi njia hii ya matibabu ina idadi ya pointi chanya, kwa daktari na mgonjwa.
Kwa daktari
Wengi uvumbuzi wa kisasa dawa inalenga sio tu kuongeza faraja ya mgonjwa, lakini pia kurahisisha kila aina ya taratibu za matibabu.
Kuhusu upasuaji wa piezosurgery, kiwango cha usahihi wa juu kimepatikana. Mawimbi ya ultrasonic Kukatwa kwa tishu ngumu hufanywa kwa upole na kwa uwazi iwezekanavyo, ambayo ni muhimu sana kwa daktari.
Ili kufanya kipindi cha kupona kwa mgonjwa haraka, daktari anahitaji kupunguza athari kwenye tishu zinazozunguka.
Faida zote za mbinu hii kwa daktari:
- kuhakikisha upatikanaji usiozuiliwa kwa sehemu yoyote ya cavity ya mdomo wakati wa utaratibu;
- uwezo wa kufanya udanganyifu katika maeneo magumu kufikia;
- uwezekano wa kuchukua nyenzo za mfupa kwa ajili ya kupandikiza;
- matumizi ya chini ya mawakala wa antibacterial;
- urahisi wa matibabu ya meno yasiyopunguzwa na yaliyovunjika;
- kupunguza muda wa utaratibu kwa 15-20% ikilinganishwa na mbinu za kawaida upasuaji wa meno;
- ushawishi usio wa mawasiliano.
Njia hii ya matibabu hutumiwa mara nyingi zaidi huko USA na nchi zingine Ulaya Magharibi. Katika Shirikisho la Urusi, njia hii hutumiwa katika kliniki zingine za mji mkuu.
Leo, upasuaji wa piezos unaendelea tu.
Kwa mgonjwa
Pia kuna mambo mengi mazuri kwa mgonjwa baada ya kuambukizwa kwa ultrasound, tangu mbinu hii inaruhusu:
- Fanya upasuaji bila kutokwa na damu, uvimbe, au kuchoma tishu laini.
- Usijeruhi mwisho wa ujasiri na vyombo.
- Punguza hisia za uchungu.
- Pata athari ya ziada ya antibacterial.
- Kupunguza idadi ya majeraha baada ya upasuaji.
- Punguza kipindi cha ukarabati.
- Kufanya utaratibu kwa watu wenye unyeti mkubwa kwa kemikali mbalimbali, wanawake wajawazito na wanaonyonyesha.
Mapungufu
Upasuaji wa Ultrasound ni utaratibu mgumu wa kiteknolojia, kwa hivyo lazima ufanyike na daktari aliye na sifa zinazofaa na mafunzo ya vitendo.
Labda hii ni moja ya hasara kuu ambayo mbinu hii ina. Sio madaktari wote wa kisasa wana wakati na fursa ya kupata mafunzo ya ziada.
Ili kutoa huduma hizo, daktari lazima apate mafunzo ya juu. Aidha, mafunzo hayo mara nyingi hufanyika nje ya nchi tu.
Ubaya mwingine wa njia hii ni gharama yake. Si kila mgonjwa wa wastani anayeweza kutoa matibabu ya cavity ya mdomo kwa kutumia piezosurgery.
Inafaa pia kuzingatia ukweli kwamba hii mbinu ina idadi ya contraindications kina kabisa.
Hatua za kuondolewa kwa jino la hekima

Moja ya maeneo magumu zaidi kufikia kwenye cavity ya mdomo ni eneo ambalo meno ya hekima iko. Wanapoanza tu kuonekana, mtu anaweza kuhisi dalili nyingi mbaya.
Sio tu gum yenyewe inaweza kuumiza, lakini pia taya na kichwa. Maumivu yanaweza kuenea auricle. Halijoto yako inaweza pia kuongezeka.
Tahadhari maalum inapaswa kulipwa kwa afya ya ufizi unaozunguka na membrane ya mucous, tangu wakati wa meno, meno yanaweza kuharibu, na hii inakabiliwa na maendeleo ya maambukizi.
Ili kupunguza mateso ya mgonjwa, mara nyingi madaktari hutumia upasuaji.
Hatua kuu za kuondolewa kwa jino la hekima:
- Kufanya misaada ya maumivu. Ili kuhakikisha kuwa mgonjwa haoni usumbufu wowote, anapewa anesthesia ya ndani.
Ndani ya dakika 15-20 baada ya utawala, mgonjwa huacha kujisikia mahali ambapo operesheni itafanyika. Kipimo cha madawa ya kulevya kinahesabiwa na daktari, kwa kuzingatia umri wa mgonjwa, wakati na utata wa utaratibu.
- Kufanya chale ili kufichua jino lenye ugonjwa. Mara nyingi meno ya hekima "hukaa" chini ya gamu. Hali hii inaitwa ufizi wa "hooded".
Ni eneo hili ambalo hairuhusu jino kujitokeza kwa kujitegemea na bila maumivu. Chale hufanywa kwa kisu cha ultrasonic, ambacho hutoa vibrations sahihi.
- Kuondolewa kwa sehemu ya tishu za mfupa. Ikiwa mizizi iko ndani msimamo usio sahihi, basi mara nyingi huamua kuiondoa. Kwanza, sehemu ya juu imeondolewa.
Ikiwa ni lazima, jino linaweza kugawanywa katika sehemu mbili ili kurahisisha kuondolewa. Jambo kuu katika hatua hii ni kuzuia majeraha kwa tishu za mfupa zinazozunguka, kwani hii inaweza kusababisha mchakato mrefu wa ukarabati.
- Ifuatayo, madaktari wa meno hulinda ufizi. Katika hatua hii, madaktari wa upasuaji huweka mishono kwenye ufizi. Turunda iliyopigwa na muundo wa iodini imewekwa kwenye shimo linalosababisha.
Kulingana na ugumu wa hali hiyo, hatua za utaratibu zinaweza kutofautiana, kwani wakati mwingine meno kwa muda mrefu inaweza kubaki kuathiriwa (isiyo na uwezo wa mlipuko wa fizi).
Ili mgonjwa katika ofisi ya meno apate uzoefu wa utaratibu wa kuondolewa kwa jino la hekima bila mafadhaiko na usumbufu, anahitaji:
- kula chakula masaa 1-2 kabla ya utaratibu;
- kuacha kunywa pombe na vinywaji vya nishati;
- Ikiwa ni lazima, unaweza kuchukua sedative.
Wakati uingiliaji wa upasuaji umesalia nyuma, mgonjwa anapaswa kufuata kwa uangalifu mapendekezo:
- Epuka vinywaji vyenye pombe kwa siku 2-3 za kwanza baada ya utaratibu, kwani wanaweza kuathiri vibaya uponyaji wa jeraha.
- Usila au kunywa mpaka anesthesia itaisha (chini ya anesthesia, mgonjwa anaweza kuumiza tishu laini za shavu, ulimi na midomo).
- Katika siku zifuatazo, wakati shimo limejaa damu, hupaswi kula chakula ngumu, chumvi, siki au moto.
- Kukataa kutembelea bathhouse, sauna au ukumbi wa michezo kwa siku 3 (inapokanzwa mwili inaweza kusababisha kutokwa na damu kwenye tundu).
- Huwezi kusafisha shimo mwenyewe, kwa sababu hii inaweza kusababisha matatizo.
- Ni kinyume cha sheria suuza kinywa kwa siku 3;
- Eneo ambalo operesheni ilifanywa inapaswa kutembea sio tu kwa mswaki, lakini pia wakati wa suuza nguvu ya harakati inapaswa kupunguzwa.
- Katika hali yoyote ya kuzorota kwa afya yako, unapaswa kuwasiliana na daktari wako.
Baada ya upasuaji huo, kunaweza kuwa na maumivu katika mfupa yenyewe, uvimbe, au kupigwa.
Aidha, kutokana na uharibifu wa tishu, mgonjwa anaweza kupata homa, koo na maumivu wakati wa kufungua kinywa.
Maumivu yanapaswa kupungua saa 12 tu baada ya utaratibu. Kuhusu uvimbe na michubuko, shida kama hizo zinapaswa kupungua ndani ya siku 2-3.
Koo inaweza kuonekana kutokana na kuvimba na inaweza pia kuongezeka nodi za lymph. Kwa hali ya joto, kawaida inaweza kuinuliwa hadi digrii 38, lakini hali hii inapaswa kuwa ya kawaida tayari siku ya 3 baada ya utaratibu.
Gharama ya utaratibu
Bei ya upasuaji wa piezosurgery ni ya juu kabisa, kwa sababu mbinu hii inafanywa na vifaa maalum vya gharama kubwa.
Kwa kuongeza, juu ya sifa za daktari, kikao cha gharama kubwa zaidi. Mafunzo mara nyingi hufanyika nje ya nchi, hivyo ukweli huu unawalazimisha wagonjwa kulipa kiasi kikubwa.
Katika kliniki za Moscow, uchimbaji wa jino kwa kutumia piezosurgery unaweza gharama kuhusu rubles 3,000. Ikiwa tunazungumza juu ya meno ya hekima yaliyoathiriwa au dystopic, bei itaongezeka hadi wastani wa rubles 6,000.
Katika video, mtaalamu anazungumza kwa undani zaidi juu ya kanuni ya uendeshaji na faida za upasuaji wa piezosurgery.
Onyo la kwanza - wasichana, wanawake - usijitekeleze dawa! Usichukue dawa yoyote bila kutembelea gynecologist yako. Ikiwa unachagua utoaji mimba bila uingiliaji wa upasuaji, muulize daktari wako wa uzazi kwa cheti cha kukamilika kwa kozi ya mafunzo, na pia ikiwa daktari wa uzazi ana uwezo wa kutumia. njia ya dawa kumaliza mimba.
Nini kinahitaji kufanywa?
Ili kutoa mimba isiyo ya upasuaji, unahitaji kutembelea gynecologist angalau mara tatu. Katika ziara ya kwanza, gynecologist atawasiliana na mwanamke na kufanya uchunguzi wa ultrasound(ultrasound) kuamua hatua sahihi ya ujauzito (utoaji mimba bila kuingilia kati unafanywa kwa kiwango cha juu cha wiki saba), na pia kuamua kwa usahihi ikiwa mimba inakua kwenye uterasi. Mgonjwa lazima athibitishe kwa maandishi nia yake ya kumaliza ujauzito usiohitajika. Ili kufanya hivyo, lazima atie sahihi kibali cha kuahirisha mimba kwa njia ya matibabu. Kabla ya kutoa mimba bila matibabu ya upasuaji, mgonjwa lazima apitiwe mtihani wa kikundi cha damu, mtihani wa damu kwa sababu ya Rh, mmenyuko wa Wasserman (RW), na smear kwa flora. Ikiwa hakuna ubishi, daktari wa watoto atapendekeza kuchukua vidonge vitatu vya Mifepristone (mia tatu mg = mia sita mg). Inafaa kukumbuka kuwa haupaswi kula masaa mawili kabla na masaa mawili baada ya kuchukua Mifepristone. Ziara inayofuata kwa daktari inapaswa kuwa katika masaa thelathini na sita hadi arobaini na nane. Daktari wa magonjwa ya wanawake atahitajika kukuambia wapi unahitaji kwenda au kupiga simu kuhusu mabadiliko katika hali yako. Katika baadhi ya matukio kuona kutoka kwa njia ya uzazi inaweza kuanza tayari katika hatua hii. Jambo muhimu zaidi ni kwamba hakuna kutapika - vinginevyo vidonge hazitafanya kazi.
Ziara ya pili hufanyika siku moja na nusu hadi mbili baada ya kipimo cha kwanza cha Mifepristone. Mifepristone hufanya kwa njia ambayo yai iliyobolea hutoka tu kutoka kwa kuta za cavity ya uterine. Ifuatayo inakuja hatua ya kufukuzwa kwa yai ya mbolea kutoka kwenye cavity ya uterine. Ili kufanya hivyo, mgonjwa atalazimika kuchukua vidonge vitatu ambavyo vitapunguza uterasi - Misoprostol. Kuchukua vidonge hivi ni sawa na kwa Mifepristone - haipaswi kula saa mbili kabla na saa mbili baada ya kuchukua vidonge. Ni muhimu sana kuzuia kutapika ili vidonge vibaki kwenye mwili.
Mgonjwa atalazimika kutumia saa mbili zijazo katika kliniki. Ni katika kipindi hiki kwamba wanawake wengi huanza kuona kutokwa kwa damu kutoka kwa njia ya uzazi. Ikiwa mgonjwa tayari ameondoka kliniki na kugundua kuwa upele umeanza, lazima amwite daktari wa uzazi kwa simu. Kuchukua Misoprostol kunaweza kusababisha maumivu, homa, baridi, kichefuchefu, kutapika, kuhara na kutokwa na damu nyingi. Ili kuondokana na dalili za maumivu, unahitaji kukaa au kulala kwa urahisi. Utoaji mimba unahitaji usaidizi wafanyakazi wa matibabu. Kwa maumivu katika hali hiyo, unaweza kuchukua antispasmodics (kwa mfano, hakuna-spa) au analgesics (baralgin, na wengine). Haupaswi kupunguza maumivu na madawa ya kulevya kutoka kwa kundi la madawa yasiyo ya steroidal ya kupambana na uchochezi - watapunguza tu athari za vidonge vya Misoprostol.
Baada ya kuchukua Misoprostol, joto lako linaweza kuongezeka. Jambo la tabia ni kwamba hudumu si zaidi ya masaa mawili. Ili kupunguza joto la juu Inatosha kuchukua paracetamol. Ikiwa hali ya joto inakaa zaidi ya 38 ° C kwa zaidi ya saa nne, hii haihusiani na kuchukua vidonge. Tunapendekeza uwasiliane na gynecologist yako mara moja - unaweza kuwa na maambukizi. Daktari anaweza kuagiza dawa za antimicrobial.
Kuonekana kwa kichefuchefu na kutapika kunaweza kuhusishwa moja kwa moja na ujauzito. Dawa za utoaji mimba mara nyingi husababisha kichefuchefu tu, sio kutapika.
Uondoaji wa ujauzito utafuatana na damu sawa na damu ya hedhi. Walakini, kutokwa na damu nyingi ni nadra sana. Ikiwa kuna damu nyingi, karibu pedi mbili za usafi wa ukubwa wa juu hutiwa ndani ya saa moja. Ikiwa damu kama hiyo hudumu zaidi ya masaa mawili mfululizo, unahitaji kushauriana na gynecologist.
Ziara ya tatu na ya mwisho kwa utaratibu huu lazima ifanyike siku 10-14 baada ya kuchukua kibao cha kwanza. Ikiwa mgonjwa hana wasiwasi juu ya chochote, bado anahitaji kuonekana kwa uchunguzi. Hii itazuia tukio la mchakato wa kuambukiza katika uterasi, na pia itasaidia kukabiliana na matatizo mengine makubwa ya utoaji mimba usio kamili.
Matatizo yanayowezekana.
Matatizo yanaweza kuonekana ikiwa utoaji mimba usio kamili hutokea au ikiwa mwanamke anakosa mashauriano ya kufuatilia kwa wakati na daktari wa wanawake. Wagonjwa wengine wanaamini kwamba ikiwa kila kitu kilikwenda vizuri kwao bila usumbufu wowote, basi si lazima kuja kwa uchunguzi (hii ina maana ya mashauriano ya tatu na daktari wa watoto). Ni ngumu sana kufuatilia wagonjwa kama hao ikiwa wanapata shida - inawezekana kabisa kwamba mabaki ya yai iliyobolea kwenye cavity ya uterine haitagunduliwa kwa wakati.
Wakati wa ziara ya tatu kwa gynecologist, ufanisi utatathminiwa. usumbufu wa dawa mimba, yaani daktari ataweza kusema kulikuwa na utoaji mimba kamili, au utoaji mimba usio kamili, au mimba iliendelea. Saa utoaji mimba wa kimatibabu ufanisi ni 95-96%. Ikiwa mgonjwa bado ni mjamzito, anaweza kutolewa kukamilisha utoaji mimba kwa upasuaji.
Wakati wa utoaji mimba wa matibabu bila uingiliaji wa upasuaji, mgonjwa haipaswi kuondoka jiji au jiji daima anapaswa kuwasiliana na daktari wake wa uzazi. Mgonjwa haipendekezi kuwa na kali shughuli za kimwili, maisha ya ngono, kwenda kwenye bwawa, sauna au. Kwa hakika unapaswa kuacha pombe kwa namna yoyote.
Wiki moja baada ya kuchukua Mifepristone, 80% ya wanawake hupata mimba kamili. Baada ya wiki mbili, 96.6% ya wagonjwa hupata kuharibika kwa mimba kabisa. Hedhi inayofuata inapaswa kuanza kulingana na mzunguko wa kawaida wagonjwa, ingawa ucheleweshaji wa hadi siku kumi hauwezi kutengwa.
Ingawa inaaminika kuwa mwili ni mfumo mgumu wa kujidhibiti, wakati mwingine haiwezekani kufanya bila uingiliaji wa upasuaji. Katika ulimwengu wa wanyama, sheria ya uteuzi wa asili hufanya kazi - wale walio na nguvu zaidi, wenye nguvu zaidi, na wenye afya wanaishi. Maisha ya mwanadamu Ni ghali kufanya majaribio kama haya. Kwa hivyo, katika kesi ya shida kubwa katika utendaji wa mwili, watu huamua kuingilia upasuaji ili kurekebisha. hali chungu. Kabla ya operesheni kufanywa, faida na hasara hupimwa, kwa kuzingatia nafasi za uboreshaji na hatari za matokeo mabaya.
Umuhimu
Uamuzi wa kufanya uingiliaji wa upasuaji unafanywa kwa kuzingatia dalili. Wanaweza kuwa wa asili ya jamaa - kushughulikia maswala ya urekebishaji wa hali chungu ambayo haiwakilishi - na kabisa - jibu kwa vitisho vinavyohusishwa na hatari halisi na dhahiri kwa maisha. Operesheni kama hizo zinaweza kuahirishwa tu ikiwa mgonjwa ana uchungu.
Wakati wa kuamua dalili, uhalali wa uharaka wa kuingilia kati kawaida hutolewa mara moja. Katika hatua hii, uwezekano wa kuifanya imedhamiriwa. Hali ya chumba cha uendeshaji, upatikanaji vifaa muhimu na vyombo, uwezekano wa uchunguzi wa ziada, kuchukua biomaterials kwa ajili ya uchambuzi.
Hata ikiwa daktari ana hakika kwamba ni muhimu na inawezekana kufanya operesheni, analazimika kupata ruhusa kutoka kwa mgonjwa au watu wanaowakilisha maslahi yake (hali isiyo na fahamu, uwezo mdogo wa kisheria). Katika baadhi ya matukio, ikiwa maisha ya mgonjwa ni hatari na haiwezekani kuanzisha utambulisho wake, daktari hawezi kusubiri idhini rasmi.

Uchunguzi
Kimsingi, kila mgonjwa anapaswa kufanyiwa uchunguzi wa kina wa kimatibabu ili kuelewa ikiwa upasuaji unaweza kufanywa kwa dalili zilizotolewa. Katika hali ya jumla, uchunguzi wa kawaida wa tume unafanywa. Katika uteuzi, mgonjwa anatangaza kuwepo au kutokuwepo kwa malalamiko kuhusu afya.
Ikiwa kuna matatizo ya afya yaliyopo, mitihani ya ziada inatajwa. Katika baadhi ya matukio, mtihani kamili wa damu na x-ray itakuwa ya kutosha. Kwa wengine, unaweza kuhitaji matokeo ya vipimo vya ziada, data ya electrocardiography, uchunguzi wa ultrasound, MRI, na vipimo maalum.
Bila kujali ubora wa maandalizi ya preoperative, mgonjwa kabla ya kuingilia kati kutumia anesthesia ya jumla kuchunguzwa na daktari wa ganzi. Zaidi ya hayo, angalia kukosekana kwa contraindications kuhusiana na mfumo wa kupumua, mfumo wa moyo na mishipa, matatizo ya akili.

Hatari
Uingiliaji wowote katika shughuli za mifumo na viungo vya kiumbe hai hupakana na hatari kwa kiwango fulani. matokeo yasiyoweza kutenduliwa au uharibifu mkubwa wa kazi zao. Utambuzi wa kisasa na njia za upasuaji huwapunguza kwa kiwango cha chini, hata hivyo, chaguzi hizo lazima pia zizingatiwe kabla ya kuamua kufanyiwa upasuaji au kujiwekea kikomo kwa mbinu za matibabu ya kihafidhina pekee.
Kanuni ya upasuaji - kutenganishwa kwa tishu - inaashiria uwepo wa kiwewe cha kisaikolojia na kisaikolojia. Inaweza kuwa zaidi au chini ya kutamkwa, lakini bado kipindi fulani cha kupona hakika kitahitajika. Na ingawa wakati wa kuamua hatari wanajaribu kufuata kanuni kwamba operesheni haipaswi kuwa hatari zaidi kuliko matokeo- wakati mwingine unapaswa kunyakua kila fursa ili kuondokana na ugonjwa.

Aina za kuingilia kati
Upasuaji unaeleweka kama athari changamano ya matibabu kwenye mwili wa mgonjwa (tishu zake na/au viungo) ili kurekebisha hali yake yenye uchungu au uchunguzi wa ziada. Mara nyingi, uingiliaji huo hutokea baada ya kufungua ngozi ya nje kwa kutumia chombo maalum. KATIKA hivi majuzi ikawa inawezekana kufanya kazi kwa kutumia vifaa vipya vya teknolojia ya juu. Electrocoagulation, mfiduo wa mawimbi ya radiofrequency, mionzi ya leza, cryosurgery, na ultrasound inaweza kutumika.
Kuna shughuli rahisi, ambazo zinaweza kufanywa katika idara za wagonjwa wa nje, na zile ngumu, ambazo zinahitaji chumba maalum (kitengo cha uendeshaji). KATIKA kesi tofauti idadi ya wafanyikazi wa matibabu itatofautiana (daktari wa upasuaji, msaidizi, mtaalam wa anesthesiologist, muuguzi, nesi).
Upasuaji wa kupunguza utengano unafanywaje? Katika hali hiyo, kujitenga kwa tishu sio lazima. Marekebisho ya hali hiyo hufanyika bila msaada wa chombo cha upasuaji (msaada wa mwongozo).

Upasuaji unaweza kudumu dakika au kuongeza hadi saa. Yote inategemea aina, madhumuni, utata wa utaratibu. Wakati wa kufanya kazi kwa saa kadhaa kwa wakati, timu za upasuaji hufanya kazi kwa zamu ili madaktari wapate fursa ya kupumzika. KATIKA kesi maalum Wataalamu wa ziada kutoka nyanja zinazohusiana wanaweza kuhusika ikiwa mashauriano maalum yanahitajika wakati wa utaratibu mkuu.
Shughuli zingine zinafanywa chini ya wengine - chini ya anesthesia ya ndani. Ikiwa athari ni ndogo na ya muda mfupi (kung'oa jino lililolegea), unaweza kuepuka anesthetic kabisa. Muda wa jumla wa kuingilia kati pia inategemea wakati wa taratibu za maandalizi na za mwisho. Kuna matukio wakati athari kuu inachukua dakika, lakini ufikiaji wa chanzo unahitaji muda zaidi.
Jinsi upasuaji unafanywa inaweza pia kuathiri muda. Kanuni ya msingi ni kwamba chale hufanywa kidogo iwezekanavyo, lakini ili kutoa nafasi ya kufanya kazi. Ikiwa kila kitu kinakwenda kulingana na ratiba, hiyo ni jambo moja, lakini mara nyingi kuna hali zisizotarajiwa na matatizo (kutokwa na damu, mshtuko). Kuna haja ya kuongeza muda wa athari ya anesthesia au anesthesia ili kuondoa mgonjwa kutoka hali mbaya, kuacha jeraha, kukamilisha operesheni.

Hatua
Kuna pointi tatu kuu wakati wa kuingilia upasuaji. Kwanza, ni muhimu kufichua chombo au lesion (kutoa upatikanaji). Hii inafuatwa na utaratibu wa msingi unaohusishwa na aina mbalimbali manipulations na zana au vifaa (mbinu ya uendeshaji). Inaweza kutofautiana katika utata, asili, aina na njia ya ushawishi. Katika hatua ya mwisho (kutoka kwa operesheni), uadilifu wa tishu zilizoharibiwa hurejeshwa. Jeraha hupigwa kwa nguvu au shimo la mifereji ya maji limeachwa.
Shirika la utaratibu huanza na kuweka mgonjwa tayari kwenye meza ya uendeshaji. Ufanisi wa eneo hilo umeamua na daktari wa upasuaji, ambaye pia huchagua chombo, chaguo upatikanaji wa uendeshaji, mapokezi na kutoka. Kulingana na aina gani ya upasuaji unaofanyika, utaratibu unaweza kufanywa katika nafasi yoyote inayofaa na si lazima kwenye meza. Daktari wa anesthesiologist hutoa misaada ya maumivu, msaidizi husaidia wakati wa utaratibu, muuguzi wa uendeshaji anajibika kwa vyombo na vifaa, na muuguzi huhakikisha kiwango sahihi cha usafi.
Aina
Kulingana na jinsi shughuli zinafanywa, zinajulikana kati ya msingi na kurudiwa (baada ya shida). Uingiliaji wa upasuaji unaweza kuwa mkali, unaolenga uondoaji kamili sababu au matokeo ya pathologies, au palliative (sehemu ya ufumbuzi wa tatizo). Ikiwa haiwezekani kutatua tatizo, uingiliaji unafanywa kwa lengo la kupunguza hali ya mgonjwa (uingiliaji wa dalili).
Kwa upande wa muda wanaweza kuwa wa dharura (mara baada ya utambuzi kulingana na dalili), haraka (ndani ya masaa ya kwanza baada ya kulazwa hospitalini), iliyopangwa dhidi ya historia ya kawaida. hali ya jumla(hakuna tarehe maalum, kulingana na utayari wa mgonjwa). Pia inawezekana kutofautisha kati ya hatua zinazohusiana na ukiukwaji wa uadilifu wa tishu au viungo (damu), na bila damu (mawe ya kusagwa); purulent (abscesses) na aseptic (safi).
Kulingana na asili ya ujanibishaji, wanajulikana: tumbo (peritoneum, kifua, fuvu) na ya juu (ngozi). Na pia: juu ya tishu laini (misuli) na mifupa (kukatwa kwa viungo, resections). Kulingana na aina ya tishu ambayo utaratibu wa upasuaji unafanywa: neurosurgical, ophthalmological, plastiki, na kadhalika.
Jina la operesheni ya upasuaji imedhamiriwa na aina ya chombo kilichoathiriwa na utaratibu wa upasuaji. Kwa mfano, appendectomy - kuondolewa kwa kiambatisho; thoracoplasty - kuondolewa kwa kasoro, nk.

Kulingana na ugumu wa kuingilia kati, daktari wa upasuaji anaamua juu ya ushauri wa ufuatiliaji zaidi wa mgonjwa. Saa shahada ya upole anaweza kurudishwa nyumbani au kupelekwa kuchunguzwa na mtaalamu wa eneo hilo. Wanaweza kuhamishiwa kwenye wodi ya kawaida au kupelekwa kwenye chumba cha wagonjwa mahututi. Kwa hali yoyote, kipindi cha ukarabati ni muhimu kwa kupona kamili.
Kulingana na ugumu wa kuingilia kati, inaweza kuwa na urefu tofauti na inajumuisha mbalimbali taratibu: physiotherapy, massage, elimu ya kimwili ya kuzuia. Hatua hii inalenga kurejesha sauti ya misuli ya atrophied baada ya kupumzika kwa kitanda kwa muda mrefu au, kwa mfano, kuongeza shughuli za magari ya pamoja iliyoharibiwa. Katika kila kesi maalum, kazi maalum imewekwa ambayo inaweza kupatikana kwa kutumia mbinu mbalimbali. Lengo kuu ni kurejesha kazi za mwili zinazohakikisha maisha ya kawaida.
Bawasiri ni ugonjwa wa mishipa na mishipa ya damu iliyoko kwenye puru na mkundu wa mtu. Watu wote kwenye sayari wanahusika na magonjwa, lakini kwa wakati huduma ya matibabu Wachache wanaomba. Matokeo yake, ugonjwa hufikia hatua za mwisho. matibabu ya kihafidhina kushindwa kutatua tatizo la mgonjwa. Upasuaji ni wa lazima.
Hatua ya tatu na ya nne ya ugonjwa huo ni dalili za moja kwa moja za kuondolewa kwa upasuaji wa hemorrhoids. Hali ya mgonjwa ni mbaya. Ikiwa mbinu za matibabu ya kihafidhina na ya uvamizi mdogo hushindwa, ugonjwa unaendelea haraka na uingiliaji wa upasuaji unahitajika. Wacha tueleze sababu za hitaji.
- Nodes kubwa huanguka nje ya lumen ya rectal;
- Kutokwa na damu nyingi;
- Mgonjwa hupata maumivu yasiyoweza kuhimili wakati wa kutembea, katika nafasi ya kupumzika;
- Kazi za sphincter ya rectal ni dhaifu - excretion isiyodhibitiwa ya kinyesi;
- Tishio la thrombosis, kuchapwa bawasiri, malezi ya nyufa katika rectum;
- Kuna hatari kubwa ya kuendeleza mchakato wa uchochezi, maambukizi.
Kwa hemorrhoids ya nje:
- Uvimbe mkubwa wa tishu karibu na anus;
- Maumivu ni nguvu;
- Hemorrhoids kubwa huingilia kati na harakati. Haiwezekani kurekebisha katika nafasi ya kukaa;
- Tishu karibu na mfereji wa anal hupasuka;
- Hatari ya thrombosis na kuchapwa kwa hemorrhoid huongezeka;
- Kuongezeka kwa uwezekano wa kuendeleza magonjwa ya ngozi kutokana na usiri mkali wa mucous;
- Tishio la maambukizi na kuvimba kwa tishu za mafuta ya subcutaneous huongezeka.
Kwa hemorrhoids ya pamoja, dalili za tabia ya hemorrhoids ya nje na ya ndani hutokea.
Dalili ya lazima kwa ajili ya upasuaji ni prolapse rectal kutokana na hemorrhoids, matatizo - paraproctitis na wengine.
Kesi za contraindication kwa upasuaji
Idadi ya contraindication kwa upasuaji wa hemorrhoids:
- Upasuaji wa hemorrhoids haufanyiki katika hatua ya papo hapo ya ugonjwa wa matumbo;
- Upasuaji wa kuondoa hemorrhoids haufanyiki katika kesi ya kuganda kwa damu mbaya au magonjwa ya mfumo wa mzunguko;
- Matibabu ya upasuaji wa hemorrhoids haiwezi kuagizwa katika kesi ya kushindwa kwa figo, hepatic na pulmona;
- Haikubaliki kufanya upasuaji kwa kutumia anesthesia ya jumla kwa pathologies ya mfumo wa moyo na mishipa na magonjwa ya kupumua;
- Kisukari mellitus ni contraindication kwa upasuaji kutokana na maskini damu clotting;
- Upasuaji wa kuondoa hemorrhoids ni kinyume chake ikiwa mgonjwa ana tumors mbaya;
- Upasuaji wa kuondoa hemorrhoids haufanyiki ikiwa mfumo wa kinga umedhoofika.
Wanajaribu kuagiza matibabu kwa wazee kwa kutumia njia za kihafidhina - baada ya miaka 50, tishu ni vigumu kurejesha. Ikiwa upasuaji hauwezi kuepukwa, uchunguzi wa makini wa mgonjwa na maandalizi ya upasuaji inashauriwa.
Kujiandaa kwa upasuaji
Mgonjwa ameandaliwa kwa uangalifu kwa uingiliaji wa upasuaji ujao.
Ni shughuli gani za maandalizi zinafanywa katika kliniki?
- Uchaguzi wa njia inayofaa ya matibabu. Daktari huamua njia ya uingiliaji wa upasuaji kulingana na ukali wa ugonjwa huo, eneo la hemorrhoids, na kuwepo kwa matatizo. Kwa kusudi hili, mgonjwa anachunguzwa, historia yake ya matibabu inachukuliwa, na malalamiko yanajadiliwa.
- Kutekeleza uchunguzi wa kimatibabu. Ili kutambua vikwazo vinavyowezekana na hatari, vipimo vya maabara(vipimo vya damu na mkojo), electrocardiography, fluorography, uchunguzi wa digital wa rectum, anoscopy, colonoscopy, ultrasound ya viungo vya tumbo.
- Maandalizi ya anesthesia. Daktari wa anesthesiologist anarekodi habari kuhusu ulaji wa dawa unaoendelea wa mgonjwa, upatikanaji athari za mzio juu vifaa vya matibabu, hufanya vipimo muhimu. Huamua ni anesthesia gani operesheni itafanywa. Inajulisha mgonjwa kuhusu maandalizi siku moja kabla ya upasuaji - lishe na regimen ya kunywa, enema. Inapaswa kuondolewa kutoka kwa mdomo meno bandia inayoweza kutolewa, kuondoa kujitia.
Mgonjwa hujiandaaje kwa upasuaji?
Mgonjwa huanza kujiandaa kwa upasuaji wiki chache kabla ya upasuaji.
- Mlo unafuatwa. Ili kuzuia matatizo baada ya upasuaji, mgonjwa hurekebisha kazi ya matumbo na kuzuia kuvimbiwa. Vyakula vimetengwa kutoka kwa lishe kusababisha uvimbe matumbo, kuhara, kuvimbiwa, vyakula vinavyokera tumbo na matumbo.
- Kabla ya operesheni, hatua zinachukuliwa ili kuondoa uchochezi katika eneo la anal. Uvimbe, uvimbe au vidonda hupunguzwa na dawa.
- Tembelea daktari wako wa meno kabla ya upasuaji. Kutibu meno wagonjwa na huru, kwani watasababisha shida chini ya anesthesia ya jumla.
- Jioni kabla ya operesheni, taratibu za usafi zinahitajika. Wakati wa jioni, kuoga na kufanya enema ya utakaso- matumbo huwekwa tupu siku ya upasuaji.
- Utawala wa lishe na kunywa. Mlo wa mwisho kabla ya upasuaji unapaswa kuchukuliwa angalau masaa 12 kabla. Asubuhi ya operesheni, katika kesi ya anesthesia ya jumla, haipaswi kunywa maji.
Njia za uingiliaji wa upasuaji
Kulingana na eneo la mbegu za hemorrhoidal, ukubwa, uwepo wa kutokwa na damu, hatua ya ugonjwa huo, mbinu zinawekwa ili kuondoa mgonjwa wa hemorrhoids.
Lengo kuu la upasuaji ni kuondoa hemorrhoids zilizowaka.
Mbinu kali na za uvamizi mdogo za matibabu ya upasuaji zinajulikana. Uondoaji wa hemorrhoids kwa upasuaji mkali unafanywa katika hatua ya tatu au ya nne ya ugonjwa huo. Kuondolewa kwa maeneo yaliyoathirika hutokea kwa kukata na kukata.
Milligan-Morgan hemorrhoidectomy
Njia kali ya kutibu hemorrhoids. Matibabu hufanywa kwa njia mbili:
- Fungua - wakati jeraha la upasuaji halijashonwa, lakini huponya peke yake. Operesheni hiyo inafanyika katika mazingira ya hospitali.
- Imefungwa - sutures huwekwa kwenye maeneo yaliyoendeshwa ya membrane ya mucous. Mgonjwa hufanyiwa upasuaji kwa msingi wa nje.
Hemorrhoidectomy njia wazi kutumika katika kesi ngumu na fissures katika rectum au maendeleo ya paraproctitis. Utaratibu unahusisha kukata au kukatwa kwa nodes zilizowaka na mucosa inayozunguka. Wakati mwingine njia ya Prax hutumiwa, wakati nodes wenyewe hukatwa bila membrane ya mucous.
Faida za mbinu ni pamoja na:
- Upasuaji kwa kutumia njia ya Milligan-Morgan huondoa ndani, ;
- Uendeshaji hutoa matokeo, tatizo halirudi kwa muda mrefu;
- Matatizo baada ya upasuaji ni nadra.
Hasara ni pamoja na:
- Matibabu ya upasuaji huchukua saa kadhaa na hufanyika chini ya anesthesia ya jumla;
- Maumivu katika kipindi cha baada ya kazi;
- Kipindi cha muda mrefu cha uponyaji na ukarabati.
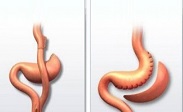
Hemorrhoidectomy kwa kutumia njia ya Longo
Njia ya uondoaji wa transanal iliyotumiwa ni njia ya Longo.
Uingiliaji wa upasuaji unajumuisha kukata sehemu ya utando wa mucous wa rectum hapo juu mstari ulioporomoka- juu ya mbegu za hemorrhoidal. Nodi hazijakatwa; Kama matokeo ya kukoma kwa mtiririko wa damu, mbegu "hupungua." Baadaye, zimejaa tishu zinazojumuisha, na utumbo hupata mwonekano wa asili wa anatomiki.
Faida za mbinu:
- Mgonjwa anaendeshwa kwa kutumia anesthesia ya ndani;
- Kupoteza damu wakati wa upasuaji ni ndogo;
- Utaratibu hudumu hadi dakika 15-20;
- Kozi isiyo na uchungu ya kipindi cha baada ya kazi;
- Uendeshaji hutoa matokeo thabiti, matatizo hutokea mara chache.
Mapungufu:
- Njia ya Longo inatumika tu kwa matibabu ya hemorrhoids ya ndani.
- Operesheni hiyo ni ghali.
Matibabu ya hemorrhoids na laser
Ikiwa katika hatua 1-2 matibabu ya kihafidhina haileti athari inayoonekana, upasuaji unahitajika huondolewa kwa kutumia njia za uvamizi mdogo.
Kuganda kwa laser - njia ya ufanisi matibabu ya hemorrhoids. Inafaa kwa .
Mbinu hiyo inategemea matumizi ya mali zifuatazo za boriti ya laser:
- Fanya kazi katika safu ya infrared;
- Kuzingatia kwa usahihi zaidi;
- Matumizi ya mionzi ya joto.
Node za ndani zinasababishwa boriti ya laser, za nje zimekatwa. Wakati wa matibabu, daktari hurekebisha kina na nguvu za boriti.
Njia hiyo ni nzuri katika matibabu ya hemorrhoids ya thrombosed, mbele ya kutokwa na damu nyingi kutoka kwa nodes za ndani na fissures ya anal. Laser coagulation imeagizwa hata kwa kuvimba na mifereji ya fistula.
Faida za mbinu:
- Kwa kutumia mgando wa laser hemorrhoids ya eneo lolote huondolewa;
- Nyufa, vidonda na kuvimba huondolewa;
- Utaratibu huo ni sahihi sana na usio na kiwewe kwa tishu zinazozunguka;
- Kuganda kwa laser hakuna uchungu na hakuna damu;
- Mgonjwa hupona haraka baada ya operesheni kama hiyo;
- Kuondolewa kwa nodes kubwa katika hatua ya 3 na 4 ya ugonjwa huo kwa kutumia mbinu ya pamoja.
Hasara chache:
- Gharama ya matibabu;
- Utendaji usiotosha kwenye .
Utaratibu wa kuganda kwa laser unahitaji maandalizi ya awali kutoka kwa mgonjwa.